
|
|
麻酔と蘇生。 チートシート: 簡単に言うと、最も重要なこと
目次
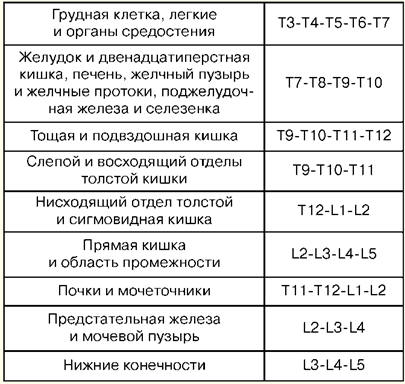
1.蘇生の概念 蘇生法は、体の活性化の問題を研究し、末期症状の予防のための原則、蘇生法、集中治療を開発する臨床医学の一分野です。 身体を活性化する実用的な方法は、「蘇生」の概念によって統合されています。 蘇生(ラテン語の「復活」または「アニメーション」から)は、身体の急激に損なわれた、または失われた重要な機能を回復し、それを終末状態および臨床的死から取り除くことを目的とした措置のシステムです。 効果的な蘇生法は、間接的な心臓マッサージと肺の人工換気です。 30 分以内に効果がなければ、生物学的死が確認されます。 集中治療は、重度の生命を脅かす状態を治療するために使用される一連の手段であり、静脈内注入、長期の機械的換気、電気ペーシング、透析法などの適応症に応じて、幅広い治療手段の使用を伴います。 重大な状態とは、臓器またはシステムの急性機能不全の結果として身体機能の完全性を維持することが不可能であり、薬物またはハードウェア機器の交換が必要になることです。 末期状態は、生と死の境界線にある状態であり、身体機能の可逆的な消滅であり、前苦悩、苦悩、臨床的死の段階を含みます。 臨床死は、血液の循環と呼吸がなく、大脳皮質の活動が停止する末期状態ですが、代謝プロセスは維持されます。 臨床死に伴い、効果的な蘇生の可能性は残っています。 臨床死の期間は5〜6分です。 生物学的死は、臓器や組織の生理学的プロセスの不可逆的な停止であり、蘇生は不可能です。 それは、自発的な動きの欠如、大動脈の心臓と脈拍の収縮、呼吸、痛みを伴う刺激への反応、角膜反射、最大瞳孔拡張、および光への反応の欠如など、いくつかの兆候の組み合わせによって確立されます。 死亡の開始の信頼できる兆候は、体温が20℃に低下すること、死後硬直の出現、および死後硬直です。 2. 集中治療室での基本操作 主静脈(鎖骨下)の経皮的穿刺およびカテーテル挿入。 適応症:大量の輸液-輸液療法、非経口栄養、解毒療法、静脈内抗生物質療法、心臓のプロービングとコントラスト、CVPの測定、ペースメーカーの埋め込み、末梢静脈のカテーテル挿入の不可能性。 禁忌:血液凝固系の違反、穿刺およびカテーテル挿入部位での炎症性および化膿性プロセス、鎖骨の外傷、上大静脈症候群、パジェットシュレッター症候群。 穿刺およびカテーテル挿入のための器具および付属品: 穿刺針、プラスチック製カテーテルのセット、導体のセット、筋肉内注射用の 10 ml 注射器、はさみ、針ホルダー、手術用針と絹の結紮糸、絆創膏。 技術:カテーテル法は、無菌および消毒の規則、オペレーターの手の治療、手術野、および滅菌材料でのラッピングに従って行われます。 患者の位置は、腕を体に近づけ、頭の襟を反対方向にして背中を水平にします。 局所麻酔が使用されます-0,5〜1%ノボカイン溶液。 左鎖骨下静脈を穿刺すると、胸部リンパ管を損傷する危険性があるため、穿刺は右側で行うのが最適です。 穿刺点 - 鎖骨の内側と中央の 2 分の 45 の境界上、その 30 cm 下。 針は、鎖骨に対して40度、胸鎖関節の上端の方向に鎖骨と第15肋骨の間の胸の表面に対して20〜6度の角度でゆっくりと通過します。 針を通過するとき、注射器のプランジャーを定期的に締めて、静脈に入るかどうかを確認し、ノボカインを針に沿って注入します。 静脈を刺すとき、時々失敗感があります。 静脈に入った後、シリンジを針から外し、カニューレを指で閉じます。 次に、針を通して導体を 8 ~ 2 cm の長さまで挿入し、針を取り外します。 適切な直径のカテーテルを導体に通し、導体と一緒に静脈に3〜3 cm挿入した後、導体を慎重に取り外します。 カテーテルの正しい位置を確認するために、注射器を取り付けて5〜XNUMXmlの血液を注入した後、プラグを挿入するか、輸液療法を開始します。 カテーテルは絹の結紮糸で皮膚に固定されます。 これを行うには、絆創膏のスリーブを皮膚からXNUMX〜XNUMX mmのカテーテルに作成し、その上にシルクを結び、カテーテルの耳に通して再び結びます。 カテーテルを固定した後、穿刺部位は無菌ステッカーで閉じられます。 合併症:鎖骨下動脈の穿刺、空気塞栓症、胸腔の穿刺、腕神経叢の損傷、胸部リンパ管の損傷、気管、甲状腺腫および甲状腺の損傷、穿刺部位の化膿。 3. 気管切開。 円錐切開術 気管切開 適応症:腫瘍または異物による閉塞による喉頭および気管上部の閉塞、声帯の麻痺およびけいれん、喉頭の重度の腫れ、急性呼吸困難、嘔吐物の吸引、重度の胸部損傷における窒息の予防。 ツール:2つのメス、2つの解剖学的および外科用ピンセット、いくつかの止血クランプ、エレベーター、溝付きプローブ、2つの鈍いおよび1つの単歯の鋭いフック、TrousseauまたはDeschamps拡張器、持針器付きの外科用針。 技術。 患者は仰向けになり、ローラーを肩の下に置き、頭を後ろに倒します。 患者が窒息状態にある場合、ローラーは気管を開く前の最後の瞬間にのみ配置されます。 局所浸潤麻酔は、アドレナリンを添加したノボカインの0,5〜1%溶液で行われます。 急性窒息では、麻酔なしで手術が可能です。 識別点:甲状軟骨の角度と輪状軟骨弓の結節。 皮膚、皮下組織、表層筋膜の切開は、甲状軟骨の下端から頸部の切痕まで、厳密に首の正中線に沿って行われます。 首の正中静脈を引っ込めたり結紮したりして白い線を見つけ、それに沿って筋肉を鈍く引き離し、甲状腺の峡部を露出させます。 切開の縁をトルソー拡張器で離し、結紮糸を傷の縁に適用し、気管切開チューブを慎重に挿入し、その端が気管の内腔に入るようにします。 手術創は縫合します。 チューブは、以前にチューブシールドに結び付けられたガーゼ副子で患者の首に固定されます。 インナーチューブをアウターチューブに挿入します。 円錐切開術 患者は肩甲骨の高さで横ローラーで仰向けになります。 患者の頭が後ろに傾いています。 喉頭は甲状軟骨の側面に指で固定され、円錐形の靭帯が位置する甲状軟骨と輪状軟骨の間の隙間が感じられます。 先のとがったメスによる局所浸潤麻酔下で、長さ約2cmの横方向の皮膚切開を行い、円錐形の靭帯を感じて切開または穿孔する。 適切な直径の気管切開カニューレは、形成された穴に挿入され、首の周りにガーゼストリップで固定されます。 カニューレがない場合は、適切な直径と長さのゴム製またはプラスチック製のチューブに置き換えることができます。 このチューブが気管に滑り込むのを防ぐために、その外端は端から2 cmの距離で横方向に穴が開けられ、ガーゼストリップで固定されています。 コニコトームは、内部にピアスマンドレルを備えた小径の金属製気管切開カニューレです。 円錐形の靭帯上で皮膚を切開した後、コニコトームで皮膚に穴を開け、マンドレルを取り外し、カニューレを気管への空気の自由な流れを確保する位置に配置して固定します。 4. 気管挿管 適応症:喉頭の狭窄、病理学的呼吸、急性呼吸不全、昏睡IIおよびIII度、咽頭、喉頭および気管の疾患における胸部および腹腔、頭頸部の臓器への外科的介入中の吸引のリスクが高い(急性炎症、癌、結核など)。 喉頭鏡は挿管に使用されます。 ハンドルとブレードで構成されています。 彼らはより生理学的であるため、最も広く使用されている湾曲したブレード。 ストレートブレードはロングネックで使用されます。 挿管の準備には、機器のチェックと患者の正しいポジショニングが含まれます。 気管内チューブをチェックする必要があります。 カフは、10mlの注射器で膨らませることによってテストされます。 ブレードが喉頭鏡のハンドルと電球に接触していることを確認してください。 突然の痰の排出、出血、または嘔吐の場合には、吸引の準備ができていることを確認する必要があります。 挿管が成功するかどうかは、患者の正しい位置によって異なります。 患者の頭は、挿管器の剣状突起のレベルにある必要があります。 環椎後頭関節での同時伸展を伴う適度な頭の挙上は、挿管のための改善された位置を作成します。 挿管の準備には、必須の事前酸素化も含まれます。 喉頭鏡は利き手ではない手で持ち(ほとんどの人にとって、これは左です)、もう一方の手で患者の口を大きく開きます。 ブレードは中咽頭の右側に沿って挿入され、歯への損傷を防ぎます。 舌を左にずらし、咽頭のアーチまで刃を上げます。 湾曲した刃の先端は喉頭蓋(喉頭蓋の前面にある窩)に挿入されますが、まっすぐな刃の先端は喉頭蓋を直接持ち上げる必要があります。 喉頭鏡のハンドルは、声帯が見えるようになるまで、下顎に垂直に前方に押し上げられます。 歯への依存は避けるべきです。 気管内チューブを右手に取り、視覚制御下で開いた声門を通過させます。 カフは気管上部に配置する必要がありますが、喉頭の下に配置する必要があります。 喉頭鏡を口から外し、歯への損傷を防ぎます。 挿管の直後に、両側の肺(XNUMXつの気管支にチューブを通すことができるため)とみぞおち(食道挿管を除く)で聴診が行われます。 チューブが気管内にある場合は、リボンで所定の位置に固定され、カフが膨らみます。 カフは、喉頭に長時間立っていると術後の嗄声につながる可能性があるため、輪状軟骨のレベルより上に配置する必要があります。 合併症:食道、気管支、喉頭のカフの位置、歯の損傷、下顎の脱臼、喉頭けいれん、反射障害(高血圧、頻脈、頭蓋内圧の上昇)、気道外傷、炎症などの挿管。 5. 硬膜外腔の穿刺とカテーテル挿入 適応症:激しい痛み症候群、外科的介入、術後鎮痛の提供。 硬膜外ブロック設定のレベルは、どの臓器に麻酔をかける必要があるかによって異なります。 硬膜外麻酔における脊柱と「標的臓器」のレベル
計装: 麻酔針、硬膜外腔を穿刺するための特別な針、サンプル注射器、カテーテル、プラグ、フィルター ボール、ナプキン、粘着テープ、滅菌手袋。 患者の位置は、座っているか、横になっています。 この場合、膝とあごをできるだけ胸に近づけます。 したがって、脊椎の最大屈曲が作成され、隣接する椎骨の棘突起間の角度が増加し、黄色の靭帯へのアプローチが容易になります。 無菌条件下およびノボカインの0.5%溶液による局所麻酔下で、硬膜外腔の穿刺が行われる。 針は厳密に垂直に注入されますが、骨軟骨症では、胸部中央部での穿刺中に傾斜角が生じる可能性があります。 針が靭帯の厚さに入ると、マンドリンがそこから取り除かれ、液体の入った注射器が取り付けられます。 注射器のプランジャーに圧力をかけて、針をさらにゆっくりとスムーズに前進させます。 靭帯の大きな抵抗により、液体は注射器から出ることができません。 注射器を外し、カテーテルを 0,5 ~ 5 cm 挿入します。抵抗はありません。 針を抜き、ガイドワイヤーを背中に絆創膏で固定し、胸の前面に持ってきます。 フィルター付きプラグは導体に固定されています。 麻酔薬を注射します。 その後、皮膚麻酔のレベルが決定されます。 合併症:呼吸器および血行動態障害、中毒、硬膜の損傷、神経学的合併症、硬膜周囲炎。 6.意識の急性障害 意識は現実の反映の最高の形であり、人が自分の周りの世界、時間、自分の性格をナビゲートできるようにする一連の精神的プロセスであり、それが自分の行動を保証します。 意識障害は、脳の不可欠な活動の障害の総称であり、環境を適切に知覚、理解、対応し、それをナビゲートし、現在の出来事を記憶し、会話を交わし、恣意的な手段を実行する能力の侵害で表現されます行動行為。 意識の低下(昏迷、昏迷、さまざまな深さの昏睡)、および急性錯乱(せん妄状態または代謝性脳症)にはさまざまな選択肢があります。 意識障害の程度は軽度の錯乱から昏睡までさまざまで、これらの状態の間に明確な移行はありません。 実際には、意識障害の程度は、刺激に対する患者の反応によって決まります。 昏迷は意識障害の一形態であり、無気力、精神的プロセスの進行の鈍化と困難、注意力の急速な消耗、外部刺激の知覚の閾値の増加を特徴としますが、口頭での接触は制限されています。 茫然自失は、注意力の侵害、つまり、必要な情報を選択し、思考と行動の論理的な順序が破られないように応答を調整する能力に基づいています。 昏迷の最も一般的な原因は代謝障害と中毒性障害ですが、皮質、特に右頭頂葉の局所病変でも観察されることがあります。 そのような患者では、単音節の回答または最も単純な指示の実装を達成することが可能です。 意識がさらに抑圧されると、言語接触の可能性が失われ、痛みが生じます。 Soporは、患者との接触の可能性が失われた意識の深い鬱病の状態ですが、痛み、音、または他の刺激に応答した協調的な防御反応と患者の目の開放は維持されます。 痛みを伴う刺激をしても完全に目覚めることはできず、目を閉じて横になります。 口頭での指示に対する反応は弱いか完全に欠如しており、患者から応答の言葉や音を得るのは不可能です。 意識がさらに圧迫されると、昏睡状態になります。 昏睡状態は、外部刺激に対する無感覚を特徴とする無意識状態です。 これは生命を脅かす中枢神経系の機能の低下と生命機能の調節障害の状態です。 昏睡は、さまざまな代謝障害や構造的損傷によって引き起こされる可能性があります。 7.昏睡状態の患者の検査 患者の検査計画は次のとおりです。 1. 呼吸器系および心血管系の機能状態の評価。 2.検査データを考慮に入れて、頭蓋外の病理を評価することを可能にする一般的な臨床検査。 3.神経学的検査。 臨床検査:一般的な臨床血液検査(細菌またはウイルス感染の徴候); 生化学的血液検査: グルコース、血液凝固因子 (凝固時間、プロトロンビン、フィブリノゲン、APTT、アンチトロンビン III、傍凝固検査、血小板数)、尿素、クレアチニン、ビリルビン、ALT、AST、浸透圧、電解質 (K、Na、Mg、Ca ); 血液、尿、胃内容物の毒物学的スクリーニング。 機器研究: 頭蓋骨と頸椎の X 線撮影。 神経病理学者(神経外科医)の相談により、診断検索のさらなる方向性が決定されます。コンピューターまたは磁気共鳴画像法です。 脳波; 超音波ドップラー検査。 脳脊髄液の分析を伴う腰椎穿刺は、次の後に必須です。 1)眼科医の診察と頭蓋内圧上昇の兆候の除外-浮腫と視神経乳頭の隆起; 2)脳ヘルニアの兆候の除外。 脳ヘルニアの以下の局在が区別されます。 内側テント上局在が損傷したときに発生し、小脳ほぞのノッチを介した間脳の変位からなる間脳ヘルニア。 このプロセスは以下を呼び出します。 1) チェーンストークス呼吸; 2) 光に対する反応を維持しながら瞳孔を収縮させる。 3) 凝視の麻痺; 4) 精神状態の変化。 外側のテント上局在化が影響を受ける場合に発生する側頭葉の内側部分のヘルニアは、小脳テノンのノッチを介した側頭葉の内側部分の変位にある。 結果として生じる中脳の構造への圧力は、次のように表されます。 1) 意識障害; 2) 第 III 脳神経の圧迫に関連する、ヘルニア側の非反応性瞳孔拡大。 3) 反対側の片麻痺。 眼球の動きは常に妨げられているわけではありません。 小脳の扁桃腺のヘルニアは、大後頭孔を通して小脳の下部を押す圧力によって引き起こされ、延髄の圧迫につながります。 それは以下を引き起こします: 1) 意識障害; 2)呼吸または無呼吸のリズムの違反。 8. 昏睡の治療 治療は可能な限り積極的であり、主に適切な酸素化と中枢血行動態の安定化を確実にすることを目的とすべきです。 自発呼吸が維持されている場合は、マスクまたは鼻カテーテルを介した加湿酸素注入が推奨されます。 自発呼吸がない場合、または病的呼吸がある場合は、気管挿管が行われ、患者は人工肺換気に移されます。 精神運動性激越と人工呼吸器への反応では、鎮静剤(ベンゾジアゼピン、ブチロフェノン)の使用が必要です。 中枢血行動態の安定化は、血圧の正常化です。 高血圧状態では、血圧を下げる必要がありますが、10時間あたりの血圧をXNUMX%以下にする必要があります。 良い効果は、ニトロプルシドナトリウムまたは硫酸マグネシウムの使用です。 低血圧では、ドーパミン、ドーパミン、ドブタミン、ホルモン剤が使用されます。 既往歴データがなく、診断が不明確な場合は、エクスジュバンティバス療法が行われます(薬物曝露に対する肯定的な反応は、一方では診断の鍵を与え、他方では、不可逆的な変化を避けるための時間を稼ぐのに役立ちます) : 1)チアミン - 静脈内に100mg、その後 - 筋肉内に100mg(特にアルコール依存症の病歴がある場合、血中の高濃度のエタノールを測定する場合); 2) グルコース - 40 ml の 60% 溶液 (血漿中のグルコース濃度が不明、または 3 mmol / l 未満のレベル)。 3)ナロキソン - 特に「アヘン剤の兆候」(静脈内注射の痕跡、狭い瞳孔、中枢性呼吸器障害)の存在下で、0,4〜1,2mgを静脈内に、部分的に、繰り返し。 4) anexat (フルマゼニル) - 0,2 mg を 30 秒間、次の 0,3 分間で、さらに 0,5 mg を次の 3 分間で注入 - XNUMX mg を XNUMX mg の総用量に。 効果がない場合、昏睡状態がベンゾジアゼピン系薬剤によるものである可能性は低いと考えられます。 5) 既知の薬物または物質による中毒または過剰摂取の場合、適切な解毒剤を投与する必要があります (解毒療法の可能性がある場合)。 治療が行われます: 1) 痙攣症候群の制御; 2) 正常体温の維持; 3) 胃内容物の誤嚥の防止; 4)泌尿器科治療; 5) 頭蓋内圧の低下。 9.心肺蘇生 心肺蘇生法 (CPR) は、生命を脅かす怪我がない場合に実行される外科的および治療的措置の複合体であり、心肺系の機能の回復とサポートを目的としています。 心肺蘇生の適応症:頸動脈に有効な脈拍がない、または脈が弱く弱い、意識がない、および(または)効果的な呼吸運動がない患者で実施されます。 一次心停止および一次呼吸不全の最も一般的なケース。 禁忌:生命と相容れないトラウマ、不治の病の末期、生物学的死。 基本原則 CPRの主な取り組みは、次のことを目的としています。 1) 胸骨圧迫; 2) 肺と換気に空気を吹き込みます。 3) 薬剤の調製および投与; 4)静脈内アクセスの設置と維持。 5) 専門的な活動 (除細動、ペースメーカーの設置、気管挿管)。 したがって、活動の全範囲を完了するには、4 人とチームリーダーが必要です。 40 人が CPR を担当する必要があります。 この担当者は、利用可能なすべての情報を統合し、影響を優先する必要があります。 彼は心電図モニター、薬物の使用を監視し、他のチームメンバーの行動が修正されていることを確認する必要があります. 彼は、リーダーシップの役割を損なう手順の実行から除外されるべきです. XNUMX 年以上にわたり、Safar 蘇生アルファベットは CPR に使用されてきました。 この複合体では、蘇生器の一連の動作が維持されます; 英語名によると、それらは対応する文字で示されます。 A - 気道 - 気道の開存性を確保します。 B - 呼吸 - アクセス可能な方法での肺の人工換気 (ALV)。たとえば、「口から口へ」呼吸する場合。 C-循環-血液循環の確保-間接心臓マッサージ。 D-薬物-薬物の導入。 E - 心電図検査 - ECG 登録。 F - 細動 - 必要に応じて、電気的除細動 (カーディオバージョン) を行います。 G - 測定 - 一次結果の評価。 H - 低体温 - 頭部冷却。 I-集中治療-蘇生後症候群の集中治療。 10.気道の開通性を確保する。 IVL A - 気道 - 気道管理 患者は仰向けに水平に置かれます。 頭は可能な限り後ろに投げます。 筋緊張が低下した患者が仰向けになると、喉を詰まらせるように舌が沈むことがあります。 同時に、喉頭蓋が下降し、気道をさらに塞ぎます。 出現:呼吸が響き、呼吸リズムが完全に停止するまで違反します。 このような現象は、無意識の患者で特に急速に発症します。 舌の収縮を防ぎ、排除するために、下顎を前に出し、同時に後頭頸部関節の過伸展を行う必要があります。 これを行うには、親指をあごに押し付けて、患者の下顎を下に動かし、次に指を顎の角に置いて前方に押し、この技術を後方に頭を過度に伸ばすことで補完します(トリプルサファーテクニック)。 これらの操作を正しくタイムリーに行うことで、咽頭レベルでの気道の開通性が迅速に回復します。 気道閉塞の原因は異物である可能性があります。 それらは即興の材料(ナプキン)ですぐに取り除かれます。 吸引の危険性があるため、患者の頭を横に向ける必要があります。 上気道の開存性の回復は、さまざまな空気ダクトの使用によって促進されます。 最も便利なのは、S字型のエアダクトを使用することです。 その導入のために、患者の口は交差した指IIおよびIで開かれ、その開口部が口蓋に沿って「スライド」するように、チューブは舌の付け根まで進められます。 輸送中にエアダクトが動かないように注意する必要があります。 説明されているすべての手順が効果的でない場合は、下にあるセクションの気道が閉塞していると推測できます。 これらの場合、直接喉頭鏡検査と病理学的分泌物の積極的な吸引が必要であり、その後10〜15秒間気管挿管が行われます。 輪状甲状靭帯切開術と気管切開術を行うことをお勧めします。 B-呼吸-アクセス可能な方法での人工肺換気(ALV) 蘇生中の人工呼吸の最も簡単で最も効果的な方法は、口対口法です。 肺を2〜3回膨張させた後、頸動脈の脈拍の存在が判断され、検出されない場合は、血液循環の人為的な回復に進みます。 手動換気は、自動拡張式の Ambu タイプのバッグを使用して使用されます。 人工呼吸器を使用する場合、呼吸数は毎分 12 ~ 15 回、吸気量は 0,5 ~ 1,0 リットルです。 病院では、気管挿管が行われ、患者は人工呼吸器に移されます。 11.間接心臓マッサージ C-循環 - 血液循環の確保 - 胸骨圧迫 閉鎖心臓マッサージは、緊急人工循環支援の最も簡単で効率的な方法です。 閉鎖心臓マッサージは、その原因とメカニズムを明らかにすることなく、急性循環停止の診断が下されたらすぐに開始する必要があります。 効果のない心臓収縮の場合、完全な心停止または適切な心臓活動の独立した回復を待つべきではありません。 閉心マッサージの基本ルール。 1.患者は、マッサージする手の強化の下で体が移動する可能性を防ぐために、しっかりしたベース(床または低いソファ)上で水平な位置にいる必要があります。 2.蘇生器の手の力の適用ゾーンは、厳密に正中線に沿って、胸骨の下XNUMX分のXNUMXにあります。 蘇生器は患者のどちらの側にも配置できます。 3.マッサージの場合、片方の手のひらをもう一方の手のひらの上に置き、剣状突起の胸骨への取り付け場所の3〜4本の横方向の指にある領域の胸骨に圧力をかけます。 肘の関節でまっすぐにされたマッサージャーの手は、手首だけが圧力を発生するように配置されます。 4.医師の胴体の重力により、犠牲者の胸部の圧迫が行われます。 胸骨の脊椎方向への変位 (つまり、胸部のたわみの深さ) は 4 ~ 6 cm である必要があります。 5. 0,5回の胸骨圧迫の持続時間は0,5秒で、個々の圧迫の間隔は1〜60秒です。 マッサージの速度-XNUMX分あたりXNUMX回のマッサージ動作。 時々、手は胸骨から外されず、指は上げられたままで、腕は肘関節で完全に伸ばされます。 15 人で蘇生を行う場合、患者の肺に空気を 2 回すばやく注入した後、15 回の胸骨圧迫が行われます。つまり、「換気:マッサージ」の比率は 2:1 です。この比率は 5:5 です。つまり、XNUMX 回の呼吸で胸骨圧迫が XNUMX 回行われます。 心臓マッサージの前提条件は、その効果を常に監視することです。 マッサージの有効性の基準は、次のように考慮する必要があります。 1. 皮膚の色の変化: 薄くなり、灰色になり、チアノーゼになります。 2.瞳孔が拡張した場合、光に対する反応の出現を伴う瞳孔の収縮。 3.頸動脈と大腿動脈、時には橈骨動脈にパルスインパルスが現れる。 4. 60〜70 mm Hgのレベルでの血圧の測定。 美術。 肩で測ったところ。 5.時には独立した呼吸運動の出現。 12.薬物の導入。 心電図登録 D-薬物-薬物の導入。 血液循環が急激に停止した場合は、心臓の活動を刺激する薬剤の導入をできるだけ早く開始し、必要に応じて蘇生中に繰り返す必要があります。 心臓マッサージの開始後、アドレナリン 0,5 ~ 1 ml をできるだけ早く (静脈内または気管内に) 投与する必要があります。 2~5分で繰り返し導入可能(合計5~6mlまで)。 心静止では、アドレナリンは心筋の調子を整え、心臓の「開始」を助けます。心室細動では、小波細動から大波への移行に寄与し、除細動を大幅に促進します。 アドレナリンは冠状動脈の血流を促進し、心筋の収縮性を高めます。 エピネフリンの代わりに、イソドリンを使用できます。これは、心筋への効果の有効性の点でアドレナリンよりも3倍効果的です。 最初の投与量は静脈内注射で 1 ~ 2 ml で、次は 1 ml の 2% ブドウ糖溶液で 250 ~ 5 ml です。 血液循環障害の状態では、代謝性アシドーシスが徐々に増加するため、アドレナリンの注入直後に、重炭酸ナトリウムの4〜5%溶液を患者の体重3 kgあたり0,1 mlの速度で静脈内投与します。 死ぬ過程で、副交感神経系の緊張が著しく高まり、脳が枯渇するため、M-コリン溶解薬が使用されます。 心静止および徐脈では、アトロピンは0,5%溶液(1〜3 ml、最大用量4〜5 ml)で静脈内投与されます。 心筋緊張を高め、高カリウム血症の影響を軽減するために、塩化カルシウムの10%溶液XNUMXmlの静脈内投与が推奨されます。 アドレナリン、アトロピン、塩化カルシウムを同じ注射器で一緒に投与できます。 重度の頻脈、特に細動の発症では、60〜80 mgの用量でリドカインを使用することが示されていますが、短時間作用型であるため、2 mg /分の速度で注入されます。 グルココルチコイドを使用することも示されています。グルココルチコイドは、アドレナリン反応性心筋構造のカテコールアミンに対する感受性を高め、細胞膜の透過性を正常化することにより、適切な心臓活動の回復に貢献します。 E - 心電図 - ECG登録 ECG研究の助けを借りて、心臓活動の違反の性質が決定されます。 ほとんどの場合、それは心静止 - 心臓収縮の完全な停止、細動 - 心拍出量が実質的に停止する400〜500拍/分の頻度での心筋線維の無秩序な非協調収縮である可能性があります。 最初に、大波細動が認められ、1〜2分以内に小波細動に移行し、その後心静止が続きます。 心電図にリズムが存在することは、心筋の電気的活動が完全に存在しないことよりも優れています。 したがって、CPR の重要なタスクは、心筋の電気的活動を刺激し、その後、効果的な (脈拍の存在) リズムに変更することです。 13. 電気除細動 F - 細動 - 必要に応じて、電気的除細動 (電気的除細動) を行う 心細動は、電気除細動器を使用することで解消できます。 電極を胸にしっかりと適用する必要があります(前外側位置では、XNUMXつの電極が心臓の頂点の領域にあり、XNUMX番目の電極が胸骨の右側の鎖骨下領域にあります)。放電、したがって除細動の有効性。 多くの患者では、電極の前後 (心臓の頂点 - 肩甲骨間) の位置がより効果的です。 ECG モニターのオーバーレイの上に電極を適用しないでください。 電気的除細動は、心電図上で振幅が 0,5 ~ 1 mV 以上の大波動が記録された場合にのみ有効であることに注意してください。 この種の心筋細動は、そのエネルギー資源の安全性と、適切な心臓活動を回復する可能性を示しています。 重度の心筋低酸素症で観察される振動が低く、不整脈的で多形性である場合、除細動後の心臓活動の回復の可能性は最小限です。 この場合、心臓マッサージ、人工呼吸器、アドレナリン、アトロピン、塩化カルシウムの静脈内投与の助けを借りて、細動から大波への移行を達成する必要があり、その後に除細動を行う必要があります。 除細動の最初の試みは200 Jの放電で実行され、その後の試みでは電荷が360 Jに増加します。電極を湿らせ、胸の表面にしっかりと押し付ける必要があります。 除細動の無効化の原因となる除細動中の最も一般的なエラーには、次のようなものがあります。 1. 除細動器の退院準備中の心臓マッサージの長時間の中断、または蘇生の完全な欠如。 2.電極の緩いプレスまたは不十分な湿潤。 3.心筋のエネルギー資源を増加させる措置を講じることなく、低波動細動の背景に対する放電の適用。 4. 低電圧または過度に高電圧の放電を適用する。 心臓の電気的除細動は、発作性心室頻拍、心房粗動、結節性および上室性頻脈、心房細動などの心不整脈を修正するための効果的な方法であることに注意してください。 入院前段階での電気的除細動の適応は、ほとんどの場合、発作性心室頻拍です。 これらの状態での除細動の特徴は、患者の意識の存在と、放電を適用する際の痛みへの反応を排除する必要があることです。 14. 蘇生後症候群の集中治療 I-集中治療 - 蘇生後症候群の集中治療 1.CBSと水電解質バランスの修正。 多くの場合、心肺蘇生の後、代謝性アルカローシス、低カリウム血症、低塩素血症、その他の電解質障害が発生します。 酸性環境またはアルカリ性環境への pH のシフトがあります。 pH 補正の鍵は十分な換気です。 重炭酸塩の使用は、血液のガス組成の制御下で実行する必要があります。 原則として、血液循環と呼吸の急速な回復を伴うHCO3の導入は必要ありません。 心臓が機能している場合、心血管系の機能には 7,15 以下の pH レベルが適切です。 2. 抗酸化防御システムの正常化。 集中治療には、マフソル、ユニチオール、ビタミンC、マルチビオント、トコフェロール、プロブコールなど、多方向作用を持つ抗酸化薬の複合体が含まれます。 3. 抗酸化物質の使用は、代謝プロセスの強度を低下させるのに役立ち、その結果、酸素とエネルギーの必要性を低下させ、低酸素時に利用できる酸素の量を最大限に活用します。 これは、神経栄養保護薬と抗低酸素薬(セジュセン、ドロペリドール、ガングリオンブロッカー、メキサミン、ヒドロキシ酪酸ナトリウム、シトクロム、グチミンなど)の使用によって達成されます. 4.エネルギー資源の増加は、インスリンとエネルギー利用に関与する主要な補酵素(ビタミンB6、コカルボキシラーゼ、ATP、リボキシンなど)を含む濃縮グルコース溶液の静脈内投与によって提供されます。 5.タンパク質と核酸の合成の刺激 - 細胞の正常な機能、酵素、免疫グロブリンなどの合成に絶対に必要な基質は、同化ホルモン(レタボリル、ネラボリル、インスリン、レチノール)の使用によって行われます)、葉酸、およびアミノ酸溶液の導入。 6.好気性代謝の活性化は、十分な量の酸化基質(グルコース)を導入し、双曲線酸素化(HBO)を使用することによって達成されます-この方法は、その送達の急激な違反の条件でも必要な量の酸素の供給を保証します。 7. 酸化還元プロセスの改善 (コハク酸、リボキシン、トコフェロールなど)。 8.積極的な解毒療法は、代謝プロセスの正常化に貢献します。 そのために、さまざまな輸液療法(ゼラチノール、アルブミン、血漿)、強制利尿などの方法が用いられ、重症例では体外解毒法(血液吸着、血液透析、血漿交換)が用いられます。 9.微小循環プロセスの違反の排除。 このために、ヘパリン療法が行われます。 15.喉頭痙攣 喉頭痙攣は、真声帯と偽声帯の閉鎖です。 どちらの場合も、制御剤(ユーフィリン)が必ず使用されます。 これで問題が解決しない場合は、短時間作用型の筋弛緩剤を導入し、挿管して患者を人工呼吸器に移す必要があります。 筋弛緩剤は、十分な脱キュラリゼーションが行われないと、術後に呼吸不全を引き起こします。 通常、抗コリンエステラーゼ薬(プロゼリン)によって産生されます。 抜管の時までに、筋力と筋緊張が回復していることを確認する必要があります(手を上げ、手を絞って、頭を上げるように依頼してください)。 肋骨の複数の骨折により、吸入時に胸の一部が沈み、いわゆる逆説呼吸が発生するため、胸のフレームを復元する必要があります。 この患者の場合、弛緩剤を導入した後、挿管し、人工呼吸器にさらに移行する必要があります (胸部の完全性が回復するまで)。 以下は、機能している肺実質の減少につながります:無気肺、肺虚脱、肺炎、手術の結果、肺炎、出血、膿胸。 無気肺と虚脱の違い:無気肺はまっすぐな状態の障害物です。 この状態は、循環血液の半分が通過する換気されていない肺の存在によって特徴付けられます。後者は酸素化されていません。 その結果、急性呼吸不全が発症します。 肺がつぶれると、胸腔内の空気または液体によって圧縮されます。 同時に、圧縮された肺の血液循環が急激に減少し、健康な肺の血液循環が増加します。 したがって、虚脱は、急性呼吸不全の発症という点で、無気肺ほど危険な合併症ではありません。 手術前に、無傷の肺の機能を評価する必要があります (別のスピログラフィー)。 発達段階に応じて、急性呼吸不全は次のように分類されます。 1)機能障害; 2) 不足; 3) 補綴機能の障害。 発症率に応じて、急性呼吸不全は次のように分類されます。 1)超高速(XNUMX分以内に発生)。 2) 急性 (数時間以内に発症); 3) 亜急性 (数日以内に発症); 4)慢性(何年も続く)。 急性呼吸不全の集中治療の主な要素:酸素療法、患者の排液位置、線維気管支鏡検査、気管切開、挿管および人工呼吸、気管支拡張、ホルモン療法、HBO。 16. 肺塞栓症 肺塞栓症(PE)は、肺動脈の主幹または中幹、小さな血管幹の閉塞であり、肺循環の圧力上昇、右心室不全を引き起こします。 PEの臨床分類 フォーム:ヘビー、ミディアム、ライト。 下流:劇症、急性、再発。 肺動脈への損傷のレベルによると:幹または主枝、葉(分節)枝、小枝。 PE の臨床経過は非常に多様です。 最も一般的な症状は、突然の息切れ (RR の範囲は 30 分あたり 50 から XNUMX 以上)、急速な呼吸、蒼白、しばしばチアノーゼ、頸静脈の腫れ、頻脈、動脈性低血圧 (ショックまで)、胸骨後部です。痛み、咳、喀血。 聴診は、しばしば肺動脈上の II トーンの強化を決定します。 X線の兆候-近位肺動脈のサイズの増加、末梢パターンの枯渇、および横隔膜のドームの上昇。 心電図は、適切な部門(肺性心)の過負荷を明らかにする場合があります。 1)R歯とS歯の振幅が同時に増加するQ波の出現(QS症候群)。 2)右心室を前方にして縦軸を中心に心臓を回転させる(左胸への移行帯のシフト)。 3)リードIII、aUR、V1-V3に負の波があるST上昇。 4)ヒスの束の右脚の閉塞の程度の出現または増加。 5)電気軸が右にずれている、尖った「肺」歯P。 6) 洞性頻脈または頻収縮型の心房細動。 心エコー検査により、急性肺性心の検出、肺循環における高血圧の重症度の決定、右心室の構造的および機能的状態の評価、心腔および主肺動脈における血栓塞栓症の検出、卵円孔の開放の可視化が可能になります。血行動態障害の重症度と逆説的塞栓症の原因となります。 しかし、心エコー検査の結果が陰性であっても、肺塞栓症の診断が否定されるわけではありません。 最も有益な診断方法は、肺動脈造影です。 治療 1.抗凝固療法。 2. 血栓溶解療法。 3.外科的治療。 17. 喘息重積症の緊急治療 酸素療法。 湿った酸素が吸入される2鼻カテーテルまたはマスクを介して、1〜2 l /分の速度で。 アドレナリンがαを刺激1-、β、-、およびβ2-アドレナリン受容体、気管支を拡張し、気道抵抗を減らします。 Eufillin は、サイクリック AMP の蓄積と気管支痙攣の除去に寄与するホスホジエステラーゼを阻害します。 アミノフィリンを処方するときは、喫煙と小児期、心不全と急性冠症候群、肺、肝臓、腎臓の慢性疾患などの禁忌を考慮する必要があります。 AS では、アミノフィリンの負荷量は 3 ~ 6 mg/kg で、20 分かけて静脈内投与されます。 その後、薬剤の維持点滴を行います。 コルチコステロイド療法の効果は、気道炎症の抑制とβアドレナリン作動薬に対する感受性の増加に関連しています。 ASが重症であるほど、即時のコルチコステロイド療法の適応が大きくなります。 高用量のコルチコステロイドを最初に投与する必要があります。 治療が効果的でない場合は、用量を増やします。 少なくとも6時間ごとに、これらの薬剤の適切な等価線量が投与されます。 ほとんどの患者は、b-アドレナリン模倣薬による吸入療法を示しています。 (フェノテロール、アルペント、サルブタモール)。 例外は、交感神経刺激薬の薬物過剰摂取の場合です。 進行中の治療が効果をもたらさない場合は、5%グルコース溶液で希釈したイソプロテレノールなどのβアドレナリン作動薬の静脈内投与が適応となります。 禁忌は、心臓病(冠状動脈性心硬化症、心筋梗塞)、重度の頻脈およびタキフィラキシーの症状、老年期です。 イソプロテレノールの投与速度は、頻脈が発症するまで0,1分あたり1μg/ kgです(130分あたりHR 1以上)。 輸液療法は、体液欠乏の補充と循環血液量減少の解消を目的とした AS の治療の最も重要な要素であり、輸液療法の総量は 3 日あたり 5 ~ 0,30 リットルです。 水和は、十分な量の自由水を含む溶液(グルコース溶液)、およびナトリウムと塩素を含む低および等張電解質溶液を導入することによって行われます。 適切な水分補給の指標は、喉の渇きの停止、舌の湿潤、正常な利尿の回復、痰の排出の改善、およびヘマトクリットの 0,40 ~ XNUMX への減少です。 ハロタン麻酔は、従来の治療法では対応できない重度の喘息発作の治療に使用できます。 肺の人工換気。 AS患者の人工呼吸への移行の適応は非常に厳密でなければなりません。この状態では、合併症を引き起こすことが多く、死亡率が高いという特徴があるためです。 同時に、厳密な指示に従って実施された場合、機械的換気は、低酸素症と高炭酸ガス血症のさらなる進行を防ぐことができる唯一の方法です。 18. 心筋梗塞 心筋梗塞は、心筋の酸素需要とその送達との間の不一致であり、心筋の限定的な壊死をもたらします。 最も一般的な原因は血栓であり、塞栓症であることが少なく、冠状動脈のけいれんであることが少ないです。 血栓症は、冠状動脈へのアテローム性動脈硬化症の損傷を背景として最も頻繁に観察されます。 古典的に、心筋梗塞は胸骨の後ろの痛みが増すことから始まります。 腕(より多くの場合左)、背中、腹部、頭、左肩甲骨の下、左下顎などの痛みの広範な照射が特徴です。患者は落ち着きがなく、不安であり、時には恐怖感に気づきます死の。 心臓と血管の機能不全の徴候があります - 四肢の冷え、ベトベトした汗など。疼痛症候群は長引き、ニトログリセリンで 30 分以上緩和されません。 心拍リズムのさまざまな障害、血圧の低下または上昇があります。 患者は主観的に空気の不足感に気づきます。 上記の兆候は、痛みを伴うまたは虚血性の期間Iに典型的であり、その期間は数時間から2日間です。 客観的には、血圧の上昇(その後低下); 心拍数の増加またはリズム障害; 聴診では、異常な IV トーンが聞こえます。 心音がこもっている。 大動脈アクセント II トーンについて。 血液には実質的に生化学的変化はなく、心電図の特徴的な兆候です。 XNUMX番目の期間は急性(熱性、炎症性)で、虚血部位での心筋の壊死の発生を特徴としています。 痛みは通常消えます。 急性期の期間は最大2週間です。 患者の健康状態は徐々に改善しますが、全身の脱力感、倦怠感、頻脈は残ります。心音がこもります。心筋の炎症過程によって引き起こされる体温の上昇は、通常は小さく、最大38℃ですが、通常は病気の3日目に現れます。通常、最初の週の終わりまでに、気温は正常に戻ります。 4 番目の期間 (亜急性または瘢痕化) は 6 ~ XNUMX 週間続きます。 その特徴は、血液パラメーター(酵素)の正常化、体温の正常化、急性プロセスの他のすべての兆候の消失です。ECGが変化し、壊死部位に結合組織の瘢痕が発生します。 第6の期間(リハビリ期間、回復期間)は、1か月からXNUMX年続きます。 臨床症状はありません。 この期間中、無傷の心筋線維の代償性肥大が起こり、他の代償性メカニズムが発達します。 心筋機能の漸進的な回復がある。 しかし、病的な Q 波は心電図上に残ります。 治療は、合併症の予防、梗塞領域の制限、痛みの緩和、低酸素症の矯正を目的としています。 19.心原性ショック 心原性ショックは、動脈の低血圧と、臓器や組織の血液循環の急激な悪化の徴候を伴う重篤な循環障害です。 主な診断徴候は、収縮期血圧の大幅な低下であり、90 mm Hg を下回っています。 美術。 収縮期圧と拡張期圧の差(脈圧)は20mmHgです。 美術。 またはさらに小さくなる。 さらに、臓器や組織の灌流が急激に悪化している診療所が開発されています。 1) 軽度の無気力から精神病または昏睡までの意識障害、局所的な神経学的症状が現れることがあります。 2)20ml/h未満の利尿。 末梢循環の悪化の症状:青白いチアノーゼ、大理石、レンガ、湿った皮膚。 末梢静脈の虚脱、手足の皮膚温度の急激な低下; 血流の減少。 CVP の値は異なる場合があります。 CVP の通常の指標は 5 ~ 8 cm の水です。 美術。; 水深 5 cm 以下のインジケータ。 美術。 循環血液量減少と低血圧、および 8 cm 以上の水を示します。 美術。 右心室不全を示します。 治療 マスクまたは経鼻カテーテルを介した加湿酸素による酸素療法が適応となる。 10 IUの用量で抗凝固剤を痛みを伴うように投与し、続いて000時間あたり1000IUの静脈内注入液を投与しました。 鎮痛剤を投与する必要があります:モルヒネ1%1,0mlを皮下またはボーラスで静脈内投与します。 アナルギン50%2 ml筋肉内、静脈内。 血管強壮剤:コルジアミン1〜4mlを静脈内投与。 メザトン1%1,0 g皮下、静脈内、生理食塩水中; ノルエピネフリン0,2%1,0gを静脈内投与。 真の心原性ショックは次のように扱われます。 心筋の収縮活性を高めるために、以下が使用されます:ストロファンチン0,05%0,5-0,75 gを20,0等張液あたりゆっくりと静脈内投与、コルグルコン0,01 gを静脈内投与、等張液または分極混合物中、グルカゴン2-4mgを静脈内投与分極溶液に滴下します。 血圧の正常化:0,2%グルコース溶液または等張液2リットルあたりノルエピネフリン4%1〜5ml。 血圧は100mmHgに保たれています。 Art.、メザトン 1% 1,0 g 静脈内投与。 コルジアミン 2-4 ml、ドーパミン 200 mg を 400 ml のレオポリグルシンまたは 5% グルコースに溶解。 上記の薬による不安定な効果により、ヒドロコルチゾン200mg、プレドニゾロン90〜120mgが使用されます。 血液のレオロジー特性の正規化。 血液の液体部分が発汗しているため、血液量減少の解消:レオポリグルユキン、ポリグルキン-毎分100mlの速度で最大50,0mlの容量。 酸塩基バランスの修正 (アシドーシスとの戦い): 重炭酸ナトリウム 5% ~ 200,0 ml。 鎮痛剤の再投入。 リズムと伝導障害の回復。 20. 高血圧クリーゼ 高血圧クリーゼとは、通常はこの患者に特徴的ではないレベルまで血圧が急激に上昇し、急性の局所循環障害と標的臓器 (心臓、脳、腎臓、腸) の損傷につながるものです。 危機を引き起こす外部要因には、次のようなものがあります。 1) 精神的ストレス; 2) 気象の影響。 3) 食卓塩の過剰摂取。 危機の臨床症状はノイズとして現れる 耳の中で、点滅が目の前で飛ぶ、後頭部の頭痛がはじける、かがむ、緊張する、咳をする、吐き気、嘔吐、心調律障害によって悪化する。 危機の間、脳冠状動脈の危険な違反、まれに腎臓と腹部の循環が起こり、脳卒中、心筋梗塞、その他の深刻な合併症を引き起こします。 ECGは左心室肥大を明らかにします。 胸部X線写真は、肋間動脈を通る側副血流の増加の結果として、心臓の肥大、数字「3」の形での大動脈の変形、肋骨の高利貸しを示しています。 大動脈造影は診断を確認します。 神経栄養型の危機は、突然の発症、興奮、皮膚の充血および水分、頻脈、頻繁な大量排尿、脈拍振幅の増加を伴う収縮期圧の顕著な増加によって特徴付けられます。 このような危機は、副腎の危機、またはタイプ I の危機と呼ばれます。 タイプ I の危機は、発作性不整脈や狭心症、重篤な場合には心筋梗塞を引き起こす可能性がありますが、通常は比較的良性の経過をたどります。 発症の水塩形態では、状態は徐々に悪化し、眠気、衰弱、無気力、見当識障害、顔面蒼白および腫れ、および腫れが認められる. 収縮期圧と拡張期圧は均等に、または後者が優勢で脈圧が低下して増加します。 このような危機は、タイプ II の危機と呼ばれます。 タイプIIの危機は、原則として深刻であり、心筋梗塞、脳卒中、急性左心室不全によって複雑になる可能性があります。 特にβ遮断薬、ニフェジピン、交感神経遮断薬、特にクロニジンを服用している永久的な降圧療法の突然の中止の結果として発症する高血圧の危機を強調する必要があります. 高血圧クリーゼの治療は、高血圧症の標的臓器への損傷を予防または制限するために必要な正常レベルへの血圧の緊急の低下、最も重度の症例での死亡に至るまでの合併症の予防、または脳卒中の発症における永久的な障害からなる。 、心筋梗塞。 21.不整脈。 心房細動の発作 不整脈は、洞以外の心臓のリズムです。 不整脈の分類 1.衝動形成の違反: 1) 洞結節: a) 洞性頻脈; b) 洞性徐脈; c) 洞性不整脈; d) 洞不全症候群 (SSS); 2) 異所性不整脈: a) 期外収縮; b) 発作性頻脈; c)心房細動と粗動; d) 心室のフリッカーとフラッター。 2. インパルス伝導の違反: 1) 追加の経路 (Kent バンドル); 2) 心臓ブロック: a) 心房 (心房内); b)房室; c)脳室内。 不整脈のメカニズム 静止電位の低下、興奮性閾値は、細胞カリウムの欠乏、「血漿 - 細胞」の比率に基づいてのみ発生します(通常、カリウムの80 meqは細胞内にあり、5 meqは血漿内にあります). 血栓溶解中の虚血、炎症、再灌流による心筋の電気生理学的代謝焦点の非対称性。 上位ペースメーカーの電気生理学的脱力。 先天性副伝導経路。 発作性上室性頻脈は、毎分 150 ~ 250 回の心拍数の突然の発作です。 3つの形式があります: 1)心房; 2)ノード; 3) 心室。 上室性発作性頻脈の病因は、交感神経系の活動の増加と関連していることが多い。 それは、心拍の突然の攻撃、首の血管の脈動、心臓の活動が異なるリズムに切り替わることによって臨床的に現れます。 攻撃の持続時間は数分から数日です。 心室型の心拍数は通常、毎分 150 ~ 180 回の範囲であり、上室型の場合は毎分 180 ~ 240 回です。 攻撃中、振り子のようなリズムが特徴的な聴診器であり、I トーンと II トーンに違いはありません。 それは心筋の酸素需要を増加させ、急性冠動脈不全の発作を引き起こす可能性があります。 心電図の兆候 1. QRS コンプレックスは変更されません。 2.上室性では、P波はTと合流します。 22.心室性期外収縮。 AV伝導障害 心室性期外収縮は、非常に広い変形 QRS 群、不一致な ST および T シフト、完全な代償性休止の発生です (期外収縮前と後の P 波の間隔は、通常の RR 間隔の 300 倍に等しくなります)。 最適な薬剤はリドカインで、上記のスキームに従って投与されます。 おそらく、450〜XNUMXmgの用量でのコルダロンの使用は静脈内に点滴します。 失神の発症を伴う房室伝導障害(モルガニ・アダムス・ストークス症候群) 伝導が妨げられると、さまざまな種類の心ブロックが発生し、心臓の伝導系を介したインパルスの伝導が遅くなるか完全に停止します。 洞耳遮断は、T細胞の機能不全および洞結節から心房へのインパルス伝導障害を特徴とする。 3度あります。 私は程度-衝動を遅くします。 ECGについて-0,20秒を超えるPQ間隔の延長。 QRS群の脱出。 RR間隔は安定しています。 II度 - インパルスの一部の損失、不完全な伝導。 Mobitz タイプ I - インパルスが実行されると、脈波が完全に失われるまで PQ 間隔が徐々に長くなります。 QRS は変更されません。 QRS 脱出部位での最大距離は RR です。 予後的に、このタイプは比較的有利です。 一定の PQ 間隔と変更されていない QRS 群を持つモビッツ II 型。 同時に、すべてのインパルスが心室に到達するわけではありません-場合によっては、3回ごとのインパルスが実行され、他の場合-2回ごとなど、つまり、QRS群の周期的な脱出があります4:3、5:6 、XNUMX:XNUMX など d. III度-伝導の完全な遮断。 同時に、心室へのインパルスの伝導が完全に停止し、心室に特発性心室リズムの異所性焦点が生まれ、自動性が低いほど、診療は困難になります。 完全な解離が観察されます。心房のリズムは正常に近く、心室には独自の周波数があります。40分あたり40ビート以下です。 後者は、損傷のレベルによって異なります。房室結節が損傷した場合、ヒス束の脚が50分あたり1ビート以下の場合、20分あたり1〜XNUMXビート。 損傷のレベルは、QRS群の変形の程度によっても示されます。 心房と心室の収縮期がほぼ一致すると、心音が弱まり、定期的に「大砲」のIトーンが鳴ります。 III追加トーンかもしれません。 収縮期の心雑音が心臓の基部に現れることがあります。 多くの場合、心房収縮に関連する静脈の脈動が見られ、特にストラジェスコの大砲の緊張とは異なります。 診療所 6つの衝動が落ちた場合、心臓の障害。 いくつかの衝動が落ちた場合のめまい。 Morgagni-Adams-Stokes症候群(意識の喪失)、8〜XNUMX個の複合体が脱落した場合。 治療 適切なリズムを回復するために、アトロピンは0,5-1 mgから3 mgの用量で投与されます。 3 分ごとに 1 mg から 0,4 mg/kg の総用量まで。 カルシウム拮抗薬 - イソプチン 0,04 mg/kg。 頻繁に意識を失うと、患者は恒久的な電気パルス療法に移されます。 しかし、多くの場合、ペーシングは「オンデマンド」で行う必要があります。 23. Причины острой почечной недостаточности 急性腎不全(ARF)は、腎機能の急激な悪化または停止を特徴とし、次の症状の複合体によって現れる多くの腎疾患および腎外疾患の合併症です:乏尿症、高窒素血症、水分過剰、CBSの障害、および水と電解質のバランス。 OOP の形式には次のものがあります。 1)腎前(血行動態); 2) 腎臓 (実質); 3) 腎後 (閉塞性); 4) アレナル。 腎前性急性腎不全の発症の理由。 1.心拍出量の低下(心原性ショック、発作性不整脈、心タンポナーデ、肺塞栓症、うっ血性心不全)。 2.血管緊張の低下(敗血症、感染性毒性ショック、アナフィラキシーショック、降圧薬の過剰摂取)。 3.有効な血管内容積の減少(失血、血漿喪失、脱水症-体重の7-10%の喪失)。 4.腎内血行動態の違反(NSAID、ACE阻害薬、放射線不透過性薬、砂免疫薬の服用)。 5.水中毒-水分過剰(悪性腫瘍におけるADHの制御されない産生、中枢神経系の炎症性疾患、薬物の過剰摂取-薬物、バルビツレート、抗糖尿病性スルファニルアミド薬、インドメタシン、アミトリプチリン、シクロホスファミド)。 腎性急性腎不全の発症の理由。 1.腎臓の虚血。 2.以下への曝露による腎毒性損傷: 1) 薬物 (アミノグリコシド、NSAID、放射線不透過性薬物など); 2)工業用ネフロトキシン(重金属塩); 3)家庭用ネフロトキシン(エチレングリコール、メチルアルコール、ジクロロエタン、四塩化炭素)。 3.色素による管内閉塞: 1) ヘモグロビン; 2) 尿酸塩; 3)ミオグロビン; 4) 炎症過程; 5) 壊死性乳頭炎 (真性糖尿病、鎮痛剤、アルコール性腎症); 6) 血管の病理。 腎後急性腎不全の発症の理由。 1. 尿管の病理: 1) 障害物; 2) 圧縮。 2.膀胱の病理。 3. 尿道狭窄。 24. 急性腎不全の診療所と治療 急性腎不全の臨床経過には XNUMX つの段階があります。 急性腎不全のステージ I は初期段階であり、病因因子が発生した瞬間から最初の徴候が現れるまで続きます。 この段階では、治療戦術は、病因要因の影響を排除または軽減することを目的としています: 抗ショック療法、BCC の補充、心不全との闘い、血管内溶血のためのアルカリ化療法、痛みとの戦い、敗血症状態の治療など。治療、毎時利尿の制御下で腎血管のけいれんが解消されます。 利尿刺激の開始が早ければ早いほど、予後は良好です。 急性腎不全のステージ II、または乏尿症は、ネフロンの 70% の機能不全を特徴とします。 500 日あたりの尿量が 50 ml 未満の場合は乏尿の発症を示し、XNUMX 日あたり XNUMX ml 以下に減少すると無尿を示します。腎臓の水分排泄能力の低下に伴い、集中力や窒素排泄機能も低下します。尿中の電解質と窒素の量が急激に減少します。この段階では、止血に最も顕著な変化が起こります。 腎上皮が再生する時間と機会を与えるために、治療は内部環境の恒常性を目指すべきです。 嘔吐や下痢による電解質の喪失により、水分過剰状態が発生します。 したがって、利尿を刺激する必要がありますが、それは CVP の制御下に限られます。 腎血流を改善します。 利尿の厳密な管理が必要なため、膀胱カテーテル検査を行います。 腎臓の窒素排出機能の違反は高窒素血症につながるため、体内のタンパク質分解を最大限に防止するには、十分な量の炭水化物を導入する必要があります。 コースが重度で治療できない場合は、血液透析セッションが実行されます。 病因が取り除かれると、治療の5〜7日後に利尿が増加し始めます。 この段階の最大期間は 2 週間です。 急性腎不全のIII期 - 初期の多尿。 利尿作用が徐々に増加し(200 日あたり 300 ~ 3 ml)、最大 XNUMX リットルまで増加することが特徴です。 腎臓の窒素排泄・濃縮機能はまだ完全には回復していませんが、カリウム、マグネシウム、リン酸塩の濃度は徐々に正常化しています。 初期の多尿期の集中治療には、利尿の刺激を除いて、前の治療と同じ対策を含める必要があります。 多くの場合、血液透析が必要です。 脱水のリスクが高いです。 急性腎不全のIV期 - 後期多尿。 尿の毎日の増加は 500-1000 ml に達し、利尿は 8 日あたり 10-XNUMX リットル以上に達することがあります。 腎臓では、イオン交換プロセスが回復し始めます。 カリウム、マグネシウム、リン、その他の電解質の損失が急激に増加し、患者は脱水や脱塩の危険にさらされます。 したがって、電解質と液体はこの段階で静脈内に投与されます。 ステージ V OPN、または回復ステージ。 腎臓の集中機能が回復します。 利尿は徐々に正常に減少し始め(2日あたり3〜1008リットル)、尿密度が増加します(1028〜XNUMX). 25.急性肝不全 急性肝不全は、実質への急性または慢性の損傷によるXNUMXつまたは複数の肝機能の侵害を特徴とする複合症状です。 ARFの臨床症状は以下の通りです。 1. 凝固障害は、凝固因子の欠乏と線溶活性の増加によって引き起こされます。 それは粘膜からの自然出血の素因となります:胃腸、子宮、鼻出血が観察されます。 脳出血の可能性があります。 止血システムの状態を評価するために、プロトロンビン時間が決定されます。 2. 低血糖症は、血漿中の高レベルのインスリンによって特徴付けられます。これは、肝臓による取り込みの減少によるものです。 それは神経学的状態の急速な悪化と患者の死につながります。 3. 水 - 電解質と酸 - 塩基バランスの違反。 末期急性腎不全は、低ナトリウム血症、低リン血症、低カルシウム血症、および低マグネシウム血症を特徴としています。 酸塩基状態の変化には明確な方向性はありません。 毒性物質による呼吸中枢の刺激に関連する呼吸性アルカローシスは、頭蓋内圧の上昇と呼吸活動の抑制による呼吸性アシドーシスに置き換わる可能性があります。 疾患の重篤な経過としての肝性昏睡の発症において、前昏睡、脅迫的昏睡および昏睡の段階が区別される。 顕著な門脈吻合の存在による代謝プロセスからの肝臓の有意な排除による、実質、門脈(バイパス、シャント、外因性)の大規模な壊死に起因する肝細胞性(内因性)昏睡もあります。主に肝硬変で発生する混合昏睡。 昏睡前の期間には、進行性の食欲不振、吐き気、肝臓のサイズの減少、黄疸の増加、高ビリルビン血症、および血中の胆汁酸の含有量の増加が発生します。 将来的には、神経精神障害、思考の鈍化、うつ病、そして時には陶酔感が増加します。 気分の不安定さ、過敏性、記憶障害、睡眠障害が特徴です。 腱反射が増加し、手足の小さな震えが特徴的です。 高窒素血症が発症します。 タイムリーな治療により、患者はこの状態から抜け出すことができますが、肝臓に深刻な不可逆的な変化が生じると、昏睡が発生することがよくあります。 昏睡状態の期間中、興奮が起こり、それはその後、うつ病(昏迷)と完全に失われるまでの進行性の意識障害に置き換わります。 髄膜現象、病的反射、運動不穏状態、けいれんが発生します。 呼吸が妨げられている(クスマウル、チェーンストークスなど)。 脈拍は小さく、不整脈です。 低体温症があります。 患者の顔はぎこちなく、四肢は冷たく、口や皮膚から特徴的な甘い肝臓の匂いがし、出血現象が激しくなります(皮膚の出血、鼻からの出血、歯茎、食道の静脈瘤など)。 26. 急性肝不全の治療 タイムリーな変力作用のサポートは、集中治療に不可欠な要素です。 感染性合併症の予防 - 抗真菌薬(アムホテリシン-B)と組み合わせたセファロスポリン抗生物質の指定。 肝保護剤および膜安定化薬:プレドニゾロン最大300mg、ビタミンC 500mg、トロキセバシン5ml、エタムシル酸ナトリウム750mg、エッセンシャル30ml、トコフェロール4ml筋肉内、サイトマック35mg、コカルボキシラーゼ300mg、ニコチン酸30-40mg、 com-plamin 900 mg、sirepar 5-10 ml、グルタミン酸 1% 400 ml、vikasol 10 ml 静脈内投与、ビタミン B。 皮質100万単位、トラシロール400万単位、アンタゴノサン、go-doxを含むプロテアーゼ阻害剤。 利尿の刺激: レオグルマン 400 ml、マンニトール、ラシックス 200 mg まで静脈内投与、ユーフィリン 240 mg。 凝固障害を是正するために、ビタミンKの静脈内投与(10日3mgを3日間)が使用されます。 効果は1時間後に発生します.この場合、胆汁酸の欠乏に起因するビタミンKの吸収障害に関連する低プロトロンビン血症の解消. 出血または侵襲的処置(血管カテーテル法、腹膜透析)が疑われる場合、血小板塊または新鮮凍結血漿が静脈内投与されます。 脳浮腫は一般的な死因です。 マンニトールは、体重 XNUMX kg あたり XNUMX g の割合で投与されます。 腎不全の患者では、高浸透圧と水分過剰を避けるために、限外濾過と組み合わせてマンニトールが処方されます。 肝性昏睡の発症に伴い、塩化カリウム(0,4mlの容量の0,5%グルコース溶液中5〜500%溶液を静脈内点滴)または重炭酸ナトリウム溶液(代謝性アシドーシスを伴う)が処方されます。 患者は、鼻カテーテルを通して加湿酸素を呼吸します。 動脈圧と静脈圧の両方が低下すると、ポリグルシンとアルブミンが静脈内投与されます。 大量の出血がある場合は、適切な対策を講じて止血し、一群の血液を輸血し、血液凝固因子を含む薬剤を投与します。 播種性血管内凝固症候群の有意な兆候が見られる場合、ヘパリンは10〜000IUのボーラス投与で静脈内投与されます。 腎不全の場合、腹膜血液透析と血漿交換が行われ、良い結果が得られますが、これらの操作を行う前に、ヘパリンの導入は禁忌です。 精神運動の興奮と発作を止めるために、ジプラジン、ハロペリドール、オキシ酪酸ナトリウムが処方されています。 重症の場合は、挿管と機械換気に頼ります。 出血の危険性が高いことを覚えておくことが重要であるため、すべての操作は細心の注意を払って実行する必要があります。 昏睡状態から患者を取り除くとき、次のステップは基礎疾患の集中治療を行うことです。 27.ショック ショックは、多臓器不全によって現れる身体の臨界状態の一形態であり、一般的な循環の危機に基づいてカスケードで発生し、原則として、治療せずに死に至ります。 ショック要因とは、適応メカニズムを超える身体への影響のことです。 ショックでは、呼吸、心臓血管系、および腎臓の機能が変化し、器官および組織の微小循環のプロセスおよび代謝プロセスが中断されます。 ショックは、多因性疾患です。 発生の病因に応じて、ショックの種類が異なる場合があります。 1.外傷性ショック: 1)機械的損傷を伴う-骨折、創傷、軟組織の圧迫など。 2)火傷(熱傷および化学火傷)を伴う; 3) 低温の影響下 - コールドショック; 4) 感電の場合 - 感電。 2.出血性または血液量減少性ショック: 1)出血、急性失血の結果として発症します。 2)水分バランスの急激な違反の結果として、体の脱水が起こります。 3. 敗血症性(細菌毒性)ショック(グラム陰性菌またはグラム陽性菌によって引き起こされる一般化された化膿性プロセス)。 4.アナフィラキシーショック。 5.心原性ショック(心筋梗塞、急性心不全)。 心臓病の緊急事態のセクションで考慮されます。 すべてのタイプのショックにおいて、発症の主なメカニズムは血管拡張であり、その結果、血管床の容量が増加し、循環血液量(BCC)が減少します。これは、失血、再分配などのさまざまな要因があるためです。血液と組織の間の液体、または血管容量を増加させる正常な血液量の不一致。 結果として生じる BCC と血管床の容量との不一致は、心拍出量の減少と微小循環障害の根底にあります。 後者は、血液循環の主な機能、つまり細胞と血液の間の物質と酸素の交換がここで行われるため、身体に深刻な変化をもたらします。 血液が濃くなり、粘度が上昇し、毛細血管内の微小血栓症が起こります。 その後、細胞機能は死に至るまで破壊されます。 組織では、嫌気性プロセスが好気性プロセスよりも優勢になり始め、代謝性アシドーシスの発症につながります。 代謝産物、主に乳酸の蓄積は、アシドーシスを増加させます。 28.アナフィラキシーショック アナフィラキシーショックは、即時型のさまざまなアレルギー反応の複合体であり、極度の重症度に達します。 アナフィラキシーショックには次のような形態があります。 1) 急性循環不全が発生し、しばしば心拍リズム障害、心室および心房細動、および血圧低下を伴う頻脈によって現れる心血管型; 2)急性呼吸不全を伴う呼吸形態:息切れ、チアノーゼ、喘鳴、泡立つ呼吸、肺の湿ったラ音。 これは、毛細血管循環の違反、肺組織の腫れ、喉頭、喉頭蓋によるものです。 3) 低酸素症、微小循環障害および脳浮腫による脳形態。 コースの重症度に応じて、4度のアナフィラキシーショックが区別されます。 I度(軽度)は、皮膚のかゆみ、発疹の出現、頭痛、めまい、頭の紅潮感が特徴です。 II 度 (中等度) - Quincke の浮腫、頻脈、動脈圧の低下、Algover 指数の増加は、以前に示された症状に加わります。 グレードIII(重度)は、意識喪失、急性呼吸器および心血管不全(息切れ、チアノーゼ、喘鳴呼吸、小さな急速な脈拍、血圧の急激な低下、アルゴバー指数の高さ)によって現れます。 IV度(非常に重度)は、意識の喪失、重度の心血管機能不全を伴います:脈拍が決定されず、血圧が低下します。 処理 1.血行動態が安定するまでアドレナリンの静脈内注入。 ドプミン10-15 mcg / kg / minを使用でき、気管支痙攣およびb-アドレナリン模倣薬の症状があります:アルペント、ブリカニールを静脈内に滴らせます。 2.反応がこれらの薬物によって引き起こされない限り、ポリグルシンとレオポリグルシンを含む2500〜3000 mlの量の注入療法。 重炭酸ナトリウム 4% 400 ml、ブドウ糖溶液で BCC と血行動態を回復します。 3.静脈内膜安定剤:プレドニゾロン最大600mg、アスコルビン酸500mg、トロキセバシン5ml、エタムシル酸ナトリウム750mg、シトクロムC 30mg(XNUMX日量が示されている)。 4.気管支拡張薬:ユーフィリン240-480 mg、ノシュパ2 ml、アルペント(ブリカニル)0,5mg点滴。 5. 抗ヒスタミン剤:ジフェンヒドラミン 40 mg (スプラスチン 60 mg、タベギル 6 ml)、シメチジン 200-400 mg の静脈内投与 (XNUMX 日量が示されています)。 6.プロテアーゼ阻害剤:トラシロール400万U、対照100万U。 29. 外傷性ショック 外傷性ショックは、重要なシステムや器官の機能が損なわれ、阻害されている、損傷に反応して生じた身体の病理学的かつ重大な状態です。 外傷ショックの間、無気力期と勃起期が区別されます。 発生時までに、ショックは一次(1〜2時間)および二次(損傷後2時間以上)になる可能性があります。 勃起期または発生段階。 意識は残り、患者は青ざめ、落ち着きがなく、多幸感があり、不十分で、悲鳴を上げる、どこかに走る、逃げるなどの可能性があります。この段階では、圧力と脈拍がしばらくの間正常に保たれるため、アドレナリンが放出されます。 このフェーズの期間は、数分から数時間から数日です。 しかし、ほとんどの場合、それは短いです。 停滞期は勃起期に取って代わり、患者が無気力で無力になると、血圧が低下し、頻脈が現れます。 傷害の重症度の推定値を表に示します。 傷害の重症度の評価
ポイントを計算した後、結果の数値に係数 (1,2 から 2,0) を掛けます。 処理。 治療の主な方向性。 1.外傷剤の作用の排除。 2.血液量減少症の排除。 3. 低酸素症の解消。 30.出血性ショック 出血性ショックは、大量の失血の後に発症する急性心血管不全の状態であり、重要な臓器の灌流の減少につながります。 病因:大血管の損傷、急性胃および十二指腸潰瘍、大動脈瘤の破裂、出血性膵炎、脾臓または肝臓の破裂、管の破裂または子宮外妊娠、子宮内の胎盤小葉の存在などを伴う損傷。 臨床データと血液量の不足の大きさによると、次の重症度が区別されます。 1.表現されていません-臨床データはありません。血圧のレベルは正常です。 失血量は最大10%(500ml)です。 2.弱い-最小限の頻脈、血圧のわずかな低下、末梢血管収縮の兆候(手足の冷え)。 失血量は 15 ~ 25% (750 ~ 1200 ml) です。 3. 中程度 - 毎分 100 ~ 120 回の頻脈、脈圧の低下、収縮期圧 1 ~ 90 mm Hg。 アート、不安、発汗、蒼白、乏尿。 失血量は 100 ~ 25% (35 ~ 1250 ml) です。 4.重度-毎分120拍を超える頻脈、収縮期血圧が60mmHg未満。 アート、しばしば眼圧計、昏迷、極端な蒼白、冷たい四肢、無尿によって決定されません。 失血量は35%以上(1750ml以上)です。 一般的な血液検査の実験室、ヘモグロビン、赤血球、ヘマトクリットのレベルの低下。 ECGは、不十分な冠循環に起因するSTセグメントとT波の非特異的変化を示しています。 出血性ショックの治療には、止血、BCCを回復させるための注入療法の使用、状況に応じた血管収縮剤または血管拡張剤の使用が含まれます。 輸液療法では、4リットルの液体と電解質(生理食塩水、ブドウ糖、アルブミン、ポリグルシン)を静脈内投与します。 出血の場合、単一群の血液と血漿の輸血は、少なくとも4回分の総量で示されます(1回分は250mlです)。 膜安定剤(プレドニゾロン90~120mg)などのホルモン剤の導入が示されています。 病因に応じて、特定の治療が行われます。 31.敗血症性ショック 敗血症性ショックは、感染源から血液系に感染因子が侵入し、体全体に広がることです。原因菌としては、ブドウ球菌、連鎖球菌、肺炎球菌、髄膜炎菌、腸球菌のほか、大腸菌、サルモネラ菌、緑膿菌などが考えられます。敗血症性ショックには、肺、肝臓、腎臓系の機能不全、血液凝固障害が伴います。これは、敗血症のすべてのケースで発症する血栓出血症候群 (マチャベリ症候群) の発生につながります。敗血症の経過は病原体の種類に影響され、これは現代の治療法では特に重要です。検査所見では、進行性の貧血(溶血と造血の阻害による)が示されています。白血球増加症 最大 12×109/lしかし、重度の場合、造血器官の急激な低下が形成されるため、白血球減少症も観察されることがあります。 細菌性ショックの臨床症状: 悪寒、高熱、低血圧、乾いた温かい皮膚 - 最初は、その後 - 寒さと湿った状態、蒼白、チアノーゼ、精神状態障害、嘔吐、下痢、乏尿。 白血球の式が骨髄球まで左にシフトする好中球増加症が特徴です。 ESR は 30 ~ 60 mm/h 以上に増加します。 血中ビリルビンのレベルが上昇し (最大 35 ~ 85 µmol/l)、これは血中の残留窒素の含有量にも当てはまります。 血液凝固とプロトロンビン指数が低下し(最大50〜70%)、カルシウムと塩化物の含有量が減少します。 アルブミンが原因で発生する総血中タンパク質が減少し、グロブリン(アルファグロブリンとβ-グロブリン)のレベルが上昇します。 尿中、タンパク質、白血球、赤血球、シリンダー。 尿中の塩化物のレベルが低下し、尿素と尿酸が上昇します。 治療は本質的に主に病因に基づくものであるため、抗菌療法を処方する前に、病原体と抗生物質に対するその感受性を判断する必要があります。抗菌剤は最大用量で使用する必要があります。敗血症性ショックを治療するには、グラム陰性微生物の全スペクトルをカバーする抗生物質を使用する必要があります。最も合理的なのはセフタジジムとインピネムの組み合わせで、緑膿菌に対して有効であることが証明されています。クリンダマイシン、メトロニダゾール、チカルシリン、イミピネムなどの薬剤は、耐性病原体が発生した場合に選択される薬剤として使用されます。ブドウ球菌が血液から培養された場合は、ペニシリン薬による治療を開始することが不可欠です。低血圧の治療は、治療の最初の段階で血管内液量を適切にすることから始まります。晶質溶液 (等張塩化ナトリウム溶液、乳酸リンガー) またはコロイド (アルブミン、デキストラン、ポリビニルピロリドン) を使用します。コロイドの利点は、導入時に必要な充填圧力が最も早く達成され、その状態が長時間維持されることです。効果がない場合は、変力薬や(または)血管作動薬が使用されます。 32. メチルアルコール中毒 メチルアルコールは、呼吸器、消化器、経皮など、あらゆる経路で吸収されます。経口摂取した場合のメタノールの致死量は 40 ~ 250 ml ですが、10 ~ 20 ml を摂取した場合でも失明する可能性があります。中毒は、1,5 ~ 2,5% のメタノールを含むさまざまなアルコール混合物を摂取した後にも発生します。メタノールは吸収されると、その水溶性によりすべての組織全体に広がります。最大量は腎臓と胃腸管に蓄積され、最小量は脳、筋肉、脂肪組織に蓄積されます。 病理解剖学的病変には、脳浮腫と、網膜神経節細胞の最初は炎症性で、後にはジストロフィー性の性質への損傷が含まれます。 場合によっては、神経系の損傷に加えて、肝臓、腎臓、肺、心筋の変性病変が見られます。 メタノールの毒性効果では、XNUMX 段階の作用を区別することができます。 初期段階 (フェーズ I) では、メタノールは分子全体として体に作用し、主に麻薬効果がありますが、エチル アルコールよりも弱い効果があります。 続いて(フェーズII)、酸化生成物の有害な影響が現れます。 臨床像では、期間が区別されます:中毒、潜在的、または相対的な幸福(数時間から1〜2日続く)、中毒の主な症状、および好ましい結果を伴う逆の発達。 重症度に応じて、軽度、中等度(または眼科)および重度(または全身性)が区別されます。 軽度の中毒では、30分から数時間の潜伏期間の後に発生する、急速な倦怠感、頭痛、吐き気、およびわずかな中毒の状態が認められます。 エチルアルコールとメチルアルコールを同時に吸収すると、潜伏期間が長くなり、中毒の重症度が軽減されます。 処理 1.体内への毒の侵入を止める。 毒物の使用の中止、汚染された大気からの除去、皮膚からの毒物の除去。 2.吸収されなかった毒の除去(胃腸管から): 1) プローブ胃洗浄; 2) 吸着剤または生理食塩水下剤の使用; 3)クレンジングまたは浣腸を吸い上げる。 3. 吸収した毒の除去: 1) 利尿を強制する; 2)体外解毒法(血液吸着、血液透析、腹膜透析、血液置換手術)。 4.解毒療法、すなわち、物理的または化学的中和による毒の中和、および適用ポイントに対する毒との競合。 5. 体の重要な機能を維持します。 6.体の水電解質、酸塩基状態の正常化。 7. 長期的な結果と合併症の治療。 33. エチルアルコールとエチレングリコール中毒 有毒な用量を服用する場合 - 動揺、運動失調、昏迷、反射の抑制を伴う昏睡、口からのアルコール臭、顔面紅潮、結膜炎、瞳孔の「遊び」、嘔吐、不随意排尿、頻脈、「かすれた」呼吸、虚脱、吐き気のあるwtの誤嚥の可能性がある嘔吐。 治療 太いプローブによる胃洗浄、続いて生理食塩水の下剤、サイフォン浣腸の導入。 アトロピンの1%溶液0,1ml、コルジアミン2ml、カフェインの1%溶液20ml、崩壊を伴う皮下-メザトンの1%溶液1ml。 咽頭反射がない場合 - 気管挿管および人工呼吸。 Astrup式に従って計算された量の4%重炭酸ナトリウム溶液、インスリン、ビタミンBおよびC、コカルボキシラーゼ、ニコチン酸を含む高張(10および20%)グルコース溶液の同時投与による利尿の強制。 呼吸抑制を伴う - エチミゾールの3%溶液5〜1,5ml、アミノフィリンの10%溶液2,4ml、エフェドリンの1%溶液5ml、酸素吸入をゆっくりと静脈内投与。 誤嚥あり - 緊急衛生気管支鏡検査。 非経口抗生物質。 エチレングリコール(不凍液)中毒 平均致死量は約 100ml です。 消化管で急速に吸収され、すべての組織に分配され、脳内で最大濃度になります。 主な毒性作用は腎実質で観察され、尿細管上皮の壊死、間質性浮腫、および皮質層の出血性壊死の病巣が発生します。 浮腫は脳に見られます。 中毒の診療所では、3つの期間が区別されます。 1)初期-12時間まで続き、アルコール中毒の種類によるCNS損傷の症状が優勢です。 2) 神経毒性 - CNS 損傷の症状が進行し、呼吸器系および心血管系の障害が加わる場合。 3) 腎毒性 - 2 日目から 5 日目まで、中毒の臨床像では腎障害が優勢です。 治療 水または 2% 重炭酸ナトリウム溶液で胃を洗浄した後、30 ml の水に溶かした 200 g の硫酸マグネシウムを導入します。 エチルアルコールの200%溶液30ml中。 3mlの水に5-100gの重曹。 たっぷりドリンク。 筋肉内に1〜2 mlのコーディアミン、1 mlの20%カフェイン溶液。 400%アスコルビン酸溶液5mlおよびインスリン5IUを含む5%グルコース溶液8ml、グルコソン-ボカイン混合物、ポリグルシン400ml、ヘモデズ400ml、フロセミド80-120g、60-100mgプレドニゾロン。 34.ジクロロエタン中毒 主な侵入経路は、消化管、気道、皮膚です。 経口投与した場合のヒトの DCE の致死量は 10 ~ 20 ml です。 DCE の毒性作用は、中枢神経系への麻薬作用、肝臓、腎臓、胃腸管への損傷、および心血管系への顕著な影響によるものです。 臨床像では、主な症状は次のとおりです。中毒性脳症、急性中毒性胃炎および胃腸炎、外呼吸障害、中毒性肝炎、腎機能障害。 投与後最初の数時間で、めまい、運動失調、精神運動興奮、間代強直性痙攣、意識の低下、昏睡までが現れる. 中毒の初期の兆候のXNUMXつは、吐き気の形の胃腸障害、胆汁の混合による嘔吐の繰り返しです。 外呼吸の機能障害は、閉塞性誤嚥タイプに応じて発生することが多く、唾液分泌の増加、気管支漏出、および誤嚥を伴います。 呼吸中枢の機能の阻害、呼吸筋の緊張亢進の発生、および胸部の硬直が認められます。 治療 蒸気による中毒の場合 - 呼吸抑制IVLを伴う患部からの犠牲者の除去。 毒が内部に入った場合 - 厚いプローブを介した胃洗浄、続いて3mlの水と4〜200mlのワセリン油、サイフォン浣腸に大さじ150〜200杯の粉末活性炭を導入します。 チオ硫酸ナトリウムの20%溶液40〜30 mlを静脈内投与し、ユニトリオールの5%溶液5mlを筋肉内投与します。 静脈内に400mlのポリグルシン、400mlのヘモデズ、400mlの5%グルコース溶液、80-120mgのフロセミド(ラシックス)、6-8mlのアスコルビン酸の5%溶液。 筋肉内に2mlのコルジアミン、崩壊あり-1mlのメザトン1%溶液、1mlの20%カフェイン溶液、100-150mgのプレドニゾロン。 肝腎不全の増加に伴い、特定の治療法が実施されます。 静脈内ボーラス ポリグルシン 400 ml、ヘモデス 400 ml、400% グルコース 5 ml、フロセミド 80 ~ 120 mg、6% アスコルビン酸 8 ~ 5 ml、プレドニゾロン 100 ~ 150 mg、崩壊用 1% 1 mlメサトーン。 2~4 mlの6%臭化チアミンおよび2~4 mlの5%ピリドキシンを筋肉内投与。精神運動性興奮には、1% フェノゼパム溶液 3 ml。呼吸抑制の場合の酸素吸入 - 呼吸チューブを介した機械換気。 初日、最も効果的で控えめな方法は腹膜透析です。 標準透析液の組成は、水1リットルあたり塩化カリウム0.3g、塩化ナトリウム8.3g、塩化マグネシウム0.1g、塩化カルシウム0.3g、ブドウ糖6gである。 同時に、0,3万単位のペニシリンと8,3単位のヘパリンを加えた最大0,1リットルの電解質溶液が患者の腹腔に注入されます。 35.キノコ毒とヘビ毒による中毒 1~2~36時間の潜伏期間の後、痙攣性の腹痛、流涎、吐き気、不屈の嘔吐、下痢、脱水、虚脱、せん妄、幻覚、痙攣が現れる。 2〜3日目 - 無尿、高窒素血症、黄疸を伴う腎肝不全の現象。 ラインとモレルによる重度の中毒では、溶血が可能です。 治療 太いチューブを介した胃洗浄、続いて水 3 ml 中の粉末活性炭大さじ 4 ~ 200 および水 30 ml 中の硫酸マグネシウム (ナトリウム) 100 g の導入、サイフォン浣腸。 アトロピンの1%溶液0,1ml、コージアミン2mlを皮下投与。 アミガサタケ中毒では、アトロピンは解毒剤として使用されていません。 静脈内に400mlのポリグルシン、400mlのゲモデズ、400mlの5%グルコース溶液と4-6mlの5%アスコルビン酸溶液、80-120mgのフロセミド(ラシックス)。 筋肉内にチアミン臭化物の1%溶液2〜6mlとピリドキシン塩酸塩の2%溶液5ml(XNUMX本の注射器に注射しないでください)。 プラチフィリンの1%溶液0,2ml、パパベリンの2%溶液2mlの導入による筋肉内疼痛症候群の緩和。 けいれん、精神運動興奮 - フェノゼパムの1%溶液2〜3mlまたは溶解混合物(クロルプロマジンの1%溶液2〜2,5ml、ジフェンヒドラミンの1%溶液2〜1ml、5〜10 ml 25% 硫酸マグネシウム溶液) 血圧の制御下で。 利尿を強制します。 重度の場合 - 血液吸着、早期血液透析。 対症療法。 ヘビ毒による中毒 咬傷部位の痛みと急速に広がる腫れ、眠気、呼吸抑制、虚脱、血色素尿症を伴う血管内溶血、重度の皮下出血、時にはけいれん。 おそらく腎不全。 コブラに噛まれると、局所的な変化はあまり目立たなくなり、球麻痺(発話および嚥下障害、眼瞼下垂、運動筋の麻痺)および呼吸抑制が優勢になります。 治療 吸血瓶を使用して、咬傷部位に形成された傷(咬傷後30~60分以内)から血液とリンパ液を吸引します。過マンガン酸カリウムの1%溶液で傷を洗い流します。 0,3%アドレナリン溶液0,5〜0,1mlを傷に注射します。可能であれば、100~150mlのヒドロコルチゾンまたは50~100mlのプレドニゾロンを予備静脈内投与した後、特定の一価または多価抗ヘビ血清を緊急投与する。 コブラ咬傷の場合-プロゼリンの300%溶液1mlと組み合わせた0,05mlの用量の静脈内アンチコブラ血清およびアトロピンの30%溶液1mlを0,1分ごとに繰り返し投与する。 36.酸とヒ素中毒 蒸気を吸入すると、目や上気道に刺激を与えます (流涙、鼻水、咳、息切れ)。 反射性呼吸停止の可能性があります。 潜伏期間(2〜24時間)の後、中毒性肺炎または中毒性肺水腫が形成されます。 目に当たった場合、皮膚に当たった場合 - 化学熱傷。 摂取すると、口腔、咽頭、食道、胃の化学火傷、呼吸不全を伴う喉頭の腫れが起こる可能性があります。 血を伴う嘔吐、腹膜の炎症、食道や胃の穿孔を繰り返す。 虚脱、ショック、出血症候群。 可能性のある血管内溶血、ヘモグロビン尿性ネフローゼ、急性腎(腎肝)機能不全。 チューブレス胃洗浄と人工嘔吐は、食道の再燃や酸吸引の可能性があるため危険です。 生理食塩水の下剤やアルカリ溶液を注射しないでください。 治療 プロメドールの1%溶液2〜2 mlを予備的に静脈内または筋肉内注射した後、太いチューブから冷水で胃洗浄を行います。 氷の中に、アルマゲルA 15〜20mlを毎時。 静脈内に800mlのポリグルシン、400mlのヘパリン、グルコソン-ボカイン混合物(400mlの5%グルコース溶液と25mlの2%ノボカイン溶液)、50-150mgのプレドニゾロンまたは150-250mgのヒドロコルチゾン、10万単位ヘパリンの、80-120mgのフロセミド(Lasix)。 痛みの軽減は、1% フェンタニル溶液 2 ~ 0,005 ml および 2% ドロペリドール溶液 4 ~ 0,25 ml の静脈内注射によって達成されます。持続性腹痛の場合は、1% プラチフィリン溶液 2 ~ 0,2 ml、2 溶液 2 ml の筋肉内注射により達成されます。 %パパベリン溶液。消泡剤を使用した酸素吸入。 喉頭の腫れが増加するにつれて、プレドニゾロン200〜400 mg、ジフェンヒドラミンの1%溶液2〜1 ml、アミノフィリンの10%溶液20〜2,4 ml、エフェドリンの1%溶液2〜5 mlを静脈内投与します。 。効果がない場合は、気管切開、酸素吸入、および必要に応じて人工呼吸器が必要です。ヒ素およびその化合物による中毒:口内の金属味、腹痛、嘔吐、軟便、重度の脱水症状、けいれん、頻脈、血圧低下、昏睡、急性腎不全。ヒ素水素中毒では血管内溶血とヘモグロビン尿が発症します。 治療 ユニチオールの2%溶液3mlの洗浄の開始時と終了時に導入された太いチューブ(50日5〜5回)による胃洗浄、ユニチオールの添加によるサイフォン浣腸の繰り返し。 ユニチオールの300%溶液(20日あたり最大10ml)の導入、1%グルコース溶液400ml中の5%カルシウムテタシン(EDXNUMXA)XNUMXmlの静脈内点滴による解毒剤療法の静脈内または筋肉内の継続。 37. アルカリ、アトロピン、大麻による中毒 アルカリ中毒 摂取すると、口腔、食道、および胃の粘膜の化学火傷が発生します。 食道と腹部に沿った痛み、血液の混じった嘔吐、食道胃出血。 食道、縦隔炎、腹膜炎の発症を伴う胃の穿孔の可能性。 喉頭の火傷 - 声の嗄声、失声、呼吸困難(喘鳴)。 重度の場合 - 火傷、乏尿。 皮膚に接触すると、化学熱傷を引き起こします。 酸中毒と同様に扱う。 アトロピン中毒 口渇、嗄声、乾燥、皮膚充血、瞳孔散大、息切れ、動悸、頻脈、喉の渇き、吐き気、排尿困難。 重度の中毒 - 精神運動興奮、せん妄、幻覚、痙攣、心拍リズム障害、昏睡、虚脱の可能性があります。 治療 必要に応じて、ワセリンオイルで十分に潤滑された厚いプローブを介した胃洗浄、大さじ3〜4の導入。 l. 200mlの水に粉末活性炭、30mlの水に100mgの硫酸マグネシウム。 2% プロセリン溶液 4 ~ 0,05 ml、400% グルコース溶液 800 ~ 5 ml、フロセミド (lasix) 40 ~ 80 mg を静脈内投与します。 豊富なドリンク。 フェノゼパムの1%溶液2~3mlまたは溶解混合物(アミナジンの2%溶液2,5ml、ジフェンヒドラミンの2%溶液1ml、および10%溶液25ml)を投与することによる精神運動性興奮および発作の筋肉内投与による軽減%硫酸マグネシウム溶液)または水1~2mlあたりデンプン1~2gを含む抱水クロラール25~50gを浣腸し、10%ヒドロキシ酪酸ナトリウム溶液15~20mlを静脈内投与セデュクセンの2%溶液。 重度の頻脈、期外収縮 - 静脈内アナプリリン(1%溶液2〜0,25 ml)または舌の下のアナプリリン錠剤(40 mg)。 崩壊を伴う - 塩化ナトリウムの1%溶液1ml中のメザトンの10%溶液0,9mlを静脈内投与。 鋭い高体温で - 筋肉内に2mlの50%鎮痛剤溶液、大きな血管と頭のアイスパック、ウェットラップ。 大麻中毒(ハシシ、マリファナ、マリファナ、計画) 多幸感、精神運動性興奮、鮮明な視覚的幻覚、散大した瞳孔、耳鳴りがあります。 その後、衰弱、無気力、気分の落ち込み、眠気、徐脈、低体温。 治療 経口中毒の場合 - 厚いプローブによる胃洗浄、続いて大さじ3〜4の導入。 l. 200mlの水に粉末活性炭を溶かしたもの。 アスコルビン酸の400%溶液800〜5mlおよび5〜10単位のインスリン、5〜8mgのフロセミド(ラシックス)を含む16%グルコース溶液40〜80mlの静脈内投与、2%溶液6mlの筋肉内投与臭化チアミンの。 38.コカイン、ジカイン、麻薬性鎮痛薬による中毒 コカイン中毒 一般的な動揺、頭痛、顔面紅潮、瞳孔の拡張、頻脈、呼吸の増加、血圧の上昇、幻覚によって臨床的に現れます。 重症の場合-けいれん、昏睡、呼吸麻痺、虚脱。 過マンガン酸カリウムの 0,1% 溶液を用いた濃厚プローブによる胃洗浄を繰り返した後、大さじ 3 ~ 4 杯を導入します。 l. 200mlの水に粉末活性炭、30mlの水に100gの硫酸マグネシウム。 ゲモデス 400 ml、400% アスコルビン酸溶液 5 ~ 5 ml を含む 10% グルコース溶液 5 ml、フロセミド (ラシックス) 40 ~ 80 mg を静脈内投与します。 興奮した場合 - 犠牲者を固定し、筋肉内にフェノゼパムの1%溶液2〜3 mlまたは溶解混合物(クロルプロマジンの1%溶液2〜2,5 ml、ジフェンヒドラミンの2%溶液1 mlおよび5〜10 ml 25% - 硫酸マグネシウムの溶液)血圧の制御下で。 けいれんでは、1-2 g の抱水クロラールを 1-2 ml の水に 25-50 g のデンプンを加えた浣腸で投与し、効果がない場合は 15-20 ml の 20% オキシ酪酸ナトリウム溶液をゆっくりと静脈内投与します。チオペンタールまたはヘキセナール ナトリウムの 20% 溶液を 2,5 ml までゆっくりと筋肉内投与します。 昏睡状態、頭のアイスパック、アスコルビン酸の40%溶液40〜4mlおよびインスリン6単位を含む5%グルコース溶液8mlの静脈内投与、静脈内ゆっくりまたは筋肉内2〜4ml臭化チアミンの6%溶液およびピリドキシン塩酸塩の5%溶液2~4ml、フロセミド80~120mg。 重度の呼吸抑制では、機械的換気が行われ、ゆっくりと静脈内に6mlのコルジアミン、酸素吸入が行われます。 麻薬性鎮痛薬(モルヒネ、オムノポン、ドロペリドール)による中毒 眠気または意識喪失、瞳孔収縮、筋緊張亢進(時には痙攣)、呼吸抑制、徐脈、虚脱。 呼吸麻痺は、患者の意識を維持したままで可能です。 (意識を維持しながら)厚いプローブを介して胃洗浄し、続いて大さじ3〜4杯を導入します。 l. 粉末活性炭と硫酸ナトリウム30g、サイフォン浣腸。 400mlのgemodez、400mlのポリグルシン、400mlの5%グルコース溶液、60〜80mgのフロセミド(lasix)を静脈内投与。 アトロピンの 1% 溶液 2 ~ 0,1 ml、コルジアミン 1 ~ 2 ml、カフェインの 1% 溶液 20 ml を皮下投与します。 昏睡、頭の上のアイスパック、アスコルビン酸の40%溶液40-5mlとインスリン10単位を含む5%ブドウ糖溶液8mlを静脈内ゆっくりまたは筋肉内2-4ml臭化チアミンの6%溶液と塩酸ピリドキシンの2%溶液4-5ml、フロセミド(ラシックス)80-120mgの。 必要に応じて-膀胱カテーテル法と尿抽出。 呼吸抑制を伴う - IVL、酸素吸入。 吸血(意識が回復するまで2日3~XNUMX回)。 39.痛み 痛みは、組織に対する実際のまたは潜在的な病理学的影響による不快な感覚および感情状態です。 CNSでは、痛みはXNUMXつの主要な経路に沿って行われます。 特定の経路 - 脊髄の後角、視床の特定の核、後中心回の皮質。 この経路は、低ニューロンであり、高速で、閾値を伝導し、感情的に色付けされておらず、正確に局所化された痛み (epicritic な痛み) です。 非特異的な方法-脊髄の後角、視床の非特異的な核、前頭葉と頭頂葉の皮質がびまん性に。 閾値以下の、感情的に着色された、局所化が不十分な痛みを引き起こします。 それは延髄、網様体、大脳辺縁系、および海馬に多数の側副血行路を形成するため、ゆっくりと多ニューロン性です。 閾値下の痛みの衝動は視床で合計されます。 非特異的な痛みの経路に沿って行われるインパルスは、大脳辺縁系の感情的中心、視床下部の自律神経中心、および延髄を興奮させます。 したがって、痛みには、恐怖、痛みを伴う経験、呼吸の増加、脈拍、血圧の上昇、瞳孔の拡張、消化不良の障害が伴います。 侵害受容性疼痛システムの作用は、その主なニューロンが中脳水道周囲灰白質に局在する抗侵害受容性システムによって打ち消されます(シルビウスの水道橋はIII脳室とIV脳室を接続します)。 それらの軸索は、延髄および脊髄への下降経路と、網様体、視床、視床下部、大脳辺縁系、大脳基底核、および皮質への上昇経路を形成します。 これらのニューロンのメディエーターはペンタペプチドです:メチオニンとロイシンをそれぞれ末端アミノ酸として持つメテンケファリンとロイエンケファリン。 エンケファリンはオピエート受容体を刺激します。 エンケファリン作動性シナプスでは、オピエート受容体はシナプス後膜にありますが、同じ膜が他のシナプスのシナプス前にあります。 アヘン剤受容体はアデニル酸シクラーゼと関連しており、ニューロンのcAMP合成を妨害することによってその阻害を引き起こします。 その結果、カルシウムの流入と、疼痛メディエーター(ペプチド)を含むメディエーターの放出が減少します:サブスタンスP、コレシストキニン、ソマトスタチン、グルタミン酸。 アヘン剤受容体は、メディエーター(エンケファリン)だけでなく、抗侵害受容システムの他の成分である脳ホルモン(エンドルフィン)によっても興奮します。 オピエート受容体のペプチドアゴニストは、脳のペプチド物質であるプロオピオコルチン、プロエンケファリンAおよびBのタンパク質分解中に形成されます。これらのペプチドはすべて、視床下部で形成されます。 オピオイド受容体は、痛みの伝導と知覚、痛みに対する感情的に着色された反応の形成に関与するすべての脳構造の受容体を興奮させます。 同時に、痛みのメディエーターの放出が減少し、痛みに伴うすべての反応が弱まります。 40. 鎮痛薬 鎮痛剤(アセチルサリチル酸、パラセタモール、モルヒネ)は、さまざまな原因の痛みを軽減する薬です。 制酸薬、エルゴタミン(片頭痛)、カルバマゼピン(神経痛)、ニトログリセリン(狭心症)など、特定の原因因子によってのみ引き起こされる痛みを軽減する薬、または特定の痛み症候群を解消する薬は、古典的な鎮痛薬には属しません。 コルチコステロイドは、炎症反応とその結果生じる痛みを抑制しますが、これらの目的で広く使用されているにもかかわらず、古典的な鎮痛薬ではありません. 鎮痛薬は、中枢神経系の構造に作用して眠気を引き起こすオピオイドなどの麻薬性と、主に末梢構造に作用するパラセタモール、アセチルサリチル酸などの非麻薬性に分類されます。 鎮痛剤の効果を高める追加の薬 このグループの薬はそれ自体鎮痛薬ではありませんが、痛みに対する態度、その知覚、不安、恐怖、うつ病のレベルを変えることができるため、痛みに対して鎮痛薬と組み合わせて使用 されます(三環系抗うつ薬は、終末期の患者ではモルヒネ)。 このような薬は、向精神薬のほか、平滑筋や横紋筋のけいれんを解消するなど、痛みのメカニズムに影響を与える薬でもかまいません。 麻薬性鎮痛薬は、痛みの知覚を選択的に減らし、痛みの感情的な色とそれに伴う栄養を減らすことで痛みへの耐性を高め、多幸感と薬物依存を引き起こす薬草および合成薬です。 麻薬性鎮痛薬とその拮抗薬の分類 1.ピペリジン-フェナントレン誘導体: 1) モルヒネ; 2)コデイン(メチルモルヒネ、鎮痛剤としてモルヒネより5〜7倍弱い); 3)エチルモルヒネ(ジオニン、モルヒネと強度が等しい)。 2.フェニルピペリジン誘導体: 1)プロメドール(モルヒネより3〜4倍弱い); 2) フェンタニル (モルヒネの 100 ~ 400 倍強力)。 3. ジフェニルメタンの誘導体: 1)ピリトラミド(ジピドロール)-モルヒネに等しい; 2) トラマドール (tramal) - モルヒネよりやや劣る。 4. アゴニスト - アンタゴニスト: 1) オピエート受容体アゴニストおよびアヘン受容体アンタゴニスト - ブプレノルフィン (ノルフィン) (モルヒネよりも 25 ~ 30 倍強い); 2) オピエート受容体アゴニストおよびアヘン受容体アンタゴニスト - ペンタゾシン (lexir) (モルヒネより 2 ~ 3 倍弱い) およびブトルファノール (モラドール) (モルヒネと同等)。 41. 麻酔の段階 全身麻酔、または麻酔は、麻薬性鎮痛薬の作用によって引き起こされる、人の意識、痛みの感受性と反射の一時的なシャットダウン、および骨格筋の筋肉の弛緩を特徴とする身体の状態です。中枢神経系。 体内への麻薬物質の投与経路に応じて、吸入麻酔と非吸入麻酔が区別されます。 麻酔には 4 つの段階があります。 1) 鎮痛; 2) 興奮; 3) 手術段階、4 つのレベルに細分されます。 4) 覚醒の段階。 鎮痛の段階 患者は意識がありますが、いくらかの無気力が見られ、居眠りをしており、単音節で質問に答えています。 表面的な感受性と痛みの感受性はありませんが、触覚と熱に対する感受性は保たれています。 この段階では、痰の切開、膿瘍、診断研究などの短期間の外科的介入が行われます。この段階は短期間で、3〜4分続きます。 興奮段階 この段階では、大脳皮質の中枢は抑制されており、このときの皮質下中枢は興奮状態にあります。 同時に、患者の意識は完全になくなり、顕著な運動と発話の興奮が見られます。 患者は悲鳴を上げ始め、手術台から起き上がろうとします。 皮膚の充血が認められ、脈拍が頻繁になり、収縮期血圧が上昇します。 瞳孔は広くなりますが、光に対する反応は持続し、流涙が見られます。 多くの場合、咳、気管支分泌の増加、時には嘔吐があります。 興奮を背景に外科的介入を行うことはできません。 この期間中、麻酔を強化するために麻薬で体を飽和させ続ける必要があります。 ステージの期間は、患者の全身状態と麻酔科医の経験によって異なります。 通常、励起の持続時間は 7 ~ 15 分です。 外科的段階 この段階の麻酔が始まると、患者は落ち着き、呼吸が落ち着き、心拍数と血圧が正常に近づきます。 この期間中、外科的介入が可能です。 麻酔の深さに応じて、麻酔の 4 つのレベルとステージ III が区別されます。 第 XNUMX レベル: 患者は落ち着いており、呼吸数、心拍数、血圧が初期値に近づいています。 瞳孔は徐々に狭くなり始め、光に対する反応は維持されます。 第 XNUMX レベル: 眼球の動きが停止し、中央の位置に固定されます。 瞳孔が散大し、光に対する反応が弱まります。 筋緊張が低下し、開腹手術が可能になります。 XNUMX 番目のレベルは、深い麻酔として特徴付けられます。 同時に、強い光刺激に反応して瞳孔が拡張します。 第 XNUMX レベルの麻酔は、呼吸停止や循環停止が発生する可能性があるため、患者にとって生命を脅かすものです。 覚醒ステージ 麻薬の導入が止まるとすぐに、血中濃度が低下し、患者は麻酔のすべての段階を逆の順序で通過し、覚醒が起こります。 42. 麻酔のための患者の準備 麻酔科医は、患者に麻酔と手術の準備をさせる直接的かつしばしば主要な役割を担います。 義務的な瞬間は、手術前の患者の診察ですが、同時に、手術が行われる基礎疾患だけでなく、麻酔科医が詳細に尋ねる併発疾患の存在も重要です。 。 患者がこれらの疾患に対してどのように治療されたか、治療の効果、治療期間、アレルギー反応の存在、最後の悪化の時期を知る必要があります。 患者が計画的な方法で外科的介入を受けた場合、必要に応じて、既存の併発疾患の矯正が行われます。 口腔の衛生状態は、緩くて虫歯のある歯の存在下で重要です。なぜなら、それらは追加の望ましくない感染源になる可能性があるからです。 麻酔科医は、患者の精神神経学的状態を見つけて評価します。 たとえば、統合失調症では、幻覚剤(ケタミン)の使用は禁忌です。 精神病の期間中の手術は禁忌です。 神経学的欠損がある場合、それは予備的に修正されます。 アレルギー歴は麻酔科医にとって非常に重要であり、このために、薬物、食物、家庭用化学物質などに対する不耐性が指定されています。 患者が麻酔中にアレルギー性麻酔を悪化させた場合、薬を服用していなくても、アナフィラキシーショックまでアレルギー反応が発生する可能性があります。 そのため、減感剤(ジフェンヒドラミン、スプラスチン)が前投薬に大量に導入されています。 重要なポイントは、過去の手術と麻酔における患者の存在です。 麻酔が何であったか、合併症があったかどうかがわかります。 顔の形、胸の形と種類、首の構造と長さ、皮下脂肪の重症度、浮腫の存在など、患者の体調に注意が向けられます。 これはすべて、麻酔と薬の正しい方法を選択するために必要です。 手術中および麻酔を使用する場合の麻酔のために患者を準備するための最初のルールは、胃腸管の洗浄です(胃はチューブを通して洗浄され、洗浄浣腸が実行されます)。 心理的感情的反応を抑制し、迷走神経の活動を抑制するために、手術前に患者に投薬-前投薬が行われます。 夜間は、フェナゼパムが筋肉内に処方されます。 不安定な神経系の患者は、手術の前日に精神安定剤(セデュクセン、レラニウム)を処方されます。 手術の40分前に、麻薬性鎮痛薬が筋肉内または皮下に注射されます:プロモロールの1〜1%溶液2mlまたはペントゾシン(レキシル)1ml、フェンタニル2ml、または1%モルヒネ1ml。 迷走神経の機能を抑制し、唾液分泌を減少させるために、アトロピンの0,5%溶液0,1mlを投与します。 43. 静脈内および吸入麻酔 静脈内全身麻酔の利点は、患者を麻酔に迅速に導入できることです。 このタイプの麻酔では、興奮がなく、患者はすぐに眠りに落ちます。 しかし、静脈内投与に使用される麻薬は短期間の麻酔を引き起こすため、純粋な形で長期手術の単麻酔薬として使用することはできません. バルビツール酸塩 - ナトリウムチオペンタールとヘキセナール - は、興奮の段階がなく、目覚めが速い間、麻薬睡眠を素早く誘発することができます. チオペンタールナトリウムとヘキセナールによる麻酔の臨床像は似ています。 ゲクセナールは、呼吸中枢に対する抑制効果が少ないです。 バルビツール酸誘導体の新たに調製された溶液が使用される。 手術では、バルビツレートによる単麻酔が、持続時間が 20 分を超えない短期間の手術に使用されます (例えば、膿瘍の切開、痰、脱臼の縮小、診断操作、および骨片の再配置)。 バルビツール酸の誘導体も導入麻酔に使用されます。 ヒドロキシ酪酸ナトリウムは非常にゆっくりと静脈内投与されます。 この薬は表面麻酔を行うため、バルビツール酸塩(プロパニジド)などの他の麻薬と組み合わせて使用されることがよくあります。 誘導麻酔によく使用されます。 ケタミンは、単麻痺および誘導麻酔に使用できます。 薬は表面的な睡眠を引き起こし、心臓血管系の活動を刺激します(血圧が上昇し、脈拍が速くなります)。 吸入麻酔は、容易に蒸発する(揮発性)液体 - エーテル、ハロタン、メトキシフルラン(ペントラン)、トリクロロエチレン、クロロホルム、またはガス状麻薬物質 - 亜酸化窒素、シクロプロパン - の助けを借りて行われます。 気管内麻酔法では、麻酔物質は麻酔器から気管に挿入されたチューブを通って体内に入ります。 この方法の利点は、気道の自由な開通性を提供し、首、顔、頭の手術に使用でき、嘔吐物、血液の誤嚥の可能性を排除するという事実にあります。 使用される薬物の量を減らします。 「デッド」スペースを減らすことでガス交換を改善します。 気管内麻酔は、主要な外科的介入に適応され、筋弛緩薬による多成分麻酔として使用されます(複合麻酔)。 少量のいくつかの薬の総使用はそれらのそれぞれの体への毒性効果を減らします。 現代の混合麻酔は、鎮痛、意識の遮断、リラクゼーションを提供するために使用されます。 鎮痛および意識のスイッチオフは、XNUMXつまたは複数の麻薬物質(吸入または非吸入)を使用して実行されます。 麻酔は、手術段階の最初のレベルで行われます。 筋弛緩、または弛緩は、筋弛緩薬の部分投与によって達成されます。 44. 麻酔の段階 麻酔にはXNUMXつの段階があります。 1. 麻酔の紹介。 導入麻酔は、興奮の段階なしでかなり深い麻酔睡眠が起こる麻薬性物質で行うことができます。 ほとんどの場合、バルビツレート、フェンタニルとソンブレビンの併用、およびソンブレビンが使用されました。 チオペンタールナトリウムもよく使われます。 薬は1%溶液の形で使用され、400〜500 mgの用量で静脈内投与されます。 導入麻酔を背景に、筋弛緩薬を投与し、気管挿管を行います。 2. 麻酔の維持。 全身麻酔を維持するために、外科的外傷から体を保護できる麻薬(ハロタン、シクロプロパン、酸素を含む亜酸化窒素)、および神経弛緩鎮痛剤を使用できます。 麻酔は手術段階の第 XNUMX 段階と第 XNUMX 段階で維持され、筋肉の緊張を取り除くために筋弛緩薬が投与されます。 したがって、現代の複合麻酔法の主な条件は、バッグや毛皮をリズミカルに圧迫するか、人工呼吸装置を使用して行われる機械的換気です。 最近、最も広まっている神経麻痺。 この方法では、酸素を含む亜酸化窒素、フェンタニル、ドロペリドール、筋弛緩薬が麻酔に使用されます。 静脈内の導入麻酔。 麻酔は、亜酸化窒素と酸素を2:1の比率で吸入し、フェンタニルとドロペリドールを1〜2分ごとに15〜20ml静脈内投与することによって維持されます。 心拍数が増加すると、フェンタニルが投与され、血圧が上昇します-ドロペリドール。 このタイプの麻酔は患者にとってより安全です。 フェンタニルは痛みの緩和を促進し、ドロペリドールは栄養反応を抑制します。 3. 麻酔からの離脱。 手術の終わりまでに、麻酔科医は麻薬物質と筋弛緩薬の投与を徐々に停止します。 意識が患者に戻り、独立した呼吸と筋肉の緊張が回復します。 自発呼吸の妥当性を評価する基準は、PO2、PCO2、および pH の指標です。 覚醒後、自発呼吸と骨格筋緊張の回復後、麻酔科医は患者を抜管し、回復室でさらに観察するために患者を搬送することができます。 全身麻酔中、血行動態の主要なパラメーターは常に決定され、評価されます。 血圧、脈拍数を 10 ~ 15 分ごとに測定します。 心血管系の病気の人や胸部手術中は、心筋の機能を常に監視する必要があります。 脳波観察は、麻酔のレベルを決定するために使用できます。 麻酔および手術中の肺換気および代謝変化を制御するには、酸塩基状態 (PO2、PCO2、pH、BE) を調べる必要があります。 45. 麻酔の合併症 麻酔中の合併症は、不適切な麻酔技術または重要臓器への麻酔薬の影響により発生する可能性があります。 そのような合併症の XNUMX つに嘔吐があります。 麻酔の導入の開始時に、嘔吐は優性疾患の性質(幽門狭窄、腸閉塞)または嘔吐中枢に対する薬物の直接的な影響に関連している可能性があります。 嘔吐を背景に、誤嚥は危険です-胃内容物が気管と気管支に入る. 顕著な酸性反応を示し、声帯に落ちてから気管に浸透する胃内容物は、喉頭痙攣または気管支痙攣を引き起こし、その後の低酸素症を伴う呼吸不全を引き起こす可能性があります - これはいわゆるメンデルスゾーン症候群であり、チアノーゼ、気管支痙攣を伴います。頻脈。 危険なのは逆流 - 胃の内容物を気管や気管支に受動的に投げ込むことです。 気道の開通性が損なわれると、呼吸器系の合併症が発生する可能性があります。 これは、麻酔器の欠陥が原因である可能性があります。 直接喉頭鏡検査による気管挿管の合併症は、次のように分類できます。 1) 喉頭鏡の刃による歯の損傷; 2) 声帯の損傷; 3) 食道への気管内チューブの導入。 4) 右気管支への気管内チューブの導入。 5) 気管内チューブの気管からの出口または屈曲。 心拍リズム障害 (心室頻拍、期外収縮、心室細動) は、さまざまな理由で発生する可能性があります。 1)麻酔中の長時間の挿管または不十分な換気に起因する低酸素症および高炭酸ガス血症; 2)麻薬物質の過剰摂取-バルビツール酸塩、ハロタン; 3) フルオロタンを背景としたアドレナリンの使用。これにより、カテコールアミンに対するフルオロタンの感受性が高まります。 末梢神経損傷 この合併症は、麻酔後 90 日以上発生します。 ほとんどの場合、上肢と下肢の神経と腕神経叢が損傷しています。 これは、手術台での患者の不適切な位置の結果です (体から XNUMX 度を超える腕の外転、頭の後ろの腕、手術台の円弧への腕の固定、パディングなしでホルダーに足を置く)。 テーブル上の患者の正しい位置は、神経幹の緊張を取り除きます。 治療は神経病理学者と理学療法士によって行われます。 46. 局所麻酔 表面麻酔 このタイプの麻酔は、麻酔物質を1つまたは別の器官、その表面と接触させることによって行われます。 この目的のために、コカインの 3 ~ 0,25% 溶液、2 ~ 1% ジカイン溶液、2 ~ 1% リドカイン溶液、5 ~ 0,5% トリメカイン溶液、および 2 ~ XNUMX% ピロメカイン溶液。 ほとんどの局所麻酔薬は、不活性化されたナトリウム チャネルに結合し、膜脱分極中のナトリウム チャネルの活性化と細胞へのナトリウムの侵入を防ぎ、鎮痛効果を達成します。 表面麻酔の技術は単純で、潤滑、溶液の注入、または特別なスプレーガンを使用したスプレーで構成されています。 麻酔薬の作用の開始は pH に依存し、pH が低い場合は、pH が高い場合よりも効果が現れるまでに時間がかかります。 麻酔薬の作用の持続時間は、タンパク質への結合の程度によって異なります。 このタイプの麻酔は、診断操作および眼科、耳鼻咽喉科で使用されます。 局所麻酔 局所麻酔には、神経叢、伝導、硬膜外、傍脊椎、およびその他の種類の麻酔が含まれます。 全身麻酔とは異なり、局所麻酔は、正常な生命機能を維持しながら、痛みの衝動を末梢で遮断するため、適切な外科的鎮痛を提供します。 局所麻酔は技術的に困難であり、神経叢または神経伝導体の解剖学的および地形学的位置に関する正確な知識、永続的な識別ポイント (骨突起、動脈、筋肉) の明確な方向付け、組織抵抗および患者の感覚を評価する能力が必要です。 痛みの感受性をオフにするには、トリメカイン (リドカイン) の 1% 溶液を導入するだけで十分であり、固有受容感覚をオフにして筋肉の弛緩を達成するには、より濃縮された局所麻酔薬溶液 (たとえば、トリメカイン 2-2,5% )。 感度の回復は逆の順序で行われます。つまり、最初に筋肉の緊張と固有受容感覚が現れ、次に痛みと温度の感覚が現れます。 麻酔の効果は、経神経周囲に浸透し、適切な閾値ブロックを引き起こす麻酔薬の量に依存します。 投与される麻酔薬の濃度を1倍にすると、麻酔が3分の3延長され、9倍の量が導入されるとXNUMX〜XNUMX%しか延長されません。 局所麻酔薬はしばしばアナフィラキシー反応を引き起こします。 トリメカイン:作用時間は1〜1,5時間、最大単回投与量は800〜1000mgです。 リドカイン(キシカイン)は1〜2%の溶液で使用され、麻酔時間は最大2,5〜3時間です。ブピバカイン(マルカイン)は0,5〜0,75%の溶液で、最大単回投与量150〜170mgで使用されます。作用時間は8〜12時間です。長時間作用型麻酔薬を使用する場合、リドカインを追加すると効果の発現が明らかに加速し、潜伏期間が短縮されます。 47. 頸神経叢の麻酔 (ASP) 片側または両側で行われるACSにより、銃創、怪我、腫瘍疾患の場合に、首、甲状腺、腕頭血管のすべての手術を行うことができます。 頸神経叢 (us cervicalis) は、椎間孔から出てくる 1 つの上部頸神経 (C4 ~ C3) の前枝から形成されます。 それは、中斜角筋と肩甲骨を持ち上げる筋肉の前面にあり、頸椎の横突起の外側にあります。 頸神経叢の運動神経は首の筋肉を支配し、感覚神経は後頭部の皮膚、首の前面と側面、鎖骨下領域の I および II 肋骨のレベルまで神経支配し、耳介。 頸神経叢の最大の神経は横隔膜 (p. prenicus) であり、これは C4-C5 から形成され、CXNUMX からの追加の枝のためにそれほど頻繁ではありません。 ほとんどの感覚神経は、胸鎖乳突筋の後縁の下から中央に出て、首の表層、頭の後頭部の皮膚、および胸の上部で分岐します。 麻酔法 胸鎖乳突筋の前方、下顎角の 2 cm 下で、内頸動脈の拍動を測定します。 舌骨の水平枝は、C3椎骨の横突起のレベルに対応します。 針の注射点は、舌骨の水平枝の続きである線と、胸鎖乳突筋の前縁との交点にあります。 この交差点で、無菌条件下で「レモンの皮」が形成され、注射針が外側から内側、前から後ろに向けられ、胸鎖乳突筋の内側と内頸動脈の後ろに進みます。患者が感覚異常を発症するか、針がC3椎骨の横突起に当たるまで、動脈(胸鎖乳突筋と触知可能な内頸動脈との間の隙間)。 注射の深さは 2 ~ 5 cm を超えず、針はこの位置にしっかりと固定され、吸引テストが実行され、針の端が血管の内腔にあるかどうかが判断されます。 麻酔のために、トリメカインの10%溶液12〜2mlを両側から注射します。 頸神経叢の麻酔を強化するために、首の前面に向かう表在枝をさらにブロックすることができます。 それらの出口の場所は、胸鎖乳突筋の後縁の中央です。 針は、首の表在筋膜の下の出口点に注射されます。 2% トリメカイン溶液を 3 ~ 5 ml の量で頭側および尾側 (扇形) に投与します。 十分な麻酔は 8 ~ 12 分後に発生し、ほとんどの患者で 1,5 ~ 2 時間以内に効果的な鎮痛が得られます。 48.腕神経叢の麻酔(APS) APSを使用すると、上肢、肩関節、肩、前腕、手のすべての手術を行うことができます:切断、骨片の再配置と固定による創傷の外科的治療、血管と神経の手術、肩の脱臼の縮小など. 特に戦時中の上肢への外科的介入の頻度が高いため、これらの手術中の合理的な麻酔方法の問題が生じます。 ウィニーによる腕神経叢麻酔 患者は仰向けになり、頭を穿刺部位とは反対の方向に向け、あごを反対側の肩帯に持ってきます。 穿刺の側面からの手は体に沿ってあり、わずかに引き下げられています。 ランドマーク: 胸鎖乳突筋、前斜角筋、間質腔、外頸静脈、鎖骨、輪状軟骨。 麻酔技術。皮膚は消毒液で処理されます。頭のわずかな挙上で輪郭がはっきりしている胸鎖乳突筋の後方、輪状軟骨のレベルで、左手の指先を前斜角筋の上に置きます。さらに指を横方向に 0,5 ~ 1,5 cm ずらすと、前斜角筋と中斜角筋の間に斜角筋間の空間が感じられます。深呼吸すると斜角筋が緊張するので、この症状はさらに顕著になります。斜角筋間隙の深部では、頸椎の横突起が感じられ(しっかりとした抵抗感)、指先で圧力が増すと、肩または肩帯の感覚異常が引き起こされることがよくあります。斜角筋間隙の尾側では鎖骨下動脈を触知できます。上部の斜角筋間腔には外頸静脈が横切っています。針の挿入点は、輪状軟骨のレベルの斜角筋間の上部にあります。この時点で「レモンの皮」が形成され、そこを通して針が内側やや下向きに、前から後ろ(背側)から矢状面に対して6度の角度でC30の横突起に向けられます。針が内側に 1,5 ~ 4 cm 移動すると感覚異常が起こり、針の先端が第 6 頚椎の横突起に当たります。この位置で針を固定するか 1 ~ 2 mm 引き上げ、吸引試験後、トリメカイン (リドカイン) の 30% 溶液またはブピボカイン (マルカイン) の 40 ~ 2% 溶液を 0,5 ~ 0,75 ml 注入します。注射された。最初のミリリットルの局所麻酔液の注入中に、患者は短期間の痛み (「電気ショック」) を経験します。これは、針の先端が正しく配置されていることを示します。感覚異常がない場合は、冷蔵庫から取り出した 0,5% 塩化ナトリウム溶液 0,9 ml を注射することで針先の位置を確認できます。上肢の痛みの出現は、冷たい溶液が神経に接触したことを示しています。 49.手首領域の末梢神経の麻酔 手の手術では、尺骨神経、正中神経、橈骨神経を麻酔する必要があります。 いずれの場合も、針は手首の近位襞のレベルで注入されます。 麻酔中、患者は仰向けになり、手首の領域で、腕は回外し、わずかに曲がります。 ランドマーク: 尺骨茎状突起、豆状突起、尺側手根屈筋腱、および長手根屈筋腱。 尺骨神経の麻酔 尺骨神経の手掌枝を麻酔する技術。針の挿入点は、尺側手根屈筋腱の内側の近位手根折り目レベルにあります。針は、皮下組織を通って豆状骨に向かって 1 ~ 2 cm の深さまで挿入されます。感覚異常の出現後、吸引検査が陰性の場合は、針を固定し、3% トリメカイン溶液 5 ~ 2 ml を注入します。感覚異常がない場合、針は骨に接触するまで進められ、針が除去されると、2% トリメカイン溶液で組織浸潤が実行されます。 尺骨神経の背側枝の麻酔のための技術。 針の注射点は、手首の近位襞と尺骨屈筋の腱の内側縁との交点のレベルにあります。 針は尺骨の茎状突起に向けられます。 感覚異常を得るために、トリメカインの3%溶液5〜2mlを注射します。 感覚異常がない場合、針を抜き取り、5% トリメカイン溶液 10 ~ 2 ml を組織に浸透させます。 正中神経麻酔 麻酔技術。 針注射点は、長掌筋の腱と手の橈骨屈筋の間の手首の近位皮膚のひだの線上にあります。 針を皮下組織を通して0,5〜1cmの深さまで垂直に動かし、知覚異常が得られた後、針を固定し、3〜5mlの2%リドカイン溶液を注射する。 1cmの深さで知覚異常を達成することが不可能な場合は、針をゆっくりと引き抜く間、組織に5〜10mlの2%トリメカイン溶液を扇形に浸透させます。 橈骨神経の麻酔 麻酔技術。 注射のポイントは、「解剖学的な嗅ぎタバコの箱」の上部の投影で、橈骨動脈の外側の手首の近位の皮膚の襞のレベルです。注射が行われ、針が「嗅ぎタバコの箱」に向けられます。 "。 感覚異常が現れたら、針を固定し、負の吸引試験で、3〜5mlの2%トリメカイン溶液を注射します。 感覚異常がない場合、トリメカインの 5% 溶液 10 ~ 2 ml を下層組織に扇形に注入し、短伸筋および長外転筋の腱から長さ 3 ~ 3,5 cm の浸潤「ブレスレット」を作成します。片側の親指、親指の長い伸筋 - もう一方の側。 50. 下肢の麻酔 下肢に外科的介入を行うには、XNUMX つの主要な神経すべてに麻酔をかける必要があります。 それらのうちのXNUMXつ - 大腿部、閉鎖神経、および大腿部の外皮神経 - は腰神経叢に由来し、坐骨神経は部分的に腰椎および仙骨神経叢のXNUMXつの枝から形成されます。 麻酔技術。 皮膚は消毒液で処理されます。 「レモンの皮」を麻酔液で形成し、その後、針を鼠径靭帯の下 1 ~ 1,5 cm、触診した大腿動脈の外側 0,5 ~ 1 cm に注射します。 針は、皮下組織を通して鼠径靭帯の下でやや近位方向に向けられます。筋膜の穿刺後3〜4 cmの深さで、針は抵抗の喪失で失敗し、感覚異常が発生し、前面に伸びます太ももの。 この位置で、左手の親指と人差し指で針を固定し、左手の手のひらの端を、針の遠位側の大腿部の軟部組織に力を加えて押し、35 ~ 40 ml の液体を注入します。 1,5% トリメカイン溶液を注射します。 軟部組織への圧力は 1,5 ~ 2 分続きます。 したがって、クランプによる大腿神経の麻酔は、前方アプローチから実行される腰神経叢の麻酔に変わります。 麻酔の作用は2〜2,5時間続きます。 腰神経叢の麻酔は、大腿骨 (L2-L4) および閉鎖神経 (L2-L3)、生殖器大腿神経 (L1-L2) および外側大腿皮神経 (L2-L3) が同時に麻酔されている間、後方で行うことができます。 麻酔中の患者の体位は、足を曲げた健康側です。 ランドマーク: 第 4 腰椎の棘突起 (背後の腸骨稜を結ぶ線)。 第 3 腰椎の棘突起から棘突起の頂上に沿って尾側に 4 cm、最後の点から外側に 5 cm。 麻酔技術。 尾側方向の第 4 腰椎の棘突起から、長さ 3 cm の線が引かれ、その端から長さ 5 cm の垂線が横方向に上向きに復元されます。注射針のポイントです。 「レモンの皮」を作成した後、長さ 12 ~ 15 cm の針を、第 5 腰椎の横突起に接触するまで皮膚に垂直に挿入します。 頭側では、第5腰椎の横突起から滑り落ち、針は四角腰筋の厚さに入ります。 同時に、注射器で溶液を注入するのに抵抗が感じられます(または、注射器内の気泡の変形に伴って弾力的な抵抗が発生します)。 「抵抗がなくなった」(気泡が変形しない)感覚のある深さまで針を通す。 このテストは、針が方形腰筋と大腰筋の間の筋膜にあることを示します。 針はこの深さに固定され、麻酔を達成するために 35 ~ 40% のトリメカイン (リドカイン) 溶液 1,5 ~ 2 ml が注入されます。 51. 坐骨神経の麻酔 前方アプローチからの坐骨神経の麻酔 麻酔技術。患者は仰向けに寝ています。上前腸骨棘と大腿骨大転子の最も突出した点を直線で結び、最後の点から大腿部の前面に垂線を戻します。垂線の長さは上前腸骨棘と大腿骨大転子との距離に等しく、この垂線の終端が投影点となります。下肢の生理学的位置では、皮膚を消毒液で処理し、「レモンの皮」を作成した後、長さ 12 ~ 15 cm の針を大腿骨の小転子に当たるまで垂直下に向けます。針が小転子から滑り落ちた後、主な方向を変えずに、感覚異常が起こるまで針をさらに深く(4〜5 cm)通します。感覚異常を達成できない場合は、針を骨に戻し、手足を 7 ~ 10 度内側に回転させながら、患者に感覚異常が現れるまで再び針を進めます。 後方アプローチからの坐骨神経の麻酔 麻酔技術。患者は健康な側を下にして横たわり、麻酔をかけた手足を股関節と膝関節で 45 ~ 60 度の角度に曲げます。大腿骨の大転子の最も突き出た部分から上後腸骨棘に向かって直線を引き、その途中から尾側に長さ4〜5cmの垂線を下げます。坐骨神経の突出点として。針は患者の体の前額面に対して 90 度の角度で挿入され、感覚異常または骨との接触が達成されるまで進められます。必要に応じて、針を引き上げて、最初の注射の外側または内側に約 0,5 cm 挿入します。感覚異常を取得することは必須です。 20%リドカイン(トリメカイン)溶液25~2mlを投与します。患者がうつ伏せになっている場合でも、麻酔方法は変わりません。 膝窩の麻酔 麻酔技術。 菱形窩の上隅は、膝蓋骨の上端のレベルにあります。 注射点は、大腿二頭筋の腱によって外側から形成され、大腿の半膜様筋および半腱様筋の腱によって内側から形成された、この角度から下げられた二等分線の上部角度の1〜1,5 cm下にあります。 針の動きの方向は、脛骨神経の感覚異常が得られるまで、腹臥位の患者に対して厳密に垂直です。 知覚異常がない場合、針は扇形に向けられ、毎回皮下組織のレベルまで引き上げられます。 吸引テストの後、トリメカインの5%溶液10〜2mlを注射します。 同じ点から総腓骨神経を遮断するために、針は前額面に対して30〜45度の角度で横方向に向けられます。 感覚異常を受けた後、トリメカインの5%溶液10〜2mlを注射します。 合併症や禁忌はありません。 52. 局所麻酔の合併症 RAの間、合併症はめったに発生せず、XNUMXつのグループに分けることができます。 1.具体的で、方法論の技術的なエラーに関連しています。 1) 脊柱管または硬膜外腔への局所麻酔薬の静脈内または動脈内への誤った注入 (頸神経叢の麻酔、鼠径アクセスによる腰神経叢の麻酔を伴う); 2) 空洞および臓器の穿刺 (胸腔、肺); 3) 大きな血管への穿刺および損傷を無視した血腫の形成; 血腫は周囲の組織または神経血管束を圧迫します。 4)局所麻酔薬の急速な吸収に伴って発生する長期にわたる重度の低血圧。 5)乱暴な操作中に注射針の端で神経叢または伝導体に外傷を負った。 6)神経叢または伝達麻酔後の鎮痛効果の欠如。 2.非特異的で、主に局所麻酔薬の作用に対する身体の一般的および局所的反応によって、毒性およびアレルギー反応の形で現れます。 麻酔薬の投与時間、投与量、部位によっては、非特異的な合併症が発生することがあります。 この場合、中枢神経系または心血管系の病変が優勢です。 中枢神経系の合併症は軽度(中枢興奮のみに限られる)または重度であり、完全な麻痺の可能性を伴う中枢神経系の抑制によって明らかになります。 非特異的合併症の性質: 1)大量(1g以上)のトリメカインまたはリドカインを動脈内または静脈内に同時に投与する麻酔薬の過剰摂取。 2) 中枢神経系および心血管系の障害の複合症状を特徴とする局所麻酔薬の導入に対するアレルギー反応: 不安、意識障害、言語障害、筋肉のけいれん、痙攣、深呼吸、心臓リズム障害、QR 拡張、血圧を下げる、頻脈、無呼吸、心静止; 3)麻酔部位での手術野の質の悪い処理による感染性合併症; 4) 神経叢および伝導麻酔による低血圧の発症は、硬膜外麻酔および脊椎麻酔よりもはるかに一般的ではありません。 5)少数の症例で局所麻酔薬の濃縮溶液が導入されると、徐脈の発症が認められます。 53.腰椎麻酔 ヴィシュネフスキーによる封鎖 このタイプの麻酔は、脊柱管に麻酔薬を注入することによって達成されます。 腰椎穿刺の技術は講義2で説明されています。特徴は、穿刺レベルが高く(T12-1_1、L1-L2)、針からマンドレルを取り外した後、すぐに麻酔薬が注入されることです。 麻酔薬の量は3-5mlです。 ナロピンは0,5%の濃度で、リドカインは2%で、マルカインは0,5%で投与されます。 麻酔時間は4〜6時間です。このタイプの麻酔は、重度の低血圧も引き起こします。 高レベルの麻酔(T12-L1)では、呼吸不全が発生する可能性があります。 最も一般的な合併症は頭痛です。 A. V. ヴィシネフスキーによる頸部迷走交感神経遮断 提案された封鎖の側の手がテーブルの端にぶら下がるように、患者は背中のテーブルに置かれます。 胸鎖乳突筋は弛緩する必要があります。 ローラーが肩甲帯の下に配置され、頭が反対方向に引っ込められます。 この位置では、首の解剖学的輪郭がよく輪郭を描かれています。 フィールドは、アルコールとヨウ素による潤滑で処理されます。 医者は同じ名前の封鎖の側に立っています。 注射部位は、胸鎖乳突筋の後縁と静脈との交差によって形成される角度です。 左手の人差し指は、胸鎖乳突筋の後端、外頸静脈と交差する場所の上に配置されます。 この場所を強く指で押すと、神経血管束を正中線に移動させようとします。 この場合、指は頸椎の前面を簡単に感じます。 針の注射とその前進は、脊椎の前面に焦点を合わせながら、ゆっくりと上向きと内向きに行う必要があります。 針は、少量(2〜3 cm)で送られる0,25%ノボカイン溶液に沿って移動します。これにより、注射の安全性が確保されます。 注射中の注射器は、制御の目的で針から繰り返し取り外されます。 針を椎骨に持ってきた後、彼らはそれがどのように椎骨に当たるかを感じます。 次に、針への圧力が弱まり、それにより針が1〜2 mm離れ、その後40〜60 mlの溶液が注入され、脊椎前腱膜に沿って忍び寄る浸潤物に広がり、迷走神経を覆います。 、そしてしばしば横隔神経は、胸膜肺領域からの刺激の伝達を妨害(遮断)します。 迷走神経遮断の有効性は、ホルネル症状(瞳孔の狭小化、眼瞼裂の狭小化、眼球の収縮)の出現によって証明されます。 呼吸リズムと脈拍が少なくなり、息切れとチアノーゼが減少し、全身状態が改善します。 針が首の血管に入らないようにするには、下にある神経血管束のある胸鎖乳突筋を人差し指で正中線まで十分に強く動かす必要があります。 針を水平方向に動かすと、脊椎前腱膜の下に解決策が導入され、その後、日中止まらない痛み症候群の形で合併症が発生する恐れがあるため、針を上向きおよび内向きにすることが重要です。 54.患者の重症度の評価 患者の身体状態の評価。 1ポイント - 病気が限局性であり、原則として全身性障害を引き起こさない患者、つまり 実質的に健康な人。 2ポイント-これには、恒常性の顕著な変化なしに体の生命活動を中程度に混乱させる発現されていない障害のある患者が含まれます。 3つのポイント-身体の機能を著しく破壊するが、障害を引き起こさない重要な全身性障害のある患者。 4点 - 人命に大きな危険をもたらし、障害につながる重度の全身性障害の患者。 5点 - 24時間以内に死亡するリスクが高い、重篤な状態にある患者。 外科的介入の量と性質: 1ポイント - 小規模な手術:表面に位置する腫瘍と局所的な腫瘍の除去、小さな膿瘍の開放、指とつま先の切断、痔核の結紮と除去、合併症のない虫垂切除術とヘルニア切開術。 2点-中等度の重症度の手術:長期の介入を必要とする表面に位置する悪性腫瘍の除去。 空洞に限局した膿瘍の開口部; 上肢および下肢の切断および関節離断; 周辺船の操作; 広範囲の介入を必要とする複雑な虫垂切除術およびヘルニオトミー; 試験開胸術および開腹術; 複雑さと介入の範囲が類似しているものもあります。 3つのポイント-広範な外科的介入:腹部臓器の根治的手術(上記のものを除く); 胸腔の臓器に対する根本的な手術。 経腸骨仙骨切断などの拡張肢切断; 脳外科手術。 4つのポイント-心臓、大血管、および特別な条件下で実行されるその他の複雑な介入(人工循環、低体温など)の操作。 米国麻酔科学会 (ASA) によって開発された、患者の客観的な状態の分類。 1.全身性疾患はありません。 2. 機能障害のない軽度の全身性障害。 3.機能障害を伴う中等度および重度の全身性疾患。 4. 常に生命を脅かし、機能不全に至る重度の全身性疾患。 5.終末期、手術に関係なく日中の死亡リスクが高い。 6. 脳死、移植のための臓器提供。 55.人工肺換気 人工肺換気 (ALV) は、周囲の空気 (またはガスの特定の混合物) と肺の肺胞との間のガス交換を提供し、麻酔の構成要素として、呼吸が突然停止した場合の蘇生手段として使用されます。また、急性呼吸不全、神経系および筋肉系のいくつかの疾患の集中治療の手段として。 現代の人工肺換気 (ALV) の方法は、単純なものとハードウェアのものに分けられます。機械換気の簡単な方法は、通常、緊急事態(無呼吸、病理学的リズム、苦悶の呼吸、低酸素血症の増加および(または)高炭酸ガス血症および総代謝障害)に使用されます。最も単純な方法は、口から口へ、および口から鼻への機械換気(人工呼吸)による呼気方法です。長期間(50時間から数か月、場合によっては数年)の人工呼吸器が必要な場合は、ハードウェアによる方法が使用されます。 Phase-1 マスクには優れた機能があります。 Vita-12 デバイスは小児診療用に製造されています。人工呼吸器は、気管内チューブまたは気管切開カニューレを介して患者の気道に接続されます。ハードウェアの換気は、20 分あたり 1 ~ 60 サイクルの通常の頻度モードで実行されます。実際には、高頻度換気(1 分あたり 150 サイクル以上)があり、一回換気量が大幅に減少し(XNUMX ml 以下に)、吸気終了時の肺内の陽圧が減少し、胸腔内換気も行われます。圧力が下がり、心臓への血流が改善されます。また、高周波モードにより、患者の人工呼吸器への適応(適応)が容易になります。 高周波換気には、容積換気、振動換気、ジェット換気の 80 つの方法があります。 ボリュームは、通常、100 分あたり 1-600 の呼吸数、振動 IVL - 3600 分あたり 1-100 の呼吸数で実行され、連続的または断続的なガス流の振動を保証します。 直径 300 ~ 1 の針またはカテーテルを通して 2 ~ 2 気圧の圧力で酸素のジェットを気道に吹き込む、4 分間に XNUMX ~ XNUMX 回の呼吸数を持つ最も普及しているジェット高周波換気んん。 補助換気も行われますが、この場合、患者の自発呼吸は維持されます。ガスは、患者が弱い吸入を試みた後、または患者が個別に選択された装置の動作モードに同期された後に供給されます。人工換気から自発呼吸に徐々に移行するプロセスで使用される間欠的強制換気 (PPVL) のモードもあります。この場合、患者は自分で呼吸しますが、さらにガス混合物の継続的な流れが気道に供給されます。このような背景に対して、装置は設定された頻度 (10 分あたり 1 回から XNUMX 回) で、患者の自発吸入と同時 (同期 PPVL) または非同時 (非同期 PPVL) で人工吸入を実行します。人工呼吸の量を徐々に減らしていくことで、患者は自立した呼吸ができるようになります。 56. 輸液療法 輸液療法は、体の水 - 電解質、酸 - 塩基のバランスを正常化するため、および強制利尿(利尿薬と組み合わせて)するために、静脈内または皮膚の下に薬物および体液を点滴または注入することです。 輸液療法の適応症:すべてのタイプのショック、失血、血液量減少、不屈の嘔吐、激しい下痢、水分摂取の拒否、火傷、腎臓病の結果としての水分、電解質およびタンパク質の喪失。 塩基性イオン(ナトリウム、カリウム、塩素など)の含有量の違反、アシドーシス、アルカローシスおよび中毒。 クリスタロイド溶液は、水分と電解質の欠乏を補うことができます。 0,85% 塩化ナトリウム溶液、リンガーおよびリンガーロック溶液、5% 塩化ナトリウム溶液、5-40% グルコース溶液およびその他の溶液を適用します。 それらは、10~50ml/kg以上の容量で、静脈内および皮下に、ストリーム(重度の脱水を伴う)および点滴によって投与される。 注入療法の目標は、BCCの回復、循環血液量減少の排除、適切な心拍出量の確保、正常な血漿浸透圧の維持と回復、適切な微小循環の確保、血球の凝集の防止、血液の酸素輸送機能の正常化です。 コロイド溶液は、高分子物質の溶液です。 それらは、血管床における体液の保持に寄与します。 ヘモデス、ポリグルシン、レオポリグルキン、レオグルマンが使用されます。 それらの導入により、アレルギー反応または発熱反応の形で現れる合併症が発生する可能性があります。 投与経路 - 静脈内、皮下および点滴の頻度は少ない。 30 日あたりの投与量は 40 ~ XNUMX ml/kg を超えません。 彼らは解毒の性質を持っています。 非経口栄養源として、長期にわたる食事の拒否または口からの摂食が不可能な場合に使用されます。 デキストランはコロイド血漿代用物であり、BCC の迅速な回復に非常に効果的です。 デキストランは、虚血性疾患および再灌流に対する特定の保護特性を備えており、そのリスクは主要な外科的介入中に常に存在します。 新鮮凍結血漿は、単一のドナーから採取された製品です。 FFP は全血から分離され、採血後 6 時間以内に直ちに凍結されます。 ビニール袋に入れて30℃で1年間保管。 凝固因子の不安定性を考えると、FFP は 2 C での急速解凍後、最初の 37 時間以内に輸血する必要があります。新鮮凍結血漿 (FFP) の輸血は、HIV、B 型および C 型肝炎などの危険な感染症にかかる高いリスクをもたらします。 FFPの輸血中のアナフィラキシーおよび発熱反応の頻度は非常に高いため、ABOシステムによる適合性を考慮する必要があります。 また、若い女性の場合、Rh 適合性を考慮する必要があります。 著者: Kolesnikova M.A.
タッチエミュレーション用人工皮革
15.04.2024 Petgugu グローバル猫砂
15.04.2024 思いやりのある男性の魅力
14.04.2024
▪ 開発者向け Razer x Lambda Tensorbook ▪ Astell&Kern AK UW100 TWS ワイヤレスヘッドフォン
▪ 記事 世界で最も深い洞窟の深さはどれくらい? 詳細な回答 ▪ article 活版印刷機の仕事。 労働保護に関する標準的な指示 ▪ 記事 シンプルなキーボード。 無線エレクトロニクスと電気工学の百科事典 ▪ 記事 調整可能な電源、1 ~ 37 ボルト 1,5 アンペア。 無線エレクトロニクスと電気工学の百科事典
ホームページ | 図書館 | 物品 | サイトマップ | サイトレビュー www.diagram.com.ua |






 Arabic
Arabic Bengali
Bengali Chinese
Chinese English
English French
French German
German Hebrew
Hebrew Hindi
Hindi Italian
Italian Japanese
Japanese Korean
Korean Malay
Malay Polish
Polish Portuguese
Portuguese Spanish
Spanish Turkish
Turkish Ukrainian
Ukrainian Vietnamese
Vietnamese



 他の記事も見る セクション
他の記事も見る セクション 