
|
|
病院療法。 チートシート: 簡単に言うと、最も重要なこと
目次
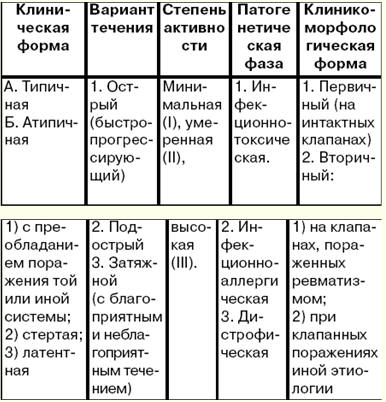
1.リウマチ。 病因と病因 リウマチ(Sokolsky-Buyo病)は、急性感染症により、その素因のある人(原則として若者)に発症する、心血管系のプロセスの主な局在を伴う結合組織の全身性炎症性疾患です。グループb溶血性連鎖球菌と BUT。 この病気の定義は、1989年にV. A. Nasonovによって与えられました。 リウマチにおける他の臓器やシステムの敗北は二次的な重要性であり、その重症度とその後の予後を決定するものではありません. 病因。 グループ A ベータ溶血性レンサ球菌は、上気道感染症を引き起こします。 そのため、リウマチの発症は、原則として、狭心症、慢性扁桃炎の悪化、および患者の血液中の連鎖球菌抗原および抗連鎖球菌抗体(ASL-O、ASG、ASA、抗デオキシリボヌクレアーゼB (anti-DNase B)) が検出されます。 リウマチの発症には、年齢および社会的要因(不利な生活条件、栄養失調)が関与し、遺伝的素因も重要です(リウマチは多遺伝子遺伝性疾患であり、「リウマチ」ファミリーの存在はよく知られています)。連鎖球菌抗原に対する過免疫反応、自己免疫および免疫複合体プロセスに対する患者の傾向。 病因。 リウマチでは、多数の連鎖球菌抗原に対する複雑で多様な免疫応答(即時型および遅延型の過敏反応)が発生します。 感染が体内に入ると、抗連鎖球菌抗体が産生され、免疫複合体が形成され(連鎖球菌抗原+それらに対する抗体+補体)、血液中を循環して微小循環床に定着します。 連鎖球菌の毒素と酵素は、心筋と結合組織にも有害な影響を及ぼします。 免疫系の遺伝的に決定された欠陥のために、連鎖球菌抗原と免疫複合体は、患者の体から完全かつ迅速に排除されません。 その結果、自己免疫プロセスは遅延型過敏症のタイプに応じて発達し、心臓組織と反応するリンパ球が患者の血液中に見られます。 これらの細胞は、臓器病変(主に心臓)の起源において非常に重要です。 リウマチの結合組織では、相変化が起こります:ムコイド腫脹 - フィブリノイド変化 - フィブリノイド壊死。 免疫障害の形態学的発現は、細胞反応 - リンパ球および形質細胞による浸潤、リウマチ、またはアショフタララエフスカヤ、肉芽腫の形成です。 病理学的プロセスは硬化症で終わります。 心臓が損傷を受けると、炎症過程が心臓のすべての膜に広がる (汎心炎) か、各膜に孤立して広がる可能性があります。 2.リウマチの臨床像 この疾患のすべての症状は、心臓と心臓外に分けることができます。 これらの位置から疾患の臨床像を記述することが可能です。 ステージ I: 疾患と感染症との関連が明らかになります。 典型的なケースでは、喉の痛みや急性呼吸器疾患の 1 ~ 2 週間後に体温が上昇し、時には 38 ~ 4 °C まで上昇し、日中の変動は 1 ~ 2 °C 以内で、強い汗をかきます (通常は悪寒はありません)。 リウマチの最も一般的な症状は、心臓の損傷です。リウマチ性心疾患:心筋と心内膜への同時損傷です。 患者は、心臓領域の軽度の痛みや不快感、運動中のわずかな息切れ、中断や動悸を訴えることはほとんどありません。 若い患者のリウマチ性心疾患は、原則として重度です。病気の最初から、運動中および安静時の重度の息切れ、心臓の絶え間ない痛み、動悸が見られます。 心膜炎、およびリウマチの心臓外症状はまれです。 乾性心膜炎の発症に伴い、患者は心臓の領域に一定の痛みしか見られません。 心臓嚢に漿液性線維性滲出液が蓄積することを特徴とする滲出性心膜炎では、炎症を起こした心膜層が蓄積する滲出液によって分離されるため、痛みが消えます。 リウマチの最も特徴的なのは、リウマチ性多発性関節炎の形での筋骨格系の敗北です。 腎臓のリウマチ性病変も非常にまれであり、尿の研究でのみ検出されます. 腹部症候群 (腹膜炎) は、急性原発性リウマチの小児および青年にほぼ独占的に発生します。 診断検索のステージIIでは、心臓の損傷の兆候を検出することはほとんど重要ではありません。 原発性リウマチ性心臓病では、通常、心臓は肥大しません。 聴診は、こもったIトーン、時にはIIIトーンの出現、心尖部での柔らかい収縮期雑音を明らかにします。 この症状は、心筋の変化によるものです。 大動脈弁が損傷した場合、ボトキン点で拡張期前雑音が聞こえることがあり、II トーンの響きが保持されることがあります。 多発性関節炎の患者では、滑膜および関節周囲組織の炎症、関節の触診の痛みによる関節の変形が認められます。 リング状の紅斑(リウマチの特徴に近い徴候)は非常にまれです(患者の 1 ~ 2%)。 診断検索のIII段階では、実験室および機器研究のデータにより、病理学的プロセスの活動を確立し、心臓や他の臓器への損傷を明らかにすることができます。 急性期の指標: 白血球血球数の左へのシフトを伴う好中球増加。 2-グロブリンの含有量が増加し、その後グロブリンのレベルが増加します。フィブリノーゲン含有量の増加。 C反応性タンパク質の出現。 ESRが増加します。免疫学的パラメーター、抗連鎖球菌抗体の力価の増加(抗ヒアルロニダーゼおよび抗ストレプトキナーゼは 1:300 以上、抗 O-ストレプトリシンは 1:250 以上)。 3. リウマチの診断 リウマチが徐々に発症すると、1973 年に AI Nesterov によって提案された症候群の診断 (表 1 を参照) が重要になります。 心血管症候群(表2を参照)。 表1
表2
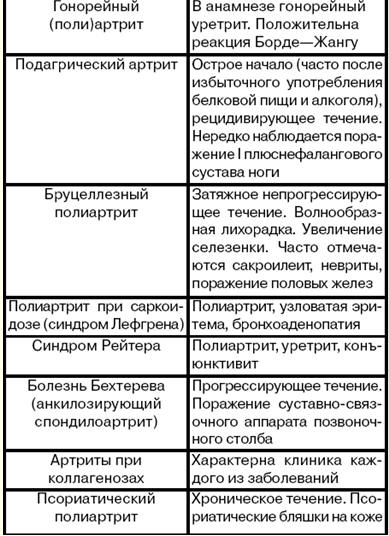
4. リウマチの鑑別診断 リウマチ性多発性関節炎は、非リウマチ性関節炎と区別する必要があります(表を参照)。 テーブル
5. リウマチの治療 リウマチの治療の全体の複合体は、抗菌および抗炎症療法、免疫学的恒常性の回復を目的とした対策で構成されています。 合理的なバランスの取れた食事を使用し、身体活動への適応、仕事の準備、複雑な心臓の欠陥を持つ患者のタイムリーな外科的治療に焦点を当てることをお勧めします。 リウマチの活動期にあるすべての患者にペニシリン (1 ~ 200 IU、000 日 1 回、500 時間ごと) を投与します。 治療の経過は、リウマチの活動期の000週間であり、将来的には、長期の薬物ビシリン-6(4単位)への移行が必要です。 ペニシリン不耐症の場合、エリスロマイシン2mgを5日1回処方できます。 リウマチの活動期の現代的な治療に使用される抗炎症効果のある薬は、グルココルチコステロイド、サリチル酸、インドール誘導体、フェニル酢酸の誘導体などです。 プレドニゾロンは 20 日 30 ~ 2 mg で使用されます (2,5 週間、その後 5 ~ 5 日ごとに 7 ~ 1,5 mg ずつ減量し、合計 2 ~ XNUMX か月間)。III および II の原発性および再発性活動性心炎による心不全の発症を伴う、多発性漿膜炎および舞踏病を伴うリウマチ性心疾患のプロセスの程度の活動。 コルチコイド薬は水と塩の代謝に影響を与えるため、塩化カリウム3〜4 g /日、パナンギンなどを治療に使用し、体液貯留を行う必要があります-アルドステロン拮抗薬(6日あたり最大8〜40錠のベロシュピロン)、利尿薬(ラシックス) 80〜40mg /日、フロセミド80〜XNUMXmg /日など)、多幸感 - 精神安定剤など 非ステロイド性抗炎症薬もリウマチに広く使用されています。アセチルサリチル酸の平均投与量は 3 日あたり 4 ~ 5 g ですが、XNUMX 日あたり XNUMX g 以上になることはあまりありません。 アセチルサリチル酸は、1 gを3日4〜1回、食後に3〜XNUMXか月以上使用しますが、通常の耐性があり、副作用が抑えられます。 20年以上にわたるリウマチにおけるインドメタシンのインドール酢酸誘導体の使用の成功。 それは顕著な治療効果を持っています:心炎の主観的症状(心臓痛、動悸、息切れ)は治療の8〜10日目までに消え、客観的な兆候は14〜16日目までに消えます。 多発性関節炎および多発性漿膜炎の消失はさらに速く起こります。 リウマチの治療では、病院 - 診療所 - リゾートという XNUMX つの主な段階の組み合わせが重要です。 ステージIでは、上記の薬で治療が行われます。 リウマチの活動を減らし、患者の状態を正常化した後、リウマチ療養所での治療であるステージIIに移されます。 この段階の主な目標は、非ステロイド性抗炎症薬による治療を継続することです。 ステージ III には、診療所での観察と予防的治療が含まれます。 6. 心筋症の分類。 拡張型心筋症(DCM)の病因 心筋症は、病因が不明(特発性)の非炎症性の原発性孤立性心筋病変であり、弁欠損または心臓内シャント、動脈性または肺性高血圧、冠状動脈性心臓病または全身性疾患(膠原病、アミロイドーシス、ヘモクロマトーシスなど)とは関連していません。さらに、病気の最終段階では、重度のうっ血性心不全および心臓のリズムと開存性の複雑な違反が発生します。 心筋症の分類は次のとおりです。 1) 拡張型心筋症: a) 特発性; b)有毒; c)感染性; d) コラーゲン症を伴う; 2) 肥大; 3) 制限的。 4) 右心室の不整脈性異形成; 5) 4 種類の心筋症の XNUMX つと動脈性高血圧症の組み合わせ。 拡張性心筋症(DCM)は、心臓のすべての心室(主に左心室)のびまん性拡張を特徴とする心筋の疾患であり、心臓のポンプ機能の病態が前景にあり、その結果、 、慢性心不全(したがって、心臓が血液を完全に送り出すことができず、心臓が体の組織や器官に「停滞」する場合、XNUMX番目の名前はうっ血性です)。 心臓の筋肉壁は変化しないか、さまざまな程度で肥大したままです。 DCMPの発症に先立つ疾患と要因を以下の表に示します(表を参照)。 テーブル。 DCM 発症以前の疾患と要因
これは、心筋への損傷の最も一般的な形態です。 発生率は、年間 5 万人あたり 8 ~ 100 例です。 これらの患者には明確な家族歴はありません。 男性は女性よりも 000 ~ 2 倍頻繁に病気になります。 7. 拡張型心筋症 (DCM) の病因 病因。 心筋の炎症過程(心筋炎)の結果として、個々の細胞がさまざまな部分で死にます。 この場合の炎症は本質的にウイルス性であり、ウイルスの影響を受けた細胞は体にとって異物となります。 したがって、抗原が体内に現れると、それらの破壊を目的とした免疫応答反応の複合体が発生します。 徐々に、死んだ筋肉細胞は、心筋に固有の伸展性と収縮性の能力を持たない結合組織に置き換えられます。 心筋の主な機能が失われた結果、心臓はポンプとして機能する能力を失います。 これに応答して(代償反応として)、心臓の部屋が拡張し(つまり、拡張し)、心筋の残りの部分で肥厚と肥厚が発生します(つまり、その肥大が発生します)。 体の臓器や組織への酸素の供給を増やすために、心拍数の持続的な増加 (洞性頻脈) が発生します。 この代償反応は、心臓のポンプ機能を一時的に改善するだけです。 しかし、心筋の拡張および肥大の可能性は、生存可能な心筋の量によって制限され、疾患の特定のケースごとに異なります。 プロセスが代償不全の段階に移行すると、慢性心不全が発症します。 ただし、この段階では、別の代償メカニズムが働きます。体の組織は、健康な体と比較して、血液からの酸素の抽出を増加させます。 しかし、心臓のポンプ機能が低下すると、臓器や組織の正常な機能に必要な酸素の供給が減少し、二酸化炭素の量が増加するため、このメカニズムは不十分です。 病気の後期の心室の空洞にいる患者の2/3で、壁側血栓が形成されます(心臓のポンプ機能の低下、および心腔内の心筋の不均一な収縮のため) )、続いて肺または体循環における塞栓症の発症。 心臓の病理組織学的および病理形態学的変化。 心臓の形は球形になり、その質量は主に左心室のために500から1000gに増加します。 心筋はたるんだ、鈍くなり、結合組織の顕著な白っぽい層があり、肥大した心筋細胞と萎縮した心筋細胞の特徴的な交代があります。 微視的に、びまん性線維症が検出され、心筋細胞の萎縮と肥大の両方と組み合わせることができ、核の体積、ミトコンドリアの数、ゴルジ体の過形成、筋原線維の数の増加が大幅に増加します、無料で、豊富なグリコーゲン顆粒である小胞体リボソームと関連しています。 8. 拡張型心筋症(DCM)の臨床像と診断 病気の特定の徴候はありません。 臨床像は多形性であり、以下によって決定されます。 1) 心不全の症状; 2) リズムと伝導障害; 3) 血栓塞栓症候群。 ほとんどの場合、病気の予後は心臓の左心室の敗北によって決定されます。 心不全の発症前に、DCMは潜在的です。 すでに発症している心不全の最も頻繁な不満は、パフォーマンスの低下、倦怠感の増加、運動中の息切れ、そして安静時の不満です。 夜、彼は乾いた咳(心臓喘息に相当)を起こし、その後、典型的な喘息発作を起こします。 患者は特徴的な狭心症の痛みを示します。 体循環のうっ血が進行すると、右季肋部に重さが現れ(肝臓が肥大するため)、脚が腫れます。 診断。 病気を診断するとき、重要な兆候は心臓の著しい増加です(心臓弁膜症または動脈性高血圧症の兆候はありません). 心肥大は、パーカッションによって決定される両方向への心臓の拡張、および左右への頂点拍動の変位によって明らかになります。 重症例では、ギャロップリズム、頻脈、僧帽弁または三尖弁の相対的機能不全の雑音が聞こえます。 20%の症例で、心房細動が発症します。 血圧は通常、正常またはわずかに上昇しています(心不全による)。 血液と尿の生化学的研究は、ビタミン欠乏症だけでなく、さまざまな毒性物質を検出することができます。 機器の調査方法により、以下を検出できます。 1) 心肥大の徴候; 2) 中枢血行動態の指標の変化; 3)リズムと伝導障害。 心音図は、収縮期心雑音のかなり一般的な検出である奔馬調律の形で聴診データを確認します。 X線は、肺(小)循環における心室の有意な増加と血液の停滞を明らかにします。 心エコー検査は、両方の心室の拡張、左心室の後壁の運動低下、収縮期の心室中隔の逆説的な動きを検出するのに役立ちます。 心臓の放射性同位体研究(心筋シンチグラフィー)は、心臓のポンプ機能の状態を明らかにし、死んだ心筋のゾーンを決定するために行われます。 心エコー検査では、心エコー図と同じ変化が検出されます。 生の心筋生検は、心筋症の病因を決定するために有益ではありません。 場合によっては、生検はウイルス抗原またはLDHの含有量の増加、ならびにミトコンドリアによるエネルギー生産の低下を検出することができます。 9. 拡張型心筋症(DCM)の鑑別・診断 それは、主に心筋炎および心筋ジストロフィー、すなわち、不当に二次性心筋症と呼ばれることがある状態で生成されます。 心筋生検は、拡張型心筋症と心臓病の鑑別診断において重要な助けとなります。 1) 重度のびまん性心筋炎では、間質の細胞浸潤が、心筋細胞のジストロフィーおよび壊死性変化と組み合わせて見られます。 2) 心臓の損傷を伴う原発性アミロイドーシス (原発性アミロイドーシスのいわゆる心疾患変異体) では、筋線維の萎縮と相まって、心筋の間質組織にアミロイドの顕著な沈着があります。 3)ヘモクロマトーシス(鉄代謝の侵害によって引き起こされる疾患)では、鉄含有色素の沈着が心筋に見られ、さまざまな程度の筋線維のジストロフィーと萎縮、および結合組織の増殖が観察されます。 DCM の変形として、薬物誘発性および中毒性心筋症が考えられます。 Многочисленные агенты могут вызвать токсические повреждения миокарда: этанол, эметин, литий, кадмий, кобальт, мышьяк, изпротеренол и другие яды. Патогистологические изменения в тканях сердечной мышцы проявляются в виде очаговых дистрофий. Самым ярким примером токсической кардиомиопатии является кардиомиопатия, которая наблюдается у людей, избыточно потребляющих пиво. В острой стадии течения кобальтовой кардиомиопатии отмечаются наличие гидропической и жировой дистрофии, деструкция внутриклеточных органелл, очаговый некроз кардиомиоцитов. アルコール性心筋症。 エタノールは、心筋細胞に対して直接的な毒性効果があります。 肉眼的には、心筋はたるんだ、粘土のようなもので、時には小さな傷跡が見られます。 冠動脈は無傷です。 顕微鏡検査は、ジストロフィー(水腫性および脂肪性)、心筋細胞の萎縮および肥大の組み合わせ、おそらく心筋細胞の溶解および硬化の病巣の存在を示す。 心筋の影響を受けた領域は、変化していない領域とは対照的です。 心臓生検標本の電子顕微鏡検査では、アルコール性心筋症の特徴である心筋細胞の筋小胞体および T 系の嚢胞性拡張が示されます。 アルコール性心筋症の合併症 - 心室細動または慢性心不全、血栓塞栓症候群の結果としての突然死。 10. 拡張型心筋症(DCM)の治療と予防 DCMの治療の一般原則は、慢性心不全の治療と大きく異ならない。 二次性DCMの場合、以前の疾患(心臓弁膜症など)の治療が追加で行われ、DCMの原因を取り除くためにあらゆる措置が講じられます。 末梢血管拡張薬は、特に付随する狭心症症候群(ニトロン、サスタク、ニトロソルビド)には非常に効果的です。 狭心症症候群では、抗狭心症薬、できれば長時間の硝酸塩(サスタク、ニトロン、ニトロソルビド)を使用する必要があります。 アドレナリン遮断薬は効果的です(心不全の徴候がない場合に処方されます)。 DCMの外科的治療の現代的な方法のうち、最も効果的なのは心臓移植(移植)です。 ただし、この操作を実行できる可能性は大幅に制限されます。 このため、現代の治療における心臓移植の代替として、DCMP患者の平均余命を延ばすために、僧帽弁および三尖弁の機能不全を解消することを目的とした再建手術が開発され、実施されています。 DCM 患者の心臓移植に代わるものは、左心室のサイズを小さくするために左心室を部分的に切除することです (バティスト手術)。 少し前に、DCMP患者の治療のために、ペースメーカーの特別なモデルが開発されました。これにより、心臓の心室の働きを同期させることができます。 これにより、心臓の心室への血液の充填が改善され、心臓のポンプ機能が向上します。 小児における DCM は、年間 5 人の小児あたり 10 ~ 100 例です。 幼児の拡張型心筋症の治療における最大の効果は、コルチコステロイドと配糖体(プレドニゾロンとジゴキシン)の組み合わせで達成されます。 プレドニゾロンによる単剤療法を背景に、心拍数の低下が起こります。 ジゴキシンによる単剤療法は、頻脈と呼吸困難の減少につながります。 かなりの数の治療合併症が観察されたため、幼い子供に細胞増殖抑制薬を処方することはお勧めできません. 防止。 DCMPの予防は、アルコール、コカインの排除、および腫瘍化学療法中の心拍出量の注意深いモニタリングから成ります。 幼い頃から体を硬くするのに役立ちます。 アルコール性 DCM でアルコールを完全に断つと、心臓の収縮性が改善され、心臓移植の必要がなくなる可能性があります。 11.心筋症の分類。 肥大型心筋症(HCM)の病因 肥大型心筋症 (HCM) は、心室心筋 (主に左) の非冠動脈疾患であり、心室中隔 (IVS) が右心室の空洞に突出し、壁が大幅に肥厚することを特徴とします。 、心室の内部容積の減少、心室心筋の収縮性の正常または増加、および弛緩障害(拡張機能障害)。 最も一般的なのは、心室中隔の孤立性肥大(孤立性肥大型大動脈弁狭窄症-IHSS)または心室の頂端部です。 分類。 肥大の局在化による HCM の分類 (ED Wigle et al., 1985 追加)。 I.左室肥大。 1. 心室の個々の壁またはセグメントの心筋肥大が発生する非対称肥大 (IVS 肥大を含む - 左心室流出路閉塞の有無にかかわらず 90%、中室肥大 - 1%、心尖部左心室肥大 - 3%、自由壁)左心室とIVSの後部の肥大 - 1%)。 2. 心筋肥大が心室のすべての壁に及ぶ場合、左心室の対称 (同心) 肥大が 5% の症例で発生します。 Ⅱ. 膵臓の肥大。 心筋肥大が心臓の心室からの血液の正常な流出を妨げる場合、彼らはHCMの閉塞型について話します。 それ以外の場合、HCM は非閉塞性です。 病因。 この病気は、先天性または後天性のいずれかです。 先天性 HCM は、常染色体優性遺伝形式で継承されます。 同じファミリー内で、HCM のさまざまな形態とバリアントが観察されます。 ほとんどの場合、心室中隔の非対称性肥大が遺伝します。 後天性 HCM は、動脈性高血圧症の病歴を持つ高齢患者に発生します。 有病率は 0,02 ~ 0,05% です。 取得した HCM の開発の理由は完全には理解されていません。 提案された仮説の XNUMX つによると、出生前に後天性 HCM を有する個体は、心臓活動、特に心拍数の調節に関与する心臓のアドレナリン受容体に欠陥を発症します。 その結果、心拍数を増加させるノルエピネフリンおよび類似のホルモンに対する感受性が大幅に増加し、それらの心筋肥大の発生、そして最終的にはHCMに影響を与えます。 病理写真。 心筋細胞における心筋細胞と筋原線維の混乱した、不規則な、混沌とした配置、心筋線維症は、心筋の構造に違反しています。 12. 肥大型心筋症(HCM)の臨床像と診断 臨床写真。 HCM は非常に多様な症状を特徴とし、誤診の原因となります。 HCM における愁訴の存在と出現のタイミングは、主に 2 つの要因によって決定されます。HCM の形態と病変の局在化です。 心臓の最も強力な部屋は左心室であるため、その壁の心筋の肥大により、苦情が長期間表示されない場合があります。 心臓の右心室の孤立した敗北は、めったに起こりません。 HCMの臨床像は次のとおりです。 1) 心室心筋肥大の徴候 (主に左); 2)心室の拡張機能が不十分である兆候。 3) 左心室流出路閉塞のさまざまな徴候。 診断。 診断検索の過程で最も重要なのは、収縮期雑音、脈拍の変化、および心尖拍動の変位の検出です。 HCMの診断には、心エコー検査データが最も重要であり、疾患の解剖学的特徴、心筋肥大の重症度、左心室の流出路の閉塞を明らかにすることができます。 次の兆候が明らかにされています:IVSの非対称肥大、上XNUMX分のXNUMXでより顕著、その運動低下。 僧帽弁の前尖の前方向への収縮運動; 僧帽弁の前尖と拡張期のIVSとの接触。 非特異的な徴候は、左心房の肥大、左心室の後壁の肥大、僧帽弁前尖の拡張期カバーの平均速度の低下です。 ECGでは、特定の変化は十分に発達した左心室肥大でのみ見られます。 X線診断は、左心室と左心房の増加、大動脈の下行部分の拡大を判断できる疾患の進行期にのみ重要です。 心音図では、大動脈弁口の狭窄による HCM の鑑別徴候である I および II トーンの振幅が保持され、さまざまな重症度の収縮期雑音も検出されます。 心エコー検査は診断を行うための非常に信頼できる情報を提供するため、侵襲的な研究方法(心臓の左部分のプロービング、造影血管造影法)は現在必須ではありません。 心臓プロービングは、X線テレビの制御下で使用されます。 この方法を実行するための技術:局所麻酔下で大きな動脈を穿刺し、心臓腔に特別なカテーテルをさらに導入することにより、左心室とそれから離れる大動脈との間の圧力勾配(差)を測定する。 通常、この勾配はすべきではありません。 13. 肥大型心筋症(HCM)の治療と予防 処理。 HCMの薬物治療の基本は、拡張期の心室への血液供給を改善する薬物です。 これらの薬は、b遮断薬のグループ(アナプリリン、アテノロール、メトプロロール、プロプラノロール、160〜320 mg /日など)とカルシウムイオン拮抗薬のグループ(ベラパミルですが、注意が必要です)です。 ノボキナミドジソピラミドも心拍数を低下させ、抗不整脈効果があります。 治療の最初に、これらの薬の少量が使用され、その後、患者が許容できる最大量まで投与量が徐々に増加します。 b-адреноблокаторы применяют с осторожностью при сахарном диабете, бронхиальной астме и некоторых других заболеваниях. При лечении данными препаратами необходим постоянный контроль уровня артериального давления и частоты пульса. Опасным является снижение давления ниже 90/60 мм рт. ст. и частоты пульса ниже 55 в минуту. Если у больного обнаруживаются опасные нарушения ритма, не поддающиеся лечению b-адреноблокаторами или антагонистами ионов кальция, то при лечении таких больных дополнительно используются другие антиаритмические препараты. 抗凝固薬の予約は、発作性不整脈および心房細動、ならびに心腔内の血栓(ワルファリンなど)の存在下で推奨されます。 これらの薬による治療期間中、血液凝固系の多くの指標を定期的に監視する必要があります。 抗凝固剤の過剰摂取により、外出血(鼻、子宮など)および内出血(血腫など)が発生する可能性があります。 外科的治療は、内科的治療が効果的でない場合、または左心室と大動脈の間の勾配が 30 mm Hg を超える場合に、閉塞性 HCM 患者に行われます。 美術。 (筋切開術または筋切除術の手術が行われます-左心室の肥大した心筋の一部の切除または除去)。 僧帽弁置換と非外科的 IVS アブレーションも行われます。 防止。 HCMのすべての患者、特に閉塞性の患者は、短期間に身体活動の顕著な増加が可能なスポーツ(陸上競技、サッカー、ホッケー)には禁忌です。 病気の予防は、病気の早期治療を開始し、重度の心筋肥大の発症を防ぐことを可能にする早期診断にあります。 心エコー検査は、患者の遺伝的近親者で実施する必要があります。 毎年の健康診断で行われる心電図や心エコーのスクリーニングも診断に重要です。 閉塞性HCMの患者では、感染性心内膜炎の予防(抗生物質による予防など)を実施する必要があります。閉塞の存在により、この生命を脅かす状態が発生する条件が生じるためです。 14.拘束型心筋症(RCMP)の原因 拘束性心筋症(RCMP) - (ラテン語のrestrictio - 「制限」から) - 心筋および心内膜の疾患のグループであり、さまざまな理由による顕著な線維症および弾力性の喪失の結果として、固定されています拡張期の心室を満たすことの制限。 RCMP には次のものが含まれます: レフラー壁側線維形成性心内膜炎 (W. Loffler et al., 1936 によって記述された温暖な気候の国で発見された) および心内膜線維症 (熱帯アフリカの国で発見され、D. Bedford et E. Konstman によって記述された)。 Причины возникновения РКМП. Первичная РКМП встречается очень редко, и единственной доказанной причиной ее возникновения является так называемый гиперэозинофильный синдром (болезнь Леффлера, лефлеровский париетальный фибропластический эндокардит). Встречается преимущественно у мужчин в возрасте 30-40 лет. При гиперэозинофильном синдроме происходит воспаление эндокарда, со временем завершающееся значительным уплотнением эндокарда и грубым его спаянием с рядом расположенным миокардом, что ведет к резкому снижению растяжимости сердечной мышцы. Для лефлеровского синдрома также характерны персистирующая на протяжении 6 месяцев и более эозинофиллия (1500 эозинофиллов в 1 мм3), поражение внутренних органов (печени, почек, легких, костного мозга). ほとんどの場合、RCMP の起源は他の理由により二次的なものであり、その中で最も一般的なものは次のとおりです。 1) アミロイドーシス - 体内のタンパク質代謝の侵害に関連する疾患; 同時に、異常なタンパク質(アミロイド)が形成され、さまざまな臓器の組織に大量に沈着します。 心臓が損傷を受けると、アミロイドはその収縮性と伸張性を低下させます。 2)ヘモクロマトーシス - 体内の鉄代謝の違反であり、血液中の鉄分の増加を伴い、その過剰分は心筋を含む多くの臓器や組織に沈着し、それによってその伸展性の低下を引き起こします。 3) サルコイドーシス - 臓器や組織における細胞クラスター (肉芽腫) の形成を特徴とする原因不明の疾患。 肺、肝臓、リンパ節、脾臓が最も頻繁に影響を受けます。 心筋に肉芽腫が発生すると、その伸展性が低下します。 4)心内膜の著しい肥厚と圧迫があり、これも心筋の伸展性の急激な制限につながる心内膜疾患(心内膜線維症、心内膜線維弾性症など)。 特に心内膜の線維弾性症は乳児にのみ発生する可能性があります。 この病気は、重度の心不全が早期に発症するため、生命と両立しません。 15.拘束型心筋症(RCMP)の臨床像と診断 臨床写真。 この疾患の症状は非常に多様であり、(右心室または左心室の原発病変に応じて)大小の循環障害の症状によって決定されます。 愁訴がない場合もあれば、肺循環または体循環のうっ血が原因である場合もあります。 患者は通常、運動中に最初に現れる息切れを訴え、病気が進行するにつれて、安静時に息切れが観察されます。 心臓のポンプ機能の低下により、患者は疲労と負荷に対する耐性の低下を訴えます。 時間が経つにつれて、足のむくみ、肝臓の肥大、腹部の水腫が加わります。 定期的に、不規則な心拍が現れ、持続的な遮断が発生すると、失神することがあります。 病気の発症の最初の段階(壊死)は、発熱、体重減少、咳、発疹、頻脈の出現を特徴としています。 診断。 RCMの認識は非常に困難です。 同様に発生する多くの疾患(Abramov-Fiedler型の特発性心筋炎、滲出性心膜炎、心臓弁膜症など)を除外した後でのみ、この病状について自信を持って話すことができます。 RCMPの患者を検査すると、うっ血性心不全に特徴的な症状(浮腫、肝腫大、腹水)、および頸部静脈の顕著な脈動が見られます。 聴診中、肥大した心臓、ソフトな後期収縮期雑音、大きな初期 III トーンの検出は非常に重要です。 心電図検査では、心室心筋の中程度の肥大、心臓インパルスのさまざまなリズムおよび伝導障害、心電図上のT波の非特異的変化が明らかになりました。 心エコー検査は、病気を診断するための最も有益な方法の XNUMX つであり、心内膜の肥厚、心臓の心室を満たす性質の変化、心臓のポンプ機能の低下、急速な動きを明らかにします。拡張期の僧帽弁の前尖と、左心室の後壁の外側への急速な早期移動。 磁気共鳴画像法を使用すると、心臓の解剖学的構造に関する情報を取得し、心筋の病理学的封入体を特定し、心内膜の厚さを測定できます。 中枢血行動態のパラメータを調べると、両方の心室の充満圧の増加が決定され、左心室の最終圧力は右心室の圧力を上回ります。 心室造影は、左心室の収縮の増加、その壁の滑らかな輪郭を明らかにし、時には心尖部の充填欠陥を伴う(閉塞の証拠)。 弁機能不全の兆候、特に僧帽弁または三尖弁があります。 16.拘束型心筋症(RCMP)の鑑別診断、治療、予防 鑑別診断。 RCMPの鑑別診断では、収縮性心膜炎との外部症状における疾患の類似性を考慮することが非常に重要ですが、これらの疾患の治療法は正反対です。 心筋と心内膜のライブ生検は、通常、心臓プロービングと同時に使用されます。これにより、疾患の性質とさらなる治療を明確にするためのより多くの情報を得ることができます。 非常にまれなケースでは、上記の診断方法でRCMPと収縮性心膜炎を区別できない場合、手術台で心膜の直接修正が行われます。 RCMP のすべての患者は、疾患の心臓以外の原因を特定するために、包括的な臨床的、生化学的および追加の検査を必要とします。 処理。 病気の治療は重大な困難を提示します。 心不全の治療に使用されるほとんどの薬は、病気の特徴のために、心筋コンプライアンスの大幅な改善を得ることが不可能であるという事実のために、望ましい結果をもたらさない可能性があります(場合によっては、カルシウムイオン拮抗薬が処方されます)この目的のために)。 利尿剤(アルダクトン)は、体内の余分な水分を取り除くために使用されます。 持続的な伝導障害を排除するために、恒久的なペースメーカーを設置(移植)する必要があるかもしれません。 これは、サルコイドーシスやヘモクロマトーシスなどの疾患によって引き起こされ、二次RCMPの発症につながり、自己治療の対象となります。 サルコイドーシスの治療では、ホルモン剤(プレドニゾロンなど)が使用され、ヘモクロマトーシスの場合は、定期的な瀉血(体内の鉄濃度を下げるため)が使用されます。 心筋アミロイドーシスの治療は、その発生原因に直接依存しています。 心腔内の血栓症には抗凝固薬を使用することをお勧めします。 心内膜損傷によるRCMPの場合、外科的治療が行われます。 手術中、可能であれば、変化した心内膜の一部を切除します。 場合によっては、房室弁の機能不全がある場合、それらの補綴が行われます。 アミロイド心筋損傷の一部の形態は、心臓移植で治療されます。 RCMの予防。 残念ながら、この病気の予防策は限られています。 最も重要なことは、アミロイドーシス、サルコイドーシス、ヘモクロマトーシスなどの潜在的に除去可能な原因の早期発見が必要であり、これらの目標を達成するために、人口の毎年の健康診断を実施することは非常に重要です。 17. 感染性心内膜炎 (IE) の病因 感染性心内膜炎(IE)は、心臓の弁装置(多くの場合、弁不全の発症を伴う)または壁側心内膜(まれに、大動脈または最も近い大動脈の内皮が影響を受ける)のポリポーシス - 潰瘍性病変からなる疾患です。 )。 この疾患は、さまざまな病原性微生物によって引き起こされ、生物の反応性の変化を背景に、内臓(腎臓、肝臓、脾臓)の全身性病変を伴います。 Этиология. Патогенными возбудителями болезни наиболее часто являются кокковая группа микроорганизмов - стрептококки (зеленящий стрептококк ранее выделялся в 90 % случаев), стафилококки (золотистый, белый), энтерококк, пневмококк. В последние годы в связи с широким использованием антибиотиков спектр микробных возбудителей стал другим. Болезнь может вызывать грамотрицательная флора (кишечная палочка, синегнойная палочка, протей, клебсиелла), появились данные о важной роли патогенных грибов, сарцин, бруцелл и вирусов. Заболевания, вызванные этими возбудителями, протекают тяжелее, особенно эндокардит, вызванный грибковой инфекцией (возникает, как правило, в связи с нерациональным приемом антибиотиков). Однако у ряда больных истинный возбудитель заболевания не обнаруживается (частота отрицательного результата посева крови 20-50 %). 多くの場合、感染は人工弁の部位で発生します。これはいわゆる人工 IE で、主に心臓弁置換手術後 2 か月以内に発生します。 この場合、病気の原因物質は、ほとんどの場合、連鎖球菌の性質を持っています。 このように、IE における感染および菌血症の原因は非常に多様です (口腔外科、泌尿生殖器領域の外科および診断処置、心血管系の外科手術 (弁置換術を含む)、静脈内のカテーテルの長期留置、頻繁な静脈内注入および内視鏡的方法の研究、慢性血液透析(動静脈シャント)、静脈内薬物投与)。 無傷の弁で発生したいわゆる一次IE、および心臓とその弁装置の先天性および後天性変化を背景にしたIE、二次性心内膜炎があります。 これらの変更により、患者を別々のリスクグループに区別することが可能になります:心臓欠陥(先天性および後天性)、僧帽弁逸脱、動静脈動脈瘤、梗塞後動脈瘤、シャント、心臓および大血管の手術後の状態。 18. 感染性心内膜炎(IE)の病因と分類 病因。 IE の発生メカニズムは複雑で、よくわかっていません。 病気の発症において、3つの段階を区別することができます。 ステージ I (感染性 - 毒性) は、さまざまなレベルの中毒で進行します。 バクテリアの増殖、弁の破壊があり、心臓病の発症につながります。 同じ段階で、感染の血行性拡散のためにプロセスの一般化がしばしば起こります - 弁尖の断片または微生物のコロニーが弁から分離することができ、尖が破裂する可能性があります。 ステージII - 弁に固定された微生物が身体の臓器や組織に長期の自己感作および過敏性損傷を引き起こす免疫炎症性(プロセスの免疫一般化)。 ステージIII - ジストロフィー - 病理学的プロセスの進行とともに発生します。多くの臓器の機能が妨げられ、心不全と腎不全が発生し、疾患の経過がさらに悪化します(表を参照)。 表 IE の分類
また、アクティブなIEと非アクティブな(修復された)IEも区別されます。 それらが区別する外科的分類もあります: 1)病変は弁尖に限定されます。 2) 病変が弁を越えて広がっている。 急性 IE (急速に進行し、8 ~ 10 週間以内に発症する) はまれであり、通常は以前に心臓病にかかったことのない人に発生し、一般的な敗血症の画像によって臨床的に明らかになります。 亜急性IE(最も一般的)は3〜4か月続き、適切な薬物療法を行うと、寛解が生じる可能性があります。 長期の IE は、増悪と寛解の期間を伴って何ヶ月も続き、軽度の臨床症状を特徴とします。 好ましくない経過では、重度の合併症が発生し、患者は進行性心不全で死亡し、敗血症中毒が増加します。 19. 感染性心内膜炎(IE)の臨床像と診断 臨床像。 IEの症状は症候群として現れます。 1.炎症性変化および敗血症の症候群。 2.体の一般的な中毒の症候群。 3.弁損傷症候群。 4.「実験室」免疫障害の症候群。 5.血栓塞栓性合併症の症候群。 6. 病変の全身化症候群。 IEの診断は主に、病気の原因物質の早期検出に基づいています。この目的のために、以下の実験室および機器による研究が使用されます。 1. 陽性の血液培養を取得します。 2. NBT(ニトロブルーテトラゾリウム試験)の実施。 3.急性期指標を検出するための臨床血液検査:ESRの50 mm / h以上への増加、白血球式の左へのシフトを伴う白血球増加症、または(ステージIIで)白血球減少症および低色素性貧血を検出できます。 4. 免疫学的変化の同定。 5.尿検査は、タンパク尿、円柱尿症、血尿を呈する糸球体腎炎が検出された場合に、さまざまな臓器やシステムの病変を明らかにするために行われます。 6. IEの直接的な診断サイン(心臓弁の植生の存在)は、心エコー検査によって検出されます。 したがって、さまざまな症状の中から、主な症状と追加の症状を区別する必要があります。 IEの診断の主な基準: 1) 悪寒を伴う38℃以上の発熱。 2)ルーキンスポット; 3) オスラー結節; 4)未変化の弁(一次)またはリウマチ性および先天性心疾患の背景に対する心内膜炎。 感染性心筋炎; 5)多発性動脈血栓塞栓症、出血を伴う真菌性動脈瘤の破裂。 6) 脾腫; 7) 陽性の血液培養; 8)抗生物質の使用による顕著なプラスの効果。 IEの診断のための追加基準: 1) 体温が 38 °C まで上昇し、寒気がする。 2)皮膚の出血; 3)急激な体重減少; 4)手、足の小さな関節の非対称性関節炎; 5) 貧血; 6) 40 mm/h を超える ESR; 7)急激に正のSRV。 8) リウマチ因子の存在; 9)25%を超えるa-グロブリン; 10) 免疫グロブリンM、E、およびAの含有量の増加。 20.感染性心内膜炎(IE)の治療と予防 処理。 IE の治療は、細菌学的データを考慮して、できるだけ早期かつ正因性である必要があります。 保存的治療と外科的治療の組み合わせが推奨されます。 すべての年齢層の IE の治療には、微生物に対して殺菌効果のある抗生物質が主に使用されます。 第一選択薬は依然としてペニシリンです。 20 日量 - 最大 000 IU が静脈内および筋肉内に投与されます。 しかし、高用量のペニシリンやその他の抗生物質で治療された高齢者や老人患者では、心毒性効果がしばしば観察されるという事実を排除すべきではありません. 病因は不明ですが、治療は、筋肉内または静脈内に最大18〜000単位以上の高用量のベンジルペニシリン、000日あたり最大20 g / mのストレプトマイシンまたはアミノグリコシド(ゲンタマイシン、トブラマイシン000〜000 mgの割合)との組み合わせで始まります。 /日)が使用されます。1日あたりのkg)。 セファロスポリンは、IE の治療に使用される基本的な薬でもあります。 4-6 g を静脈内投与) など)。 フシジンは優れた抗ブドウ球菌効果があり、場合によっては他の抗生物質に対する微生物の耐性に効果があります(4〜10 g /日)。 抗生物質による治療は、感染が完全になくなるまで、1,5〜2か月のコースで長期間処方されます。 体の免疫反応性が低下した場合、抗菌剤と免疫調節剤(チマリン、T-アクチビンなど)を使用した受動免疫療法が併用されます。血栓症を予防するために、たとえば、血管形成性敗血症を背景に発症した心内膜炎の場合、ヘパリン(20~000単位の静脈内または皮下投与)を使用して、制御された凝固低下が引き起こされます。タンパク質分解酵素を阻害するために、コントリカルが使用されます(最大25〜000単位を静脈内に)。 弁膜性IEが心臓弁膜症の形成に寄与した場合、または大量の抗生物質療法にもかかわらず疾患の症状が消えない場合は、外科的治療を行うことをお勧めします. 手術の主な目的は、患者自身の弁を保存することです。 植生の除去、弁の縫合破裂などに限定される場合もあります。感染の影響で弁がほぼ完全に破壊された場合、機械的および生物学的補綴物を使用して人工弁(補綴物)に置き換えられます。 防止。 IEの予防は、口腔、扁桃腺、鼻咽頭、副鼻腔の慢性感染病巣の適時の衛生管理、急性連鎖球菌およびブドウ球菌疾患(扁桃炎など)に対する積極的な抗生物質療法の使用にあります。 ボディの硬化をお勧めします。 21.気管支喘息(BA)の病因 喘息の完全な定義は今日まで存在しませんが、この疾患の最も完全な定義は 1982 年に G. B. Fedoseev によって与えられました。その主要かつ必須の病原性メカニズムは、特異的(免疫学的)および(または)非特異的、先天的または後天的メカニズムによる気管支反応性の変化であり、主要な(必須の)臨床徴候は喘息発作および(または)喘息状態です(気管支平滑筋のけいれん、分泌過多、排泄障害、気管支粘膜の腫れによる喘息状態)。 Этиология. В возникновении БА важную роль играет сочетание ряда факторов. В связи с этим различают 2 формы БА - атопическую (от лат. athopia - "наследственная предрасположенность") и инфекционно-аллергическую. Наследственная предрасположенность обусловлена связью некоторых антигенов гистосовместимости (НБА) с тяжестью течения БА, а нарастание тяжести заболевания особенно часто отмечается у носителей антигеновВ35иВ40. 疾患の発症の内部要因は、免疫、内分泌系、自律神経系、気管支の感受性と反応性、粘膜繊毛クリアランス、肺血管内皮、迅速な応答系(マスト細胞など)、アラキドン酸代謝などの生物学的欠陥です。 。 外部要因は次のとおりです。 1)感染性アレルゲン(ウイルス、細菌、真菌、酵母など); 2)非感染性アレルゲン(花粉、ほこり、工業用、医薬品、食品、マダニ、昆虫、動物のアレルゲン); 3) 機械的および化学的刺激物 (金属、木材、ケイ酸塩、綿粉、酸、アルカリの蒸気、煙など); 4)気象学的および物理化学的要因(気温と湿度の変化、気圧の変動、地球の磁場、物理的な努力など); 5)ストレスの多い神経精神的影響と身体活動。 感染性病原体は、アレルゲン効果をもたらすだけでなく、非感染性(アトピー)アレルゲンに対する体の感受性閾値を低下させ、それらの呼吸粘膜の透過性を高めます。 標的細胞(肥満細胞、好塩基球、単球など)とエフェクターシステムの反応性に変化をもたらします。 22. 気管支喘息(BA)の病因 病因。 気管支反応性の変化は、疾患の病因における中心的なつながりであり、一次的および二次的である可能性があります。 最初のケースでは、反応性の変化は先天性および後天性です。 気管支反応性の二次的な変化は、体の免疫系、内分泌系、および神経系の反応性の変化の現れです。 したがって、ADの病因について言えば、免疫学的および非免疫学的という2つのメカニズムのグループを区別できます。 タイプI(アトピー、リージニック、またはアナフィラキシー)。 エキソアレルゲン抗原(花粉、動植物タンパク質、細菌および薬物)の摂取に応答して、増加した産生(領域)が発生し、肥満細胞(一次エフェクター細胞)に固定および蓄積されます。 これはADの免疫学的段階です。 これに続いて、プロセスの病化学的段階が進行します-血管作用性、気管支痙攣性および走化性物質(ヒスタミン、セロトニン、さまざまな走化性因子など)の放出を伴う肥満細胞の脱顆粒。 生物活性物質の影響下で、病因の病態生理学的段階が始まります。微小循環床の透過性が高まり、浮腫、漿液性炎症、および気管支痙攣の発症につながります。 III型反応(免疫複合体型、またはアルサス現象)は、エキソアレルゲンおよびエンドアレルゲンの影響下で発症します。 この反応は、クラスOおよびMの免疫グロブリンに属する沈殿抗体の関与により、過剰な抗原のゾーンで発生します。形成された抗原抗体複合体の損傷効果は、補体活性化、リソソーム酵素の放出によって実現されます。 基底膜への損傷、気管支の平滑筋のけいれん、血管拡張、および微小血管系の透過性が増加します。 IV型(細胞遅延型過敏症)は、感作されたリンパ球が損傷作用を有するという事実によって特徴付けられる。 この場合、アレルギー反応のメディエーターは、リンホカイン(マクロファージ、上皮細胞に作用する)、リソソーム酵素、および活性化されたキニン系です。 これらの物質の影響下で、浮腫が発生し、粘膜の腫れ、気管支痙攣、粘性気管支分泌物の過剰産生が起こります。 非免疫学的メカニズムは、先天性および後天性の生物学的欠陥の結果としての気管支反応性の主要な変化です。 非免疫学的メカニズムは、一次または二次エフェクター細胞、または気管支の平滑筋、血管、気管支腺の細胞の受容体に作用します。 これにより、標的細胞、とりわけマスト細胞の反応性が変化し、生理活性物質(ヒスタミン、ロイコトリエンなど)の過剰産生が伴います。 В последнее время говорят об особой роли в патогенезе нарушений бронхиальной проходимости глюкокортикоидной недостаточности и дизовариальных расстройств. Недостаточность глюкокортикостероидов приводит к развитию гиперреактивности тучных клеток, снижению синтеза катехоламинов, активации простагландинов F2a, а также нарушению иммунокомпетентной системы. 23. 気管支喘息(BA)の分類 分類。 ADの病因における1982つまたは別のメカニズムの優位性により、そのさまざまな病因的特徴を区別することが可能になります。 現在、G. B. Fedoseev (XNUMX) によって提案された分類が使用されています。 AD 開発の段階。 I - 喘息前(発達を脅かす状態:急性および慢性気管支炎、気管支痙攣の要素を伴う急性および慢性肺炎、血管運動性鼻炎、蕁麻疹)。 II - 臨床的に形成された BA (最初の発作後または喘息状態の即時発症後と見なされる)。 BA フォーム: 1)免疫学的; 2)非免疫学的。 ADの病因メカニズム(臨床的および病的バリアント): 1) アトピー; 2) 感染に依存。 3) 自己免疫; 4) 不調和; 5)神経精神的不均衡; 6)アドレナリン作動性の不均衡; 7) コリン作動性の不均衡; 8) 主要な気管支反応性の変化。 BA の重大度: 1)軽度の経過(悪化はまれで、年に2〜3回、さまざまな気管支拡張薬を服用することで短期の喘息発作が止まります); 2)中等度の重症度(年に3〜4回のより頻繁な悪化、喘息発作はより重症であり、薬物の注射によって止められます); 3) 重度の経過(頻繁かつ長期にわたる増悪、重度の発作を特徴とし、しばしば喘息状態に移行する)。喘息の進行段階: 1) 増悪 (喘息または喘息状態の再発発作の存在); 2)悪化の沈静化(発作はよりまれで軽度になり、病気の身体的および機能的徴候は悪化段階よりも顕著ではなくなります); 3)寛解(喘息の典型的な症状が消える:喘息発作は起こらない;気管支の開存性は完全にまたは部分的に回復する)。 合併症: 1)肺:気腫、肺不全、無気肺、気胸、喘息重積症など。 2)肺外結核:肺性心(右心不全の発症により代償不全および代償不全)、心筋ジストロフィーなど。 24. 気管支喘息(BA)の鑑別診断 鑑別診断。 BAは心臓喘息とは区別されます(表1を参照)。 表1 ADの鑑別診断
25. 気管支喘息(BA)の治療と予防 治療。 喘息の治療では、段階的なアプローチが推奨されます (ステップ 1 - 喘息の重症度が最も低く、ステップ 4 - 最も重症度が高い)。 ステップ 1: 喘息の症状が引き金 (花粉や動物の毛など) への曝露や運動によって現れる軽度の間欠的経過。 治療は、必要に応じて予防薬で構成されます(吸入薬が処方されます-アゴニスト、クロモグリケート、ネドクロミルまたは抗コリン薬)。 喘息の症状がより頻繁になり、気管支拡張薬の必要性が高まる場合は、次の段階に進む必要があります。 ステージ2。少し永続的なコース。 一次治療には、抗炎症薬、吸入コルチコステロイド、クロモグリク酸ナトリウム、またはネドクロミルナトリウムが含まれます。 より重篤で長期にわたる悪化については、経口コルチコステロイドの短期コースが与えられます。 ステージ 3 は、BA の中等度の重症度が特徴です。 そのような患者は、予防的抗炎症薬を毎日摂取する必要があります。 吸入コルチコステロイドの用量は、長時間作用型気管支拡張剤と組み合わせて800〜2000 mcgです。 ステージ4。完全にコントロールされていない場合の重度の喘息。 この場合、治療の目標は可能な限り最高の結果を達成することです。 一次治療には、高用量の吸入コルチコステロイドの指定が含まれます。 より重度の悪化は、最小用量または隔日で処方される経口コルチコステロイドによる治療のコースを必要とする場合があります。 副作用の発生を防ぐために、高用量の吸入コルチコステロイドがスペーサーを介して投与されます。 ステップ 5 では、支持療法を減らします。 これは、喘息が少なくとも3か月間コントロールされている場合に可能であり、これにより副作用のリスクが軽減され、計画された治療に対する患者の感受性が高まります. 治療の「軽減」は、最後の投与量または追加の薬物を徐々に減らす(キャンセルする)ことにより、症状、臨床症状、および呼吸機能の指標を常に制御しながら行われます。 防止。 喘息の一次予防には、喘息の前の状態にある患者の治療、喘息の発症に脅威を与える重荷を負った遺伝を持つ実質的に健康な個人の生物学的欠陥の検出、潜在的に危険なアレルゲン、刺激物などの除去が含まれます。患者の環境から病気の発症につながる可能性のある要因。 喘息前の患者の治療では、感染病巣を消毒し、アレルギー性鼻副鼻腔炎を治療し、鍼治療や心理療法、運動療法、バロセラピー、スパ治療など、さまざまな非薬物療法を適用する必要があります。 特異的および非特異的な減感作の実施が示されています。 26. 慢性気管支炎 (CB) の病因と病因 慢性閉塞性気管支炎は、気管支樹のびまん性の非アレルギー性炎症性病変であり、さまざまな薬剤の気管支に対する長期の刺激作用によって引き起こされ、進行性の経過をたどり、閉塞性肺換気、粘液形成、および気管支の排出機能を特徴とします。咳、痰、息切れによって現れる木。 慢性気管支炎は原発性と続発性に分けられます。 原発性慢性気管支炎は、他の気管支肺プロセスや他の臓器やシステムへの損傷とは関係のない独立した疾患であり、気管支樹のびまん性病変があります。 二次HBは、肺および肺外の両方の他の疾患を背景に発症します。 病因。 CB の開発では、外因性要因としての役割を果たします。 閉塞性症候群は、多くの要因の組み合わせにより発症します。 1)外因性因子の刺激作用および粘膜の炎症性変化の結果としての気管支の平滑筋のけいれん; 2) 粘液の過剰分泌、そのレオロジー特性の変化、粘液線毛輸送の混乱および粘性秘密による気管支の閉塞につながる; 3) 円筒状から重層扁平上皮への上皮化生およびその過形成; 4) 界面活性剤の生産の違反; 5) 炎症性浮腫および粘膜浸潤; 6) 小気管支の崩壊および細気管支の閉塞; 7)粘膜のアレルギー性変化。 粘膜の変化のさまざまな比率は、特定の臨床形態の形成を引き起こします: 1)カタル性の非閉塞性気管支炎では、粘膜の構造的および機能的特性の表面的な変化が優勢です。 2)粘液膿性(化膿性)気管支炎では、感染性炎症のプロセスが優勢です。 ただし、感染症の追加による長期のカタル性気管支炎が粘液膿性などになる可能性もあります。慢性気管支炎のすべての臨床形態の非閉塞性バリアントでは、換気障害がわずかに顕著です。 3)閉塞性障害は、最初は疾患の悪化を背景にのみ現れ、気管支の炎症性変化、過敏および失調症、気管支痙攣(閉塞の可逆的要素)によって引き起こされますが、閉塞性症候群が成長する間、それらは絶えず持続しますゆっくり。 27. 慢性気管支炎(CB)の臨床像 臨床写真。 HB の主な症状は、咳、たん、息切れです。 病気の悪化、または肺不全やその他の合併症の発症を伴う低酸素症により、一般的な症状(発汗、衰弱、発熱、疲労など)が明らかになります。 咳は、この病気の最も典型的な症状です。 その性質と喀痰の一貫性に応じて、病気の経過の変種を想定することができます。 カタル性気管支炎の非閉塞性変種では、咳に少量の粘液性水痰の放出が伴います(より頻繁には、朝、運動後、または呼吸の増加による)。 病気の初期には、咳は患者を悩ませません。 発作性咳の出現は、気管支閉塞の発生を示しています。 咳は吠える色合いを獲得し、本質的に発作性であり、気管と大きな気管支の顕著な呼気虚脱を伴います。 化膿性および粘液膿性気管支炎では、患者は喀痰をより心配します。 病気が悪化した場合、痰は化膿性になり、その量が増加し、時には痰が排出されにくくなります(悪化中の気管支閉塞のため)。 気管支炎の閉塞性変種では、咳は非生産的でハッキングであり、息切れを伴い、少量の痰を伴います。 息切れは、慢性気管支炎のすべての患者にさまざまな時期に発生します。 「長時間の咳」患者における息切れの出現は、最初はかなりの身体的運動を伴い、気管支閉塞が追加されたことを示しています。 病気が進行するにつれて、息切れがより顕著になり、一定になります。つまり、呼吸(肺)機能不全が発生します。 非閉塞性バリアントでは、CB はゆっくりと進行し、息切れは通常、病気の発症から 20 ~ 30 年後に現れます。 そのような患者は、病気の発症を治すことはほとんどありませんが、合併症の出現または頻繁な悪化を示すだけです。 風邪に対する過敏症の病歴があり、ほとんどの患者が長期喫煙を報告しています。 多くの患者では、この病気は職場での職業上の危険に関連しています。 咳の病歴を分析するときは、患者が気管支肺装置の他の病状(結核、腫瘍、気管支拡張症、じん肺、結合組織の全身性疾患など)を持っていないことを確認する必要があります。同じ症状。 気管支粘膜の軽度の脆弱性による喀血を示す病歴がある場合もあります。 再発性喀血は、出血性の気管支炎を示します。 さらに、慢性の長期気管支炎における喀血は、肺がんまたは気管支拡張症の最初の症状である可能性があります。 28. 慢性気管支炎(CB)の診断 診断。 聴診では、呼吸困難(肺気腫の発症により弱体化する可能性があります)とびまん性の乾性ラ音が明らかになり、その音色は影響を受けた気管支の口径に依存します(呼気でよく聞こえる喘鳴喘鳴は、小さな気管支の病変の特徴です)。 . 閉塞性気管支炎の悪化に伴い、息切れが増加し、呼吸不全の現象が増加します。 慢性気管支炎の進行例および合併症の追加、肺の気腫、呼吸器および心臓(右心室)の機能不全の徴候 - 代償不全の肺心臓が現れる:先端チアノーゼ、脚および足の過敏症または腫れ、爪の変化時計眼鏡の形、および手と足の終末指骨 - ドラムスティックの形、頸静脈の腫れ、右心室による上腹部の脈動、II 肋間腔の II トーンのアクセント胸骨、肝臓の拡大の左側に。 実験室および機器の指標は、プロセスの段階に応じて重要度が異なります。 胸部臓器のX線検査は、慢性気管支炎のすべての患者で行われますが、原則として、単純X線写真では肺に変化はありません。 肺動脈硬化症の発症により、肺パターンのメッシュ変形がある場合があります。 X線検査は、合併症(急性肺炎、気管支拡張症)の診断や、同様の症状を伴う疾患との鑑別診断において重要な役割を果たします。 気管支造影は、気管支拡張症の診断にのみ使用されます。 気管支鏡検査は、慢性気管支炎の診断と、同様の臨床像を示す疾患との鑑別において非常に重要です。 炎症過程の存在を確認します。 炎症の性質を明らかにします。 気管気管支樹の機能障害を明らかにします。 気管支樹の有機病変の特定に役立ちます。 外呼吸の機能の研究は、肺換気の制限的および閉塞性障害を特定するために行われます。 スパイログラムに従って、Tiffno 指数と気流速度指標 - PSDV が計算されます。 気管支抵抗と肺気量を合わせて評価することも、閉塞のレベルを判断するのに役立ちます。 放射性同位元素 133Xe を用いた肺動脈造影検査は、小気管支の閉塞に伴う不均一な換気を検出するために行われます。 心電図検査は、肺高血圧症で発症している右心室と右心房の肥大を検出するために必要です。 臨床血液検査は、重度の肺動脈弁閉鎖不全症の発症を伴う慢性低酸素症に起因する続発性赤血球増加症を明らかにします。 「急性期」指標は適度に表現されます。 喀痰と気管支内容物の微生物学的検査は、慢性気管支炎の悪化の病因と抗菌療法の選択を特定するために重要です。 29. 慢性気管支炎(CB)の鑑別診断 テーブル CBの鑑別診断基準
30. 慢性気管支炎(CB)の治療 処理。 これには、病気の悪化と寛解の期間中に異なる一連の対策が含まれます。 慢性気管支炎の悪化の間、治療のXNUMXつの方向が区別されます:エチオトロピックと病原性。 等方性治療は、気管支の炎症過程を排除することを目的としています。抗生物質、スルファニルアミド薬、消毒薬、フィトンチッドなどによる治療が適応となります。治療は、ペニシリンシリーズの抗生物質(ペニシリン、アンピシリン)またはセファロスポリンのグループ(セファメシン)で開始されます。 、ツェポリン)、および効果がない場合、グループの抗生物質は予備として使用されます(ゲンタマイシンなど)。 最も好ましい投与経路は気管内(エアロゾルまたは気管支鏡を通して喉頭注射器で満たす)です。 病因治療は、肺の換気を改善することを目的としています。 気管支開存性の回復; 肺高血圧症と右心室不全の制御。 気管支の炎症過程の排除に加えて、肺換気の回復は、酸素療法と運動療法によって促進されます。 慢性気管支炎の治療における主なもの - 気管支の開存性の回復 - は、それらの排水を改善し、気管支痙攣を排除することによって達成されます。 気管支の排液を改善するために、去痰薬(熱いアルカリ飲料、ハーブの煎じ薬、ムカルチンなど)、粘液溶解薬(アセチルシステイン、ブロムヘキシン、化膿性の粘性分泌物 - タンパク質分解酵素のエアロゾル - キモプシン、トリプシン)が処方されます。 治療用気管支鏡検査が使用されます。 気管支痙攣を解消するために、ユーフィリン(静脈内、坐剤、錠剤)、エフェドリン、アトロピンが使用されます。 交感神経刺激薬のエアロゾルでの単一の予約が可能です:フェノテロール、硫酸オルシプレナリン(喘息ペンタ)、および新しい国内薬「ソベントール」、抗コリン薬:アトロベント、トロベントール。 長期アミノフィリン(テオペック、テオドール、テオベロンなど)の効果的な製剤 - 2日XNUMX回。 そのような治療の効果がない場合、少量のコルチコステロイドを経口投与(10日あたり15〜50 mgのプレドニゾロン)または気管内投与(ヒドロコルチゾン懸濁液 - XNUMX mg)します。 追加の治療として、次のように任命します 1)鎮咳薬:非生産的な咳を伴う-リベキシン、ツスプレックス、ブロムヘキシン、ハッキング咳を伴う-コデイン、ジオニン、ストップツシン; 2)体の抵抗力を高める薬:ビタミンA、C、グループB、生体刺激剤。 現在、慢性気管支炎の治療では、免疫矯正薬がますます使用されています。T-アクチビンまたはチマリン(100mgを3日間皮下投与)。 内部 - カテゲン、ヌクレイン酸ナトリウムまたはペントキシル(2週間以内)、レバミゾール(デカリス)。 理学療法治療:ジアテルミー、塩化カルシウム電気泳動、胸部の石英、胸部マッサージ、呼吸法を処方します。 31.肺炎。 病因、病因、分類 肺炎は、局所的な性質の急性の感染性および炎症性疾患であり、肺の呼吸セクションおよび間質性結合組織が病理学的プロセスに関与しています。 E. V. Gembitsky(1983)による分類。 病因別: 1) バクテリア (病原体を示す); 2) ウイルス性 (病原体を示す); 3) 皮質; 4) リケッチア; 5) マイコプラズマ; 6) 真菌; 7) 混合; 8) 感染性アレルギー; 9) 原因不明。 病因別: 1) プライマリ; 2)二次的。 臨床的および形態学的特徴: 1)実質:croupous; 焦点; 2) インタースティシャル。 ローカリゼーションと範囲別: 一方的。 二国間。 重症度別: 非常に深刻。 重い; 適度; 穏やかで流産。 下流:シャープ。 長引く(肺炎の放射線学的および臨床的消散)。 病因。 ほとんどの肺炎は感染源です。 アレルギー性および物理的または化学的要因の作用によって引き起こされる肺炎はまれです。 細菌性肺炎は、中年および高齢者でより頻繁に診断されます。 ウイルス性肺炎 - 若い人たち。 原発性細菌性肺炎の病因において、主役は肺炎球菌に属する。 インフルエンザの流行時には、日和見微生物だけでなく、ウイルスと細菌の関連性 (通常はブドウ球菌) の役割も増加します。 続発性肺炎では、主な病因はグラム陰性菌 (肺炎桿菌およびインフルエンザ菌) です。 誤嚥性肺炎の発生には、嫌気性感染の重要性が大きい。 病因。 感染性病原体は、気管支を介して外部から肺の呼吸器セクションに入ります:吸入および吸引(鼻咽頭または中咽頭から)。 血行性経路により、病原体は主に二次性肺炎または肺炎の血栓発生で肺に侵入します。 肺炎の発症を伴う感染のリンパ性拡大は、胸部の損傷でのみ観察されます。 肺炎の病因においても、アレルギー反応および自己アレルギー反応が非常に重要です。 32. 肺炎の診断 診断にとって最も重要なのは、肺組織の炎症性変化の症候群の存在です。 この症候群は、次の症状で構成されています。 1) 胸部の患側の呼吸の遅れ; 2)多かれ少なかれ、病変の投影領域での打楽器音の短縮。 3)同じ領域での声の震えと気管支発声の増加。 4)呼吸の性質の変化(ハード、気管支、弱体化など); 5) 病的な呼吸音の出現 (湿った、有声の微細な泡立つラ音およびクレピタス)。 呼吸の性質は、さまざまな方法で変化する可能性があります。 croupous 肺炎の初期段階では、息を吐き出す時間が長くなり、呼吸が弱まることがあります。 肝化段階では、打楽器音の鈍さが増すとともに、気管支呼吸が聞こえます。 パーカッションのくすみが減少し、肺病巣が解消されると、呼吸が難しくなります。 症状は病因診断を下すのに役立ちます: 1) 風疹のような小さな斑点のある発疹とリンパ節腫脹の組み合わせの検出は、アデノウイルス感染の特徴です。 2) リンパ節の局所肥大は、病巣周囲肺炎を示します。 3)粘膜、皮膚、爪の病変を伴う真菌性肺炎; 4) 肝腎症候群と軽度の黄疸が、皮質性肺炎とクリケッチア性肺炎に見られる。 5) 典型的なクループス肺炎の場合、患者の外観は特徴的です。病変の側面に熱っぽい赤面を伴う青白い顔、ヘルペス性発疹、呼吸時の鼻翼の腫れ。 肺炎の存在とその過程における肺組織の関与の程度を明らかにするための最も重要な方法は、胸部臓器の大型X線撮影とX線検査です。 気管支造影では、肺組織の腐敗空洞と気管支拡張症の存在が明らかになり、増悪時にその周囲に浸潤性変化(病巣周囲肺炎)が生じる可能性があります。 抗生物質を処方する前の喀痰(または気管支洗浄液)の細菌学的検査は、病原体を検出し、抗生物質に対する感受性を判断するのに役立ちます。 炎症過程の重症度は、急性期の血液パラメーターの重症度とそのダイナミクス(白血球処方のシフトを伴う白血球増加症、ESRの増加、α2-グロブリンの含有量の増加、フィブリノーゲン、SRVの出現、シアル酸レベルの増加)。 肺炎の長期経過と合併症の発症により、体の免疫反応性が研究されます。 33.肺炎の治療 処理。 診断が下された直後に、肺炎のエチオトロピック療法を開始する必要があります。 喀痰の細菌学的検査はかなり長い間行われており、ほとんどの患者では、この研究への最新のアプローチを使用しても、不確実で時には誤った結果が得られるため、病原体の可能性についての経験的な考えが非常に重要です。 現時点では、ペニシリンは肺炎の治療薬としての重要性を失っています。 上記に関連して、肺炎の治療において、肺炎球菌だけでなくマイコプラズマ・ニューモニエ、クラミジア・ニューモニエに対しても有効であることが証明されたマクロライドに多くの注意が払われている。 肺炎の治療に使用される抗生物質の投与。 1. ペニシリン: ベンジルペニシリン (500-000 単位を 1-000 時間ごとに静脈内投与、または 000-6 単位を 8 時間ごとに筋肉内投与)、アンピシリン (500-000-1 g を 000-000 時間ごとに筋肉内投与、または 4 g を 0,5 時間ごとに静脈内投与)、アモキシシリン(経口で1,0時間ごとに2,0〜6 gまたは8〜0,5時間ごとに筋肉内、静脈内に6〜0,5 g)、オキサシリン(1,0〜8時間ごとに経口、筋肉内、静脈内に0,5 g)。 2.セファロスポリン:I世代 - セファロチン(ケフリン)(0,5〜2,0時間ごとに4〜6 g、筋肉内、静脈内)、セファゾリン(ケフゾール)(0,5〜2,0 g、8時間ごと、筋肉内、静脈内)、II世代 - セフロキシム(ジナセフ) 、ケトセフ)(0,75〜1,5時間ごとに6〜8 g、筋肉内、静脈内)、III世代 - セフォタキシム(クラフォラン)(1,0〜2,0 g、最大12 g /日、12時間ごとに筋肉内、静脈内)、セフトリアキソン(ロンガセフ、ロセフィン)(筋肉内、静脈内に1,0時間ごとに2,0-4,0-24 g)。 3. アミノグリコシド: ゲネタマイシン (80 mg、12 時間ごとに IM、IV)、アミカシン (10-15 mg/kg、12 時間ごとに IM、IV)、トブラマイシン (ブルラマイシン) (3-5 mg/kg、8 時間ごとに IM、IV) . 4. マクロライド系薬剤:エリスロマイシン(経口的に0,5~6時間ごとに8g、または0,5~1,0時間ごとに6~8gを静脈内投与)、ロバマイシン(経口的に3,0~8時間ごとに12万IU、または1,5~3,0時間ごとに8万~12万IU)静脈内投与で数時間)。 5. フルオロキノロン: ペフロキサシン (レフラシン) (400 時間ごとに 12 mg 経口、IV)、シプロフロキサシン (シプロベイ) (500 時間ごとに 12 mg、または 200 時間ごとに 400-12 mg を静脈内投与)、オフロキサシン (ザノシン、タリビッド) (200 mg経口で12時間ごと)。 6.テトラサイクリン:ドキシサイクリン(ビブラマイシン)(200日目に1mg、その後は100時間ごとに24mgを経口投与)、ミノサイクリン(ミノシン)(200日目に1mg、その後は100時間ごとに12mgを経口投与)、アズトレオナム(アザクタム)(1,0~2,0時間ごとに8~12g)、イミペネム/シルスタチン(チエナム)(500~6時間ごとに8mg、筋肉内)。 34. 急性食道炎の病因、病因、臨床像 急性食道炎は、食道の粘膜の炎症性病変であり、数日から2〜3か月続きます。 病因と病因。 病因:感染症、怪我、火傷、中毒、アレルギー反応、栄養障害。 感染性病原体のうち、急性食道炎の最も特徴的なものは、ジフテリア、猩紅熱、腸チフスおよびチフス、インフルエンザ、パラインフルエンザ、アデノウイルス感染症、おたふくかぜです。 物理的および化学的損傷要因は、電離放射線、化学火傷、熱い食べ物と非常に冷たい食べ物、香辛料に代表されます。 臨床像。 カタル性食道炎は、急性食道炎の最も一般的な形態です。 それは栄養の誤りを背景に起こります:辛い、冷たい、熱い料理を食べるとき、軽傷を負って、アルコールのやけど。 それは、胸骨の後ろの灼熱感と痛みによって臨床的に現れ、患者は数日間食物を拒否することを余儀なくされます。 内視鏡的に認められた食道炎I-II度、X線 - 食道の運動亢進。 びらん性食道炎は、感染症やアレルギーで発生します。 臨床症状はカタル性食道炎の症状に似ています。 出血性食道炎は、びらん性食道炎のまれな臨床形態です。 病因はびらん性食道炎と同じです。 激しい痛みの症候群と吐血は臨床的に典型的です。 クリニックは嚥下障害と激しい痛みが支配的であり、食事、吐き気、嘔吐の後に悪化します。 嘔吐すると、フィブリンフィルムが放出され、喀血が起こる可能性があります。 病因による膜性(剥離性)食道炎は、化学的(食道の熱傷)であり、感染性です。 重度の膜性食道炎の診療所では、中毒、嚥下障害、および疼痛症候群が蔓延しています。 壊死性食道炎は、食道の急性炎症のまれな形態です。 その発達は、敗血症、腸チフス、カンジダ症、末期腎不全などの重篤な疾患における免疫力の低下によって促進されます。 診療所は、痛みを伴う嚥下障害、嘔吐、全身脱力感、出血、縦隔炎の頻繁な発症、胸膜炎、肺炎を特徴としています。 敗血症性食道炎は、連鎖球菌の病因による食道壁のまれな局所的またはびまん性の炎症であるか、または粘膜が異物によって損傷を受け、火傷、潰瘍があり、隣接する臓器から通過する可能性がある場合に発生します。 急性粘液性食道炎は、あらゆる形態の急性食道炎の合併症として発生し、食道の壁の化膿性融合を引き起こすことがあります。 臨床像は、重度の中毒、高熱、胸骨の後ろと首の痛み、嘔吐が特徴です。 検査では、首に腫れがあり、脊椎のこの部分の可動性が制限されています。 頭の位置は強制され、片側に傾いています。 この疾患はしばしば化膿性縦隔炎に変化します。 35. 急性食道炎の治療と予後 処理。 急性食道炎の治療の原則:病因性、病原性および症候性。 エチオトロピック治療 - 基礎疾患の治療。 急性食道炎を合併した感染症では、抗生物質が(非経口的に)使用されます。 食道に顕著な壊死性および出血性の変化があるため、2〜3週間は食事を控えることをお勧めします。 この期間中、非経口栄養、タンパク質加水分解物の静脈内投与、アミノ酸の混合物、イントラリピッド、ビタミン、解毒療法が必要です。 炎症を軽減した後、熱的および化学的に控えめな食品が処方されます:温かい牛乳、クリーム、野菜スープ、液体シリアル。 炎症の局所症状を軽減するために - タンニン1%、カラーゴール - 2%、ノボカイン - 食事前に1-2%の内部溶液。 収れん剤は、ベッドの頭を低く下げた水平位置で採取されます。 収斂剤の局所投与の効果がない場合、非麻薬性鎮痛薬は非経口的に処方されます。 食道ジスキネジアの影響を軽減するために、運動促進薬(セルカル、ラグラン、シサプリド)が食事の前に経口で使用されます。 複数の侵食、ビスマス製剤(デノール、ビカイア)、ソルコセリルの注射が必要です。 出血を伴う出血性食道炎では、アミノカプロン酸製剤、ビカソール、ジシノンが使用されます。 大量出血では、血液または血漿の輸血が処方されます。 化膿性壊死性食道炎では、患者は長期間非経口栄養を摂取する必要があり、いくつかの抗生物質による大規模な治療が使用され、膿瘍が排出されます。 食道狭窄はブギエナゲによって矯正されます。 まれに、胃瘻造設術が行われます。 天気。 カタル性およびびらん性食道炎の予後は良好です。 基礎疾患が適切に是正されていれば、食道炎の症状が自然に消失する可能性があります。 偽膜性剥脱性粘液性食道炎の予後は深刻です。 すべての場合において、基礎疾患からの回復を条件として、食道炎は瘢痕性狭窄の形成で終わり、さらなる修正が必要です。 食道の狭窄を合併した重度の食道炎の患者は、働くことができません。 急性食道炎の予防は、基礎疾患の適切かつタイムリーな診断と治療にあります。 36. 慢性食道炎の病因、病因、臨床像 慢性食道炎は、食道の粘膜の慢性炎症で、最長6か月続きます。 最も一般的な変種は消化性食道炎(逆流性食道炎)であり、食道の消化性潰瘍を合併する可能性があります。 病因と病因。 この病気の主な原因は、胃内容物の食道への絶え間ない逆流、時には胆汁および腸内容物です。つまり、消化性食道炎は、胃酸による食道の無菌熱傷です。 逆流性食道炎の病因では、酸性内容物の逆流と、それからの食道の浄化と排出の違反が重要です。 消化性食道炎の発生における逆流の病原性にはXNUMXつの基準があります:頻度、量、逆流、化学組成、食道粘膜の状態、および化学的要因に対する感受性(壁の炎症は感受性を低下させます)、排出速度(クリアランス) , これは主にアクティブな蠕動運動、アルカリ化作用の唾液および粘液に依存します. 逆流性食道炎の発生は、横隔膜の食道開口部のヘルニア、十二指腸潰瘍、胃切除後の障害、およびアレルギーによって促進されます。 アレルギーの素因も重要です。 消化性食道炎の患者の形態学的検査は、浮腫、粘膜の充血、食道の横隔膜上部分の粘膜下組織の浸潤を明らかにします。 臨床写真。 逆流性食道炎の典型的な徴候には、胸骨の後ろの灼熱感、胸やけ、横になることで悪化する逆流、嚥下障害、および制酸薬の服用によるプラスの効果が含まれます。 食後に胸骨の後ろに狭心症に似た痛みが出ることがあります。 逆流性食道炎における痛みの発生は、酸性胃内容物の逆流中の食道壁およびそのけいれんの消化性刺激、ならびに脱出した粘膜の侵害に関連している。 この痛みの特徴:長く燃える特徴、剣状突起の局在、食道に沿った照射、胸部の左半分への照射は少ない、制酸剤、鎮痙薬の服用による顕著な効果はなく、特に後、水平位置で増加した食べる。 臨床診断では、胸骨の後ろのしこりの感覚、食道を通過する温かい食べ物の感覚など、嚥下障害の軽微な症状に特に注意を払う必要があります。 徐々に食道炎が始まる兆候は、唾液分泌と水と一緒に食べ物を飲む習慣である可能性があります。 逆流性食道炎の患者の身体検査は、診断的に重要な情報を提供しません。 逆流性食道炎の合併症には、出血、潰瘍、狭窄、食道の短縮、および悪性腫瘍が含まれます。 慢性逆流性食道炎は、軸性裂孔ヘルニアの発症につながる可能性があります。 37. 慢性食道炎の診断、治療 診断と鑑別診断。 この病状の最も価値のある研究方法は内視鏡検査であり、その間に充血、浮腫、および粘膜ひだの肥厚が認められます。 胃と十二指腸の消化性潰瘍、冠状動脈性心臓病、慢性胆嚢炎、膵炎を伴う逆流性食道炎を区別する必要があります。 鑑別診断の主な症状は痛みです。 消化性潰瘍との鑑別は、食道炎の晩期および「空腹」の痛みがないこと、および食道と胃の内視鏡検査から得られたデータによって助けられます。 冠動脈痛は、食道炎とは対照的に、身体的および感情的ストレス、硝酸塩の影響、自転車エルゴメトリーによるものを含む心電図上の虚血の兆候との関連を特徴としています。 腹部臓器の超音波データは、疼痛症候群の原因として胆嚢と膵臓の病理を除外するのに役立ちます。 処理。 逆流性食道炎の治療には、それを引き起こした疾患の治療と逆流防止療法の予約が含まれます。 患者は、ウェイトを持ち上げたり、かがんだりしないようにアドバイスされています。 安静時と睡眠時に正しい位置をとる必要があります(ヘッドボードは15〜20 cm、30〜50度の角度で持ち上げられます)。 体重を正常化し、少しずつ食べることをお勧めします(最後の食事-就寝の3時間前)。 アルコールや辛い食べ物は食事から除外されます。 粘膜を保護する吸着剤とアルカリ化剤を割り当てます。 これらの物質には、食事の1〜30分前に40日3回、4回目は就寝時の空腹時に8 g(できれば懸濁液の形で)経口投与されるVenterが含まれます。 治療の経過は10〜1週間です。 Almagel、phosphalugel、maalox、gastal も同様の効果があります。 これらの薬は、完全な寛解が起こるまで、消化期間(食事の2/2〜1時間後および夜間)に使用されます. Phosphalugel と Maalox は、2 日 2 ~ 3 回、2 ~ 3 パケット、1 日 3 ~ 4 錠処方されます。 ブルジェと白土の混合物であるティーソーダは、効率が悪いため使用しないことをお勧めします。 包み込む作用と収れん作用のある硝酸ビスマス4gをXNUMX日XNUMX~XNUMX回。 新しい制酸剤であるトパルカンの高い抗逆流活性が注目されました。 ミネラルウォーター - 「Borjomi」、「Essentuki No. XNUMX」、「Jermuk」、「Smirnovskaya」にはアルカリ化効果があります。 酸性の胃液分泌を減らすために、ヒスタミン H2 受容体遮断薬(シメチジン、ラニチジン、ファモチジン)、Ka-K-ATPase 阻害薬(オメプラゾール)、壁細胞の M-コリン作動性受容体の選択的遮断薬、およびその類似体であるブスコパンが処方されます。 予測と予防。 生命と仕事の予後は良好です。 複雑な経過の中で、予後は医療の適時性と質によって決定されます。 重度の経過をたどった患者には、障害グループが割り当てられます。 慢性逆流性食道炎の患者は、胃腸科医の監督下にある必要があります。 悪性腫瘍の可能性があるため、少なくとも年に 2 回、内視鏡および形態学的検査が必要です。 38.食道の消化性潰瘍 食道の消化性潰瘍は、活動的な胃液の影響下での食道遠位部の粘膜の潰瘍形成を特徴とする急性または慢性疾患です。 病因と病因。 食道の慢性消化性潰瘍は、逆流性食道炎と食道裂孔ヘルニアの合併症です。 それらの発生は、内部の短い食道、粘膜の限局性化生、食道への胃粘膜の異所性、心臓機能不全を伴う逆流性疾患、頻繁な嘔吐を伴う疾患(迷走神経切断後症候群、求心性ループ症候群、慢性アルコール依存症)によって促進されます。 Клиническая картина. Симптомы пептической язвы пищевода напоминают клинику пептического эзофагита: упорная изжога, усиливающаяся после еды, при наклоне туловища, в положении лежа, возникают срыгивание, боль при глотании, нарушение прохождения твердой пищи. 穿孔の臨床症状は、異物による急性の貫通性および非貫通性の機械的損傷の症状と区別がつきません。 食道潰瘍の約 14% が周囲の組織に浸透しています。 診断と鑑別診断。 臨床症状に基づいて、消化性潰瘍を疑うことは非常に困難です。 診断は、機器および実験室での研究の過程で検証されます。 最も有益なX線および内視鏡検査。 食道の消化性潰瘍の検証における最も信頼できる情報は、内視鏡検査および潰瘍の端からの複数の生検によって提供されます。 内視鏡を消化性潰瘍に進めると、ステージI〜IVの食道炎、食道の運動機能障害、病巣周囲の浮腫および粘膜の充血の徴候が明らかになります。 食道の消化性潰瘍と特定の性質の潰瘍(結核、梅毒を伴う)を区別する必要があります。 このような状況では、特定の血清学的検査、組織学的および細菌学的研究の結果が非常に役立ちます。 食道の病状と肺や他の臓器の損傷との組み合わせにより、特定のプロセスに関連して患者を意図的に検査する必要があります。 処理。 治療には食事療法の予約が含まれます。機械的および化学的に控えめな食事をお勧めします。これは5日6〜1,5回少量ずつ摂取します。 胃から食道への内容物の逆流を防ぐために、ベッドでの患者の位置は、ヘッドボードを上げた状態にする必要があります。 薬は横になって服用します。 次の薬理学的グループのいずれかの薬物による単剤療法を割り当てます:制酸剤および吸着剤を含む分泌抑制剤、胃の運動排泄機能の刺激剤(運動促進薬)、薬物-粘液シミュレーター。 治療は長期間(3〜XNUMXヶ月)行われます。 外科的治療の適応症 - 6〜9か月以内の治癒の欠如、複雑な経過(穿孔、貫通、狭窄、出血)。 予測と予防。 生命と仕事の予後は良好です。 39. 慢性胃炎の病因、病因、臨床像 慢性胃炎は、臨床的には胃の消化不良によって特徴付けられる疾患であり、形態学的には、胃粘膜の炎症性および変性変化、細胞再生プロセスの障害、および粘膜自身の膜内の形質細胞およびリンパ球の数の増加によって特徴付けられます。 病因と病因。 胃腸病学の発展の現段階では、慢性胃炎の出現はヘリコバクター ピロリ (HP) の微生物増殖によって促進されることが確立されており、それは症例の 95% で洞性胃炎を引き起こし、症例の 56% で汎胃炎を引き起こします。 慢性胃炎の病因は、危険因子 (不規則な偏食、喫煙、アルコール摂取、塩酸とペプシンの過剰分泌) に高い確率で帰することができます。 病気の発症における主な役割は、胃粘膜の壁細胞への抗体の蓄積、悪化した遺伝、および胃粘膜に損傷を与える薬物の使用を伴う自己免疫メカニズムにも属します。 分類。 1990 年、オーストラリアで開催された第 XNUMX 回国際消化器病学会で、シドニー システムと呼ばれる慢性胃炎の新しい体系化が採択されました。 分類の組織学的基盤。 1.病因:HPに関連する慢性胃炎、自己免疫性、特発性、急性薬物誘発性胃炎。 2. 地形: 前庭部、胃底部、汎胃炎。 3. 形態:急性、慢性、特殊な形態。 分類の内視鏡的根拠: 1)胃の前庭部の胃炎; 2)胃体の胃炎; 3) 汎胃炎; 4) 胃粘膜の変化: 浮腫、紅斑、粘膜脆弱性、滲出液、扁平びらん、びらんの隆起、襞過形成、襞萎縮、血管パターンの視認性、粘膜上出血。 臨床写真。 慢性胃炎は、内科疾患の診療所で最も一般的な疾患の28つです。 地球上の住民の間でのその頻度は、75 から XNUMX% の範囲です。 慢性胃炎は、胃の消化不良の症状および上腹部の痛みによって現れることが多い。 まれに、無症候性です。 慢性胃炎の臨床像において同様に重要な場所は消化不良症候群です:吐き気、げっぷ(酸っぱい、苦い、腐った)、胸やけ、便秘または下痢、不安定な便。 孤立性胃腸炎では、塩酸とペプシンの過剰分泌から生じる胸やけと便秘の訴えが最も重要になります。 40. 慢性胃炎の診断と治療 診断。 慢性胃炎は長い間流れ、時間の経過とともに症状が増加します。 増悪は、栄養違反によって引き起こされます。 慢性胃炎の身体像はかなり貧弱です。 病気の悪化中の患者の80〜90%では、客観的な研究により、上腹部の局所的な痛みのみが特定されます。 慢性胃炎が十二指腸炎、胆嚢炎または膵炎と組み合わされると、胃炎には典型的ではないが、別の臓器の病理に特徴的な痛みの局在を判断できます。 X線検査は、慢性胃炎の診断を確認するよりも、胃の他の病気(潰瘍、癌)を除外する可能性が高く、メネトリエ病の診断に役立ちます。 病気の臨床症状の不足、および臨床検査の非特異性のために、慢性胃炎の診断は内視鏡的および形態学的研究の結果に基づいています。 内視鏡検査は、浮腫、紅斑、粘膜の脆弱性、滲出液、平坦なびらん、隆起したびらん、ひだの過形成または萎縮、血管パターンの可視性、粘膜下出血など、さまざまな重症度の胃粘膜の変化を明らかにします。 胃炎に特徴的な臨床症状は、消化器系の他の疾患でも観察されるため、診断の過程で、腹腔の超音波検査、消化器の徹底的な内視鏡検査および形態学的検査が必要です。 処理。 胃炎の患者は、定期的なバランスの取れた栄養、仕事と休息体制の正常化、家庭と職場でのストレスの多い状況の平準化など、一般的な医療措置が必要です。 Медикаментозная терапия показана только при наличии клинических проявлений хронического гастрита. Больные с гастритом, ассоциированным с НР, лечатся по программе язвенной болезни (см. следующую лекцию). Лица с аутоиммунным гастритом нуждаются в назначении витамина В12 (по 500 мкг 1 раз в день подкожно в течение 30 дней с последующим повторением курсов лечения), фолиевой кислоты (по 5 мг в сутки), аскорбиновой кислоты (до 1 г в сутки). 必要に応じて、補充療法は酵素製剤(メジムフォルテ、フェスタル、エンジスタル、クレオン、パンシトレート、アシジンペプシン)で行われます。 疼痛症候群は通常、中程度の治療用量の制酸剤(マーロックス、アルマゲル、胃)またはH-ヒスタミン受容体遮断薬(ラニチジン、ファモチジン)の指定によって停止されます。 特殊な形態の胃炎では、基礎疾患の治療が必要です。 予測と予防。 生命と仕事の予後は良好です。 胃炎の予防は、合理的な栄養、仕事と休息の体制の順守、NSAIDの摂取の制限に還元されます。 41. 胃潰瘍の病因 消化性潰瘍(消化性潰瘍)は慢性の再発性疾患であり、臨床的には胃十二指腸領域の機能的病理によって、そして形態学的には - その粘膜および粘膜下層の完全性の侵害によって現れるため、潰瘍は常に傷。 病因。 消化性潰瘍の主な病因は、胃の上皮の表面での HP の微生物の増殖です。 病気の病因における細菌攻撃の重要性は、1983 年に J. Warren と B. Marshall が胃の洞の上皮の表面に多数の S-らせん菌を発見したことを報告して以来研究されてきました。 ヘリコバクテリアは、(血流からの)尿素をアンモニアと二酸化炭素に変換するウレアーゼ酵素の産生により、酸性環境に存在することができます。 酵素加水分解の生成物は塩酸を中和し、各細菌細胞の周囲の環境の pH を変化させる条件を作り出し、微生物の生命活動にとって好ましい条件を提供します。 消化性潰瘍の発症において同様に重要なのは、精神神経への影響、遺伝的素因、感染因子、消化不良、特定の薬の摂取、および悪い習慣です。 研究者の間で人気があるのは遺伝的要因です:主な神経プロセスの慣性、血液のグループ固有の特性、免疫学的および生化学的特徴、遺伝的負担症候群。 消化性潰瘍の発生では、消化管の違反が本質的に重要視されていました。 しかし、過去 XNUMX 年間に実施された臨床研究および実験研究では、ほとんどの場合、胃十二指腸粘膜に対する食品の有害な影響は明らかにされていません。 さまざまな食習慣を持つ人々の重要な偶発集団における消化性潰瘍疾患の有病率も、栄養要因の主要な重要性を証明しています。 消化性潰瘍の発生には、栄養のリズムと規則性の乱れ、食事間の長い休憩、早すぎる食事が不可欠です。 研究者は、潰瘍形成におけるアルコールの役割について、比較的相反する見解を表明しています。 アルコールは、胃粘膜に萎縮性変化を引き起こすことが知られています。 これらの観察は、潰瘍形成の一般的な概念と矛盾しています。 潰瘍形成における薬効の役割は、活発に研究されています。 文献に発表された研究結果と私たち自身のデータは、非ステロイド性抗炎症薬とグルココルチコイド ホルモンが最も顕著な潰瘍形成特性を持っていることを示しています。 42. 胃潰瘍の診断 診断。 消化性潰瘍の合併症のない経過では、一般的な血液検査に変化はなく、ESRがいくらか低下し、わずかな赤血球増加が起こる可能性があります。 合併症の追加により、貧血は血液検査、白血球増加症に現れます - 腹膜が病理学的過程に関与している場合。 尿の一般的な分析に変更はありません。 胃の病理学における伝統的な研究方法は、胃内容物の酸性度の測定です。 さまざまな指標が考えられます。上昇したものと正常なもの、場合によっては減少したものもあります。 十二指腸潰瘍は、胃液の酸性度が高い状態で発生します。 X線検査では、消化性潰瘍は「ニッチ」、つまりバリウム懸濁液の貯蔵所です。 生検を伴う胃十二指腸鏡検査は、消化性潰瘍を診断するための最も信頼できる方法です。 これにより、潰瘍の縁、潰瘍周囲の粘膜の変化の性質を評価することができ、形態学的レベルでの診断の正確性が保証されます。 内視鏡的および形態学的研究では、ほとんどの胃潰瘍が小弯および前庭部の領域に位置し、それほど頻繁ではありません - 大弯および幽門管の領域に位置することがわかりました。 十二指腸潰瘍の 90% は球部に位置しています。 潰瘍の底部と縁から得られた生検標本の形態学的研究は、腐敗した白血球、赤血球、およびその下にあるコラーゲン線維を伴う剥離した上皮細胞の混合物を伴う粘液の蓄積の形で細胞の破片を明らかにします。 43. 胃潰瘍の治療 処理。 消化性潰瘍の合理的な治療には、レジメン、適切な栄養、薬物治療、精神療法、理学療法およびスパ療法が含まれます。 消化性潰瘍の悪化期間中は、栄養の断片化を厳密に観察する必要があります(特定の時間に少量の食物を摂取して、4日6〜120回)。 食品は緩衝特性が良好で、十分な量のタンパク質 (140 ~ XNUMX g) を含んでいる必要があります。 心理療法は、持続性疼痛症候群とその期待から生じる精神神経反応を停止または軽減するために不可欠です。 消化性潰瘍の治療に使用される薬は、次の 5 つのグループに分けられます。 1) 酸消化因子に影響を与える薬物 (制酸剤およびヒスタミン H2 ブロッカー、その他の抗分泌剤); 2)胃粘膜バリアを改善する薬; 3) 内因性プロスタグランジンの合成を増加させる薬; 4)抗菌剤および防腐剤; 5) 胃と十二指腸の運動排泄障害を正常化する薬。 制酸剤: 1)可溶性(吸収性) - 重炭酸ソーダ、炭酸カルシウム(チョーク)および酸化マグネシウム(焼いたマグネシア); 2)不溶性(非吸収性):三ケイ酸マグネシウムと水酸化アルミニウム。 併用療法のいくつかのスキーム(XNUMX、XNUMX、XNUMX成分)。 二成分療法:アモキシシリン1000mgを2日2回、40週間。 オメプラゾール2mgを120日4回。 250成分スキームには、コロイド状ビスマス4 mgを250日4回調製することが含まれます。 テトラサイクリン 14 mg を XNUMX 日 XNUMX 回。 メトロニダゾールXNUMXmgをXNUMX日XNUMX回。 治療サイクルはXNUMX日です。 Четырехкомпонентная схема предполагает омепразол по 20 мг 2 раза в сутки с 1-го по 10-й день; денол по 120 мг 4 раза в сутки с 4-го по 10-й день; тетрациклин по 500 мг 4 раза в сутки с 4-го по 10-й день; метронидазол по 500 мг 3 раза в сутки с 4-го по 10-й день. Наиболее эффективной признана четырехкомпонентная схема терапии язвенной болезни желудка и двенадцатиперстной кишки. Через 6 недель после ее проведения заживление пептического дефекта отмечается у 93-96 % больных. 胃と十二指腸の消化性潰瘍の瘢痕化の後、XNUMX種類の治療法が伝統的に使用されています。 1. 持続的維持療法は、最大 XNUMX 年間、XNUMX 日量の半分の抗分泌薬で行われます。 2. 「オンデマンド」療法では、消化性潰瘍の症状が現れたときに、抗分泌剤の XNUMX つを XNUMX 日量の半分で XNUMX 週間使用します。 44.慢性腸炎。 病因、病因、分類 慢性腸炎は、小腸の粘膜の炎症、萎縮、硬化の発症に至る、ジストロフィーおよびジスリジェネレーションの変化を背景としたその機能(消化および吸収)の違反を特徴とする小腸の疾患です。 病因と病因。 これは、小腸の急性炎症または一次慢性プロセスの結果である可能性がある多因性疾患です。 近年、エルシニア、ヘリコバクテリア、プロテウス、緑膿菌、ロタウイルス、原生動物および蠕虫の多数の代表(ジアルジア、回虫、条虫、カイチュウ、クリプトスポリジウム)が慢性腸炎の病因として非常に重要になっています。 慢性腸炎の発生において非常に重要なのは、過食、乾燥食品の摂取、バランスの取れていない、主に炭水化物食品、香辛料の乱用などの栄養要因です。 腸炎は、電離放射線、有毒物質への曝露、および薬物によって引き起こされます。 小腸の慢性疾患の一般的な発症機序の中で、局所免疫および全身免疫の低下を背景に、腸内細菌叢に変化があります。 免疫状態の変化 - 分泌型 lgA の含有量の減少、lgE レベルの増加、リンパ球の芽球形質転換の減少、および白血球遊走の阻害 - は、日和見微生物叢の代表者による小腸のコロニー形成につながります。正常な嫌気性フローラの減少。 形態学的には、慢性腸炎は、小腸の粘膜における炎症性および再生不全の変化によって現れる。 プロセスが進行すると、その萎縮と硬化が観察されます。 分類 (ズラトキナ A. R.、フロルキス A. V.、1985)。 1.病因:腸感染症、蠕虫侵入、消化器、物理的および化学的要因、胃、膵臓、胆道の病気。 2.病気の段階:増悪。 寛解。 3. 重症度: 軽度; 適度; 重い。 4.フロー:単調。 再発; 継続的に繰り返されます。 潜在的な。 5. 形態学的変化の特徴: 萎縮のない単位。 中等度の部分的な絨毛萎縮を伴う jeunitis; 部分的な絨毛萎縮を伴う子宮炎; 完全な絨毛萎縮を伴う。 6.機能障害の性質:膜消化障害(ジサッカリダーゼ欠損症)、水の吸収不良、電解質、微量元素、ビタミン、タンパク質、脂肪、炭水化物。 7.合併症:太陽炎、非特異的メサデニ炎。 45. 慢性腸炎の臨床像と診断 臨床像。 慢性腸炎の臨床像は、局所および一般的な腸症候群で構成されています。 XNUMXつ目は、頭頂葉(膜)と虫歯の消化(吸収不良)のプロセスの違反によるものです。 患者は鼓腸、傍臍帯の痛み、キャップの形での膨満、大きなゴロゴロ、下痢、あまり頻繁ではない便秘を訴えます。 触診では、中胃とへその左右に痛みがあり(ポルゲスの陽性症状)、盲腸の領域に音がします(オブラツォフの症状)。 糞便は粘土質の外観を獲得し、ポリフェカリアが特徴的です。 一般的な腸症候群は、食物成分の吸収障害(吸収不良)に関連しており、あらゆる種類の代謝障害、恒常性の変化をもたらします。 多面的な代謝障害、主にタンパク質を特徴とし、進行性の体重減少によって現れます。 炭水化物代謝の変化はあまり目立たず、乳製品を摂取している間の膨満感、腹部のゴロゴロ音、下痢の増加によって現れます. 患者の体重減少の大部分は、タンパク質だけでなく脂質の不均衡にも起因しています。 脂質代謝の変化は、脂溶性ビタミンやミネラル(カルシウム、マグネシウム、リン)の代謝障害と密接に関係しています。 カルシウム欠乏症の特徴的な兆候は、マッスルローラーの陽性症状、痙攣、再発性の「動機のない」骨折、骨粗鬆症、骨軟化症です。 診断と鑑別診断。一般的な血液検査では、小球性および大球性貧血、ESRの増加、そして重篤な場合にはリンパ球減少および好酸球減少が明らかになります。病気が寄生虫由来の場合、血液中にリンパ球増加症や好酸球増加が観察されることがあります。 スカトロロジー検査は、脂肪酸と石鹸による腸型脂肪便、クリエーターレア、アミロレアを明らかにします。 糞便中のエンテロキナーゼとアルカリホスファターゼの含有量が増加します。 毎日の糞便の量は大幅に増加します。 生化学的血液検査では、低タンパク血症、低アルブミン血症、低グロブリン血症、低カルシウム血症、マグネシウム、リン、その他の微量元素レベルの低下、ナトリウムおよびカリウムレベルの低下という形での電解質代謝の障害が明らかになります。 軽度の慢性腸炎の形態学的画像は、絨毛の肥厚、それらの変形、ノッチの深さの減少、平滑筋の緊張の減少、上皮下浮腫、上皮表面の変性変化によって特徴付けられます、細胞の刷子縁の菲薄化、絨毛領域の杯細胞数の減少、陰窩数の増加、およびそれ自体の層の浸潤 リンパ形質細胞要素を伴う粘膜、パネート細胞の減少陰窩の底の領域。 46. 慢性腸炎の治療、予後 処理。 慢性腸炎の治療は、病因因子、発症メカニズム、および疾患の局所的および一般的な症状に影響を与える薬剤を含め、包括的でなければなりません。 基本は、腸腔内の浸透圧の上昇を減らし、分泌を減らし、腸内容物の通過を正常化するのに役立つ食事栄養です。 Лекарственная терапия должна быть этиотропной, патогенетической и симптоматической. Этиотропное лечение: при дисбиозе II-IV степени назначают препараты антибактериального действия: метронидазол (по 0,5 г 3 раза в сутки), клиндамицин (по 0,5 г 4 раза в сутки), цефалексин (по 0,5 г 2 раза в сутки), бисептол (по 0,48 г 2 раза в сутки), сульгин (по 1 г 3-4 раза в сутки), фуразолидон (0,1 г 4 раза в сутки). После применения антибактериальных препаратов назначают эубиотики - бифидумбактерин или бификол по 5 доз 3 раза в сутки за 30 мин до еды, колибактерин или лактобактерин по 3 дозы 3 раза в сутки до еды, хилак-форте по 40 капель 3 раза в день перед едой. Лечение бактерийными препаратами проводят длительно: 3 курса по 3 месяца в течение года. При стафилококковом дисбактериозе назначают антистафилококковый бактериофаг (по 20 мл 3 раза в день в течение 15-20 дней), при протейном дисбактериозе - колипротейный бактериофаг внутрь по 20 мл 3 раза в сутки, курс лечения - 2-3 недели. 消化プロセスを改善するために、酵素が推奨されます:パンクレアチン、パンジノームフォルテ、フェスタル、ダイジェスタル、パンクルメン、メジムフォルテ、トリエンザイム、その用量は個別に選択されます(1日3回3錠から4日4回2〜3錠まで) )およびXNUMX〜XNUMXか月間、食事の直前または食事中に処方されます。 必要に応じて、酵素補充療法をより長期間続けます。 水と電解質の障害を修正するには、パナンギン20〜30ml、グルコン酸カルシウム10%10〜20mlを200〜400mlの等張液またはグルコース溶液に静脈内投与し、ポリイオン溶液「Disol」、「Trisol」、「Quartasol」を使用します。示された。 電解質溶液は、酸塩基状態と血中電解質レベルの制御下で10〜20日間静脈内投与されます。 予測と予防。 ほとんどの場合、生命と作業能力の予後は良好です。 予後的に不利な兆候は、病気の継続的な再発過程、急激な有意な体重減少、貧血、内分泌障害の症候群(性欲減退、月経困難症、不妊症)です。 慢性腸炎の予防は、胃十二指腸領域の急性腸感染症および付随する疾患のタイムリーな治療、食事の観察、X線および放射線療法中の細菌製剤の予防的投与にあります。 47. クローン病の病因、病因、臨床像 クローン病は、全身症状を伴う慢性腸疾患です。 その形態学的根拠は、消化管の肉芽腫性自己免疫性炎症です。 病因と病因。 病気の病因と病因はよくわかっていません。 最も一般的なのは、病気の発症に関する感染性および免疫性の概念です。 近年、エルシニア属の微生物の病因的役割が報告されています。 しかし、これらの病原体が病原体なのか共生生物なのかを立証することは困難です。 同時に、腸内細菌叢の変化が病気の病因に重要な役割を果たしています。 通常、病原性の兆候を伴う腸内細菌の同時増加を伴うビフィダム型細菌の減少。 自己免疫メカニズムは、病気の発症に役割を果たします。 クローン病では、自己抗体 (lgC、lgM) が腸組織に対して現れます。 分類。 分類 (F. I. コマロフ、A. I. カザノフ、1992 年)。 1.コース:急性; 慢性。 2. プロセスの特徴: 小腸内の病変。 回盲部内の病変; 結腸内の病変。 3. Осложнения: сужение кишки; токсическая дилатация толстой кишки; свищи; амилоидоз; нефролитиаз, холелитиаз; В12-дефицитная анемия. 臨床像。 クローン病の臨床像は、腸内の病理学的過程の局在と程度、疾患の形態、および合併症の追加によって決定されるかなりの多様性によって特徴付けられます。 客観的な研究では、貧血の重症度、吸収障害およびタンパク質代謝による脚の腫れと相関する皮膚の蒼白に注意を払っています。 腹部の触診では、鼓腸とゴロゴロが認められます。 患者の身体検査中に、皮膚の蒼白、熱性下の状態、体重不足が決定され、触診により、右腸骨領域の傍臍帯の痛み、痙攣性腸ループが明らかになります。 クローン病では、アフタ性口内炎、口腔の蜂窩織炎および瘻孔、関節炎、クリニックの関節リウマチに似た、小関節の対称性病変、朝のこわばりの特徴的な症状を伴う、疾患の腸外徴候が認められます。 目の典型的な変化:虹彩毛様体炎、虹彩毛様体炎、黄斑症。 皮膚は結節性紅斑および壊疽性膿皮症を発症することがあります。 下痢は、便の頻度が 10 日 XNUMX 回以上、多量の糞便の増加によって特徴付けられます。 便の量は、プロセスの解剖学的局在化によって決まります。 すべての患者で体重減少が見られます。 48. クローン病の診断 診断と鑑別診断。 増悪時の臨床血液検査では、白血球増多、貧血、赤沈の上昇が検出されます。 尿の一般的な分析の変化は、腎臓のアミロイドーシス(タンパク尿)の追加を特徴とする深刻な形で現れます。 生化学的血液検査では、低タンパク血症、低アルブミン血症、α-グロブリンの増加、鉄分、ビタミン B12、葉酸、亜鉛、マグネシウム、カリウムの減少が明らかになります。 スカトロ検査のデータにより、病変のレベルを間接的に評価することができます。 プロセスの小腸局在化を伴うコプログラムでは、ポリフェカル、脂肪便、クリエーターが見られます。 結腸と - 粘液、白血球、赤血球の混合物。 X線診断により、腸内の病理学的プロセスの局在化と有病率を確立できます。 影響を受けた腸の領域は、変化していない腸の領域と交互になります。 変更されたループは硬くなり、画像はモザイク状になり、小さな充填欠陥があり、ポケットの形で腸壁を越えてコントラストが浸透します。 患部の腸は、偽憩室の形成とともに、細かく縁取られた特徴を獲得します。 腸壁の収縮能力が低下するか完全に失われると、バリウムの排出が遅くなります。 腸管腔の不均一な狭小化が観察され、その結果、非常に狭くなり、レースの形になります。 狭窄域の上では、腸が拡張します。 内視鏡診断は、診断の検証において決定的に重要です。 クローン病の場合、最も特徴的なのは、胃の前庭部と十二指腸の最初の部分の変化です。 内視鏡的に、腫瘍の狭窄に似た前庭部の円形の狭窄を検出することが可能です。 クローン病の初期は、内視鏡データが乏しいという特徴があります。白っぽい肉芽に囲まれた、アフタ型のびらんが見える鈍い粘膜です。 血管パターンがないか、滑らかになっています。 腸の内腔とその壁には、化膿性粘液が認められます。 臨床的寛解では、記載された変化が完全に消失することがあります。 病気が進行するにつれて、粘膜は不均一に厚くなり、色が白っぽくなり、大きな表面的または深い亀裂が認められます。 腸管腔が狭くなり、大腸内視鏡を進めるのが困難になります。 結腸内視鏡検査では、結腸の任意の部分および回腸末端の粘膜の標的生検を行うことができます。 クローン病では、病理学的プロセスは粘膜下層で始まるため、生検は粘膜下層の一部が生検材料に入るように実行する必要があります。 上記に関連して、症例の 54% で、疾患の形態学的基質が検出されません。 49.クローン病の治療 処理。 タンパク質、ビタミン、微量元素の含有量が多い機械的および化学的に控えめな食事が処方されますが、牛乳が不耐性の場合は例外であり、粗い植物繊維の制限があります。 液体経腸加水分解物の使用が示されています。 サラゾ製剤とコルチコステロイドは、病原性薬物療法の基礎を形成します。 薬物の3日量は6〜XNUMX gで、大腸の病理学的プロセスの局在化により、スルファサラジンの活性はプレドニゾロンの活性を上回ります。 スルファサラジンの使用の効果がない場合、主に小腸の病変と免疫炎症の顕著な徴候がある場合、および疾患の全身症状がある場合は、コルチコステロイドの使用が示されます。 それらの使用の効果は、治療開始から最初の8週間で注目されます。 プレドニゾロンは、次のスキームに従って処方されます。増悪の高さで、60日あたり6 mg、その後、用量は徐々に減少し、10〜5週目までに、10日あたり52〜6 mgの維持用量に調整されます。 臨床的寛解に達すると、薬物は徐々に中止されます。 寛解が得られない場合、プレドニゾロンによる治療は外来で 0,05 週まで続けられます。 病気の重度の経過では、トルピッドカレント直腸膣、皮膚 - 腸、腸 - 腸瘻の形の合併症の場合、経口で2-メルカプトプリンを3 gで10日3〜6回予約することが75日間示されます臨床的寛解に達するまで3日間の間隔でコース。 その後、年間を通じて維持量の薬を服用するように切り替えます。 この場合の4-メルカプトプリンの投与量はXNUMX日あたりXNUMXmgです。 免疫抑制剤による治療の効果は、XNUMX〜XNUMXか月後までに決定できます。 メトロニダゾールはクローン病の治療に広く使用されており、その主な適応症は肛門周囲瘻孔や亀裂、サラザール薬やグルココルチコイドの効果の欠如、直腸切除後の病気の再発などです。この薬は500日あたり1000〜4 mgの用量で処方されます。継続コースの期間は XNUMX 週間を超えてはなりません。 クローン病の対症療法は、下痢止め薬(イモジウム、ロペラミド)の短期コース(2~3日)の処方に減ります。用量は臨床効果に応じて個別に選択されます。下痢止め薬は長期間(5 日以上)処方しないでください。クローン病には吸収不良症候群が存在するため、胆汁酸を含まない酵素製剤(パンクレアチン、メジムフォルテ、ソリシム、ソミラーゼ)が毎食2~6錠ずつ使用されます。適応症によると、貧血と低アルブミン血症は、鉄サプリメント(非経口)を処方し、アルベシン、タンパク質加水分解剤、アミノペプチド、アミノクロビンを投与することによって矯正されます。マルチビタミンは錠剤で処方され、必需品はカプセルで処方されます。腸内毒素症の治療は一般的な規則に従って行われます。 50. 非特異性潰瘍性大腸炎の分類 非特異的潰瘍性大腸炎は、潰瘍性破壊的変化を伴う結腸の粘膜に影響を与える炎症性疾患であり、慢性的な再発の経過をたどり、生命を脅かす合併症の発症を伴うことがよくあります。 分類 (Yu. V. Baltaitis et al., 1986)。 臨床的特徴。 1.臨床形態: 1)急性; 2) 慢性。 2.現在: 1) 急速に進行している。 2) 継続的に再発する。 3)再発; 4) 潜在的。 3.活動度: 1) 悪化; 2) 衰弱増悪; 3) 寛解。 4.重大度: 1) 光; 2) 中等度; 3)重い。 解剖学的特徴。 1.巨視的特徴: 1) 直腸炎: 2) 直腸S状結腸炎; 3) 小計病変; 4) 全敗。 2.微視的特性: 1)破壊的炎症過程の優勢; 2)修復の要素による炎症過程の減少; 3) 炎症過程の結果。 1.ローカル: 1) 腸の出血; 2) 結腸の穿孔; 3) 結腸の狭窄; 4) 仮性ポリポーシス; 5) 腸の二次感染; 6)粘膜の消失; 7) 結腸の毒性拡張; 8)悪性腫瘍。 2.一般: 1) 機能性皮質機能低下症; 2) 敗血症; 3) 全身症状 - 関節炎、仙腸炎、皮膚病変、虹彩炎、アミロイドーシス、静脈炎、硬化性胆管炎、肝ジストロフィー。 51.潰瘍性大腸炎の臨床像 臨床写真。 潰瘍性大腸炎の診療所は多様であり、経過の重症度とプロセスの重症度に依存します。 より頻繁に慢性と見なされる炎症過程の経過は、場合によっては急性の特徴を帯びます。 結腸病変の程度も異なる場合があります。 非特異性潰瘍性大腸炎では、排便時の緋色の血液の放出、腸機能障害、腹痛の 3 つの主要な症状が特徴的です。 腸の機能不全は、粘膜への広範な損傷と水と塩の吸収の減少の結果である、不安定な便が繰り返されるという苦情の形で現れます。 ほとんどの場合、下痢は重度の潰瘍性大腸炎で発生します。 ただし、下痢はプロセスの重症度の信頼できる指標ではありません。 便中の赤血球の存在と組み合わせた下痢の重症度が重要です。 かなりの数の潰瘍性大腸炎患者では、形成された糞便の表面に定期的に血液と粘液が見られ、これはしばしば痔の症状と誤って見なされます。 非特異性潰瘍性大腸炎の軽度の経過は、患者の満足のいく状態によって特徴付けられます。 腹部の痛みは中等度で短期間です。 椅子は2日に3〜2回装飾され、スピードアップされます。 便の中に血と粘液が混じっています。 このプロセスは、直腸および S 状結腸内に局在しています。 臨床経過は再発性です。 サラゾ製剤による治療効果は満足のいくものです。 再発は年に2回以下です。 寛解期間は長くなる可能性があります (3 ~ XNUMX 年以上)。 患者が下痢をしている場合、病気の中等度の経過が診断されます。 椅子は頻繁に(6日8〜38回まで)、各部分に血液と粘液の混合物が見られます。 腹部のけいれんの痛みはより激しいです。 体温がXNUMX℃まで上昇する間欠熱があり、全身の脱力感が強い。 病気の腸外症状(関節炎、ブドウ膜炎、結節性紅斑)もあるかもしれません。 コースは継続的に繰り返され、サラゾ製剤の効果は不安定であり、ホルモンは悪化中に処方されます。 この病気の重症型は、急性発症を特徴としています。 病理学的過程が腸壁の奥深くまで広がると、大腸の全病変が急速に進行する。 患者の状態は急激に悪化します。 診療所の特徴は、突然の発症、高熱、24 日に XNUMX 回にも及ぶ大量の下痢、大量の腸出血、脱水症状の急速な増加です。 頻脈が現れ、血圧が低下し、非特異的な潰瘍性大腸炎の腸外症状が増加します。 保存的治療は必ずしも効果的ではなく、緊急手術が必要になることがよくあります。 52. 非特異性潰瘍性大腸炎の診断 診断と鑑別診断。 軽度の疾患の臨床血液検査では、軽度の好中球性白血球増加、ESRの増加、および赤血球数に変化はありません。 コースの重症度が増し、増悪の期間が長くなるにつれて、混合起源の貧血(B12欠乏症と鉄欠乏症)が発生し、ESRが増加します。 中程度および重度の形態の血液の生化学的分析では、異常タンパク質血症、低アルブミン血症、高ガンマグロブリン血症、電解質の不均衡、および酸塩基状態が注目されます。 尿の一般的な分析では、アミロイドーシスを背景にネフローゼ症候群の形で合併症が発生した場合にのみ変化が現れ、尿検査の特徴的な変化が認められた場合-タンパク尿、「死んだ」尿沈渣、血液の増加そしてクレアチニン、尿素のレベル。 非特異的潰瘍性大腸炎では結腸粘膜が主に影響を受けるため、診断における主な役割は、標的生検を伴う内視鏡検査によって得られます。 直腸は常に病理学的プロセスに関与しています。つまり、S状結腸鏡検査中の肛門括約筋のすぐ後ろの内視鏡検査中にびらん性および潰瘍性の変化が検出されます。 潰瘍性大腸炎では、重度のけいれんのために、直腸 S 状結腸の屈曲を常に克服できるとは限りません。 直腸鏡のチューブを保持しようとすると、激しい痛みが伴います。 この場合、直腸鏡は 12 ~ 15 cm の深さまで挿入する必要があります。 内視鏡画像は、疾患の形態によって異なります。 軽度の形態で、浮腫性の鈍い粘膜、腸壁の粘液の厚い白っぽいオーバーレイ、およびわずかな接触出血が見られます。 粘膜下層の血管パターンは視覚的に決定されません。 病気の中等度の経過では、粘膜の充血および浮腫、重度の接触出血、出血、びらんおよび不規則な形の潰瘍、腸の壁上の粘液の厚いオーバーレイが明らかになります。 病気の重篤な経過では、結腸の粘膜がかなりの範囲で破壊されます。 粒状の出血性の内面、線維性沈着物を伴う広範囲の潰瘍、さまざまなサイズと形状の偽ポリープ、腸管腔内の膿と血液が見られます。 大腸内視鏡検査およびS状結腸鏡検査の禁忌は、疾患の急性期における重度の潰瘍性大腸炎です。 腸感染症の流行が存在する場合、診断は簡単に確立されます。 しかし、急性腸感染症の散発的な病的状態の場合でさえ、潰瘍性大腸炎は再発する経過をたどる一方で、大腸炎症候群は再発することなく流れます。 急性腸管感染症を特定するための最も正確な方法には、細菌学的および血清学的が含まれます。 53. 非特異性潰瘍性大腸炎の治療 処理。 非特異的潰瘍性大腸炎の単一の病因の欠如と病因の複雑さは、この病気を治療することを困難にします。 抗炎症薬および抗菌薬が使用されています:サラゾピリダジン、スルファサラジン、サラゾジメトキシン、サロフォーク。 摂取されたスルファサラジンは、腸内細菌叢の関与により、5-アミノサリチル酸とスルファピリジンに分解されます。 吸収されないスルファピリジンは、腸内のクロストリジウムやバクテリオイドを含む嫌気性微生物叢の成長を阻害します。 そして、5-アミノサリチル酸のおかげで、この薬は腸内細菌叢の変化を引き起こすだけでなく、免疫応答を調節し、炎症過程のメディエーターをブロックします。 薬は、活動性炎症の全期間、2日あたり6〜1 gの用量で処方されます。 大腸炎症候群が治まると、スルファサラジンの投与量は徐々に減り、維持量になります(1,5日平均XNUMX〜XNUMX錠)。 軽度および中等度の病気の経過を伴う人の重度の下痢症候群では、サンドスタチンの任命が示されます。これは、胃腸ホルモンおよび生体アミン(血管作動性腸ペプチド、ガストリン、セロトニン)の合成を阻害します。潰瘍性大腸炎とクローン病。 また、薬は分泌を減らし、腸での吸収を改善し、内臓の血流を阻害し、運動性を低下させます。 サンドスタチンを使用すると(7日以内に0,1mgの用量で2回、皮下)、下痢が減少し、テネスムスが実質的に消失し、糞便による血液排泄が減少します。 重度の非特異性潰瘍性大腸炎では、非経口栄養を背景に治療が行われます。 これらの製剤のタンパク質含有量は、体重 1,5 kg あたり約 2,0 ~ 12 g である必要があります。 非経口投与されるコルチコステロイドは、重症型の疾患の病原性治療です。初日は、プレドニゾンが90時間間隔で静脈内投与され(120〜5 mg以上)、次の40日間は筋肉内に投与されます。徐々に投与量を減らします。 プラスの効果で、彼らは経口薬に切り替えます(XNUMX日あたりプレドニゾロンXNUMX mg). 非特異的な潰瘍性潰瘍の中程度の形態では、繊維、乳製品、および高タンパク質含有量の制限を伴う厳格な食事が必要です。 プレドニゾロンは、20 日あたり 40 ~ 1 mg の初期用量で経口投与されます。 治療は、スルファサラジンとその類似体で補うことができます。これらは、経口で摂取するか、マイクロクリスターや坐剤で直腸に投与します。 スルファサラジンの初回投与量は4日6gで、その後XNUMX〜XNUMXgに増量されます。 治療の補助的な方法として、抗炎症および止血効果のあるハーブの煎じ薬(バーネットの根、イラクサの葉、地衣類、灰色ハンノキの円錐形、甘草の根)を使用できます。寛解。 54. 急性糸球体腎炎の臨床像 急性糸球体腎炎(AGN)は、糸球体に限局する感染性アレルギー性の急性びまん性腎疾患です。 AGNは、独立した疾患(原発性)または別の疾患の一部として続発性である可能性があり、後者の臨床像と診断を複雑にします。 AGNは通常、若年および中年の男性に影響を及ぼします。 臨床写真。 この疾患の臨床像は、次の症候群で構成されています。 尿路症候群。 1.糸球体の毛細血管壁の空間をタンパク質分子が通過することによるタンパク尿症で、免疫複合体が糸球体に沈着する際に形成されます。 タンパク尿は本質的に選択的であり、主にアルブミンが糸球体の「フィルター」を通過します。 2.毛細血管メサンギウムおよび間質組織の病理学的過程への関与による血尿。 赤血球は基底膜の最小の切れ目を貫通し、その形状を変化させます。 3.Cylindruria-尿細管の円柱状細胞の尿中排泄。 腎上皮の崩壊した細胞の尿細管におけるジストロフィー過程の間に、密な顆粒状の塊からなる顆粒状の円柱が形成される。 ワックス状のシリンダーは、鋭い輪郭と均質な構造を持っています。 ヒアリンキャストはタンパク質性の形成物です。 高血圧症候群は、次の理由で観察されます。 1) ナトリウムと水分の保持; 2) レニン-アンギオテンシン-アルドステロンおよび交感神経副腎系の活性化; 3) 腎臓の抑制系の機能の低下。 浮腫症候群は、次の要因に関連しています。 1) それらの敗北による糸球体濾過の減少; 2) ナトリウムのろ過電荷の減少とその再吸収の増加; 3)体内のナトリウム貯留による水分貯留。 4)BCCの増加。 5)二次性高アルドステロン症; 6) ADH の分泌が増加し、それに対する遠位ネフロンの感受性が増加し、体液貯留につながる。 7)毛細血管壁の透過性の増加および組織への血漿の放出。 8)大量のタンパク尿を伴う血漿膠質浸透圧の低下。 55. 急性糸球体腎炎の診断 診断。 100%のケースで、尿検査はさまざまな重症度のタンパク尿、円柱尿症、そして診断にとって最も重要なこととして、さまざまな重症度の血尿(微小血尿(視野あたり最大10個の赤血球)から巨視的血尿(非常にまれですが))と診断されます。 ただし、AGNが疑われる場合は、尿の一部から赤血球が検出されない場合があるため、一連の反復尿検査またはネチポレンコ検査(1μl中の形成された要素の数の決定)を行う必要があります. 血液検査では、急性期の指標(フィブリノーゲンとα2-グロブリン、C反応性タンパク質の含有量の増加、ESRの加速)が明らかになり、白血球の数はほとんど変化せず、中等度の貧血です。 AGNの複雑でない経過では、血中の窒素物質(クレアチニン、インディカン、尿素)の含有量は変化しません。 病気の初期段階では、Reberg テストの変化が観察されます - 糸球体濾過の減少と尿細管再吸収の増加で、回復するにつれて正常化します。 重度の動脈性高血圧症の患者の X 線検査では、左心室に中等度の増加が見られる場合があり、患者の回復と同じ大きさになります。 AGNには3つの臨床的変異があります。 1.単症候性の異型:軽度の愁訴、浮腫および動脈性高血圧の欠如、尿症候群のみがあります。 病気の経過の最も一般的な変種(症例の86%)。 2.ネフローゼ変異体:浮腫、乏尿が顕著であり、血圧を比較的低い数値まで上昇させることができ、患者の8%で検出されます。 3. 拡張バージョン: 動脈高血圧症、高い数値 (180/100 mm Hg) に達する、中程度に顕著な浮腫、循環不全が 6% の症例で発生します。 56.急性糸球体腎炎の治療 処理。 AGN の治療は複雑で、次の活動が含まれます。 1.モード。 AGNが疑われる場合、または診断が確定した直後に、患者は直ちに入院する必要があります。 浮腫がなくなり血圧が正常になるまで、約2〜4週間は厳密な安静を観察する必要があります。 ベッドにとどまると、体が均一に温まり、血管痙攣が減少し(したがって、血圧が低下し)、糸球体濾過と利尿が増加します。 退院後、発症日から最長4ヶ月間在宅治療が適応となり、AGNの慢性期への移行を予防するのに最適です。 2.ダイエット。 臨床症状の重症度に応じて、水分と塩化ナトリウムを制限することが非常に重要です。 拡張されたネフローゼ型の場合、利尿に等しい量の水分摂取で1〜2日間完全に断食することをお勧めします。 2〜3日目には、カリウム塩が豊富な食品(お粥、じゃがいも)の摂取量が表示されます。 300日あたりに飲まれる水の総量は、前日に割り当てられた尿の量に500〜3mlを加えたものに等しくなければなりません。 4〜60日後、患者はタンパク質制限のある食事療法(3日あたり最大5g)に移され、塩の総量はXNUMX〜XNUMXg/日以下です。 このような食事療法は、腎外症状がすべて消え、尿沈渣が急激に改善するまで推奨されます。 3.薬物療法には、まず抗菌療法が含まれますが、AGNの感染性が確実に確立されている場合にのみ実行する必要があります(病原体が分離され、発症から3週間以内に経過した場合)。疾患)。 通常、従来の投与量で処方されたペニシリンまたはその半合成類似体。 慢性感染症(扁桃炎、副鼻腔炎など)の明らかな病巣の存在も、抗生物質療法の直接的な兆候です。 AGNの治療における利尿薬は、体液貯留、血圧の上昇、および心不全の出現によってのみ示されます。 浮腫と高血圧がなくなるまで使用される最も効果的なフロセミド(40-80mg)。 これらの薬の長期処方の必要はありません、3-4用量で十分です。 浮腫はないが、高血圧が持続する場合、またはサル尿剤の降圧効果が不十分な場合、降圧薬(クロフェリン、ドペジット)は、動脈性高血圧の持続性に応じた投与期間で処方されます。 タンパク尿が長引くと、インドメタシンまたはボルタレンが75日あたり150〜XNUMX mgで処方されます(高血圧および乏尿がない場合)。 予後は良好ですが、長期の形態では、プロセスが慢性化する可能性があります。 AGNの予防は、局所感染の効果的な治療、合理的な硬化に帰着します。 ワクチン接種後の病気の発症をタイムリーに検出するために、すべての患者でARVIを転送するには、尿を検査する必要があります。
タッチエミュレーション用人工皮革
15.04.2024 Petgugu グローバル猫砂
15.04.2024 思いやりのある男性の魅力
14.04.2024
▪ 3mAhのバッテリーを搭載したV-Phone X4500オフロードスマートフォン ▪ 郷愁は精神に良い
▪ サイトのセクション インジケーター、センサー、検出器。 記事の選択 ▪ 記事 入学を拒否された作曲家の名前を冠した音楽院はどこですか? 詳細な回答 ▪ 記事 CAN ネットワークのビット同期の計算。 無線エレクトロニクスと電気工学の百科事典 ▪ 記事 XNUMX素子ループアンテナ。 無線エレクトロニクスと電気工学の百科事典
ホームページ | 図書館 | 物品 | サイトマップ | サイトレビュー www.diagram.com.ua |






 Arabic
Arabic Bengali
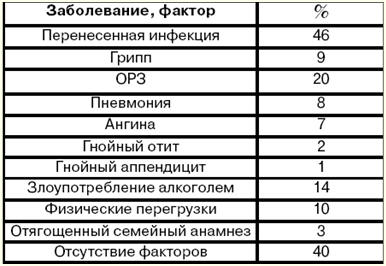
Bengali Chinese
Chinese English
English French
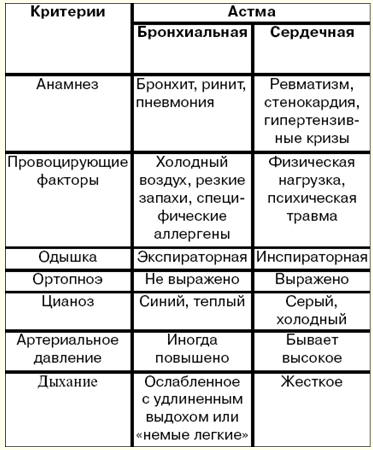
French German
German Hebrew
Hebrew Hindi
Hindi Italian
Italian Japanese
Japanese Korean
Korean Malay
Malay Polish
Polish Portuguese
Portuguese Spanish
Spanish Turkish
Turkish Ukrainian
Ukrainian Vietnamese
Vietnamese






 他の記事も見る セクション
他の記事も見る セクション 