
|
|
内部疾患。 チートシート: 簡単に言うと、最も重要なこと
目次
1.内科疾患、歴史および目的の主題 内科疾患は、内臓疾患の病因、病因、記号論、治療、予後、および予防を研究する臨床医学の分野です。 内科は実用医学の最も重要な分野であり、人間の病気の大部分をカバーしています。 「内科」という用語はXNUMX世紀に実用化されました。 そして、より一般的な用語「治療」に取って代わった。 臨床医の観点からは、どのような病気も体の正常な機能の変化であり、特定のシステムの機能的活動の侵害、体の適応能力、代償能力、および予備能力の制限を特徴としています。働く能力の低下。 疾患はダイナミックなプロセスであり、ダイナミズムは損傷と修復反応の共存によって決定されます。 これらの反応の比率は、疾患の回復または進行の方向を反映しています。 この方向性を解明することで、病気の転帰を評価し、患者の運命を予測することが可能になります。 病気の診断(ギリシャ語から。診断 - 「認識」) - 病理学的プロセスの本質の簡単な定義、その発生の原因、身体の変化の発生につながった主なメカニズム、およびこれらの変更の特徴。 医師が行う各診断は鑑別診断であり、個々の症状を比較検討し、評価して区別します。 開発の初期段階では、医学は科学ではなく、観察のみに基づく純粋な経験的知識でした。 古代ギリシャ医学の代表であるヒポクラテスは、初めて患者を診察する際に、触診、聴診を使用し、病気の多くの症状と症候群の説明をまとめました。 脈拍の教義は、アレクサンドリア学派のヘロフィロスの代表者によって作成され、胸膜炎、胃潰瘍、髄膜炎のいくつかの兆候の説明は、タジクの科学者アブアリイブンシーナ(アビセンナ)によって提示されました。 XVIII-XIX世紀に。 内科の問題は、Auenbrugger、Laennek、G. I. Sokolsky、M. Ya. Mudrov、G. A. Zakharyin によって詳細に作成されました。 内科の科学的臨床学校は、S. P. ボトキンによって作成され、その後、I. M. Sechenov、V. P. Obraztsov、N. D. Strazhesko、B. E. Votchal、A. M. Myasnikov、N S. Molchanov、E. M. Tareev、V. Kh. Vasilenko などの多くの優秀な臨床医によって開発されました。 . 内科の開発の現在の段階では、国内の科学者 E. I. Chazov、P. E. Lukomsky、F. I. Komarov、G. I. Dorofeev、A. G. Chuchalin、A. I. Vorobyov などによって多大な貢献がなされました。 病気の最終診断には、病因(病因診断)、その病因(病因診断)、形態学的変化(形態学的診断)、および影響を受けた臓器またはシステムの機能状態(機能診断)に関する情報が含まれる必要があります。 最終的な診断式は、すべてのタイプの診断を蓄積し、基礎疾患、合併症、および付随する疾患を強調することにより、病理学的プロセスに対する医師の見解を反映しています。 将来的には、医師は病理学的プロセスの進行方向、考えられる結果、および病気の結果を決定します。 これらすべての変化の評価は、患者の観察、特別な追加研究の使用、使用された治療の結果として行われます。 2.神経循環性無力症(病因、病因、分類、クリニック) 神経循環器無力症は、適応の失敗または心血管系の神経内分泌調節の違反に基づく機能性疾患です。 病因。 開発の理由には、外部要因と内部要因があります。 外的要因:精神的感情的、身体的過度の緊張、仕事と休息の体制の違反。 内部要因:血管緊張の調節の神経系および体液系の先天的または後天的な劣等性、身体の保護および適応メカニズムの特徴(より高い神経活動、内分泌系の状態など)。 病因。 病気の形成は、神経ホルモン系の遺伝的または後天的な劣等性の背景に対して発生します。 内臓が選択的に感情的な覚醒に関与している間、神経症と内臓障害の形成があります。 交感神経副腎系の活動が増加し、コリン作動系の活動が相対的に減少すると、高血圧型および心臓型のNCAが形成されます。 コリン作動系の活動が増加し、交感神経副腎系が相対的に機能不全になると、低血圧型のNCAが形成されます。 分類。 診療所では、Z. N. Savitsky (1956) および V. P. Nikitin (1957) による NCA の最も一般的な分類は、心臓病、高血圧症、低血圧症、混合型です。 診療所。 主な症候群: 神経症、心臓 (algic または不整脈の変形)、hypertonic、hypotonic、呼吸障害症候群、hyperkinetic、無力症、血管。 それは、病気のさまざまな主観的兆候が多数存在することを特徴としています。 心臓の頂点の領域に局在する心臓の領域に痛みの訴えがあり、鈍い、うずく、刺すような特徴があります。 重さや圧迫感を感じることがあります。 痛みはしばしば興奮と感情的ストレスに関連しており、短期的または長期的です。 それらは左腕と左肩の肩甲骨に放射する可能性があり、ニトログリセリンによって除去されることはありません。 呼吸困難を特徴付ける愁訴には、定期的な深呼吸、頻繁な浅い呼吸が含まれ、過換気状態 (めまい、失神) につながります。 熱感、頭のほてり、短期間の失神状態があるかもしれません。 先端チアノーゼ、発汗、顕著な赤または白のダーモグラフィー、皮膚の血管運動の「ゲーム」。 末梢循環障害(レイノー症候群など)、体温の非対称性、脈拍の不安定性、血圧、頻脈の傾向、呼吸中枢の機能不全による呼吸性不整脈、期外収縮、群期期外収縮、発作性頻脈の発作の兆候がある場合があります。 . 一般的な脱力感、疲労、過敏症、頭痛、不安定な睡眠、急激な気分変動の傾向があります。 注意散漫、記憶喪失、めまい、恐怖感が見られます。 心臓の境界は変化せず、トーンは明確で、血流の加速と毛細血管筋のトーンの変化に関連する機能的な収縮期雑音が頂点で聞こえます。 ノイズの性質は、身体の位置の変化によって変化し、身体活動によって減少または消失します。 3.神経循環性無力症(主な種類、診断、合併症、治療) NCAのタイプは、交感神経副腎およびコリン作動系の機能不全の性質および重症度、ならびに副腎およびコリン作動プロセス間の関係に応じて形成されます。 血圧の変化のダイナミクスは、NCAの種類によって異なります。 心臓のタイプによるNCAの特徴は次のとおりです。持続性洞(時には発作性)頻脈、期外収縮、分時血液量の増加。 重度の頻脈と脈圧の低下は、機能テスト(起立性および身体活動を伴う)中に認められます。 高血圧型のNCAは、収縮期高血圧の傾向を伴う血圧の不安定性、脳卒中および微小血液量の増加、平均血行力学的圧力の増加を伴う起立性試験の良好な忍容性によって特徴付けられます。 低血圧型のNCAは、失神または虚脱状態、低血圧傾向を伴う血圧の不安定さ、こもった心音、心拍出量の増加、平均血行力学的圧力の低下を伴う起立試験の耐容性の低下、頻脈、血圧の上昇を特徴とします。身体活動中の微小血液量(終了直後に血圧が急激に低下する可能性があります)。 動脈性低血圧は圧力数値と見なされます:25歳で - 100/60 mm Hg。 美術。 以下、30歳以上 - 105/65 mm Hg未満。 美術。 診断研究。 診断に重要なのは、血中および尿中のカテコールアミンのレベル、17-ヒドロキシコルチコステロイド (量の増加)、エストロゲンのレベル (量の減少)、および甲状腺機能の研究です。 中枢血行動態の指標: 心臓のタイプでは、心拍出量の増加と末梢比抵抗の減少があり、平均血行動態圧力は変化しません。 血圧指標は、残圧および基礎圧の決定とともに検査されます。 平均血行動態圧力が調査されます - それはタキオシログラフ法によって測定されます。 機能的ストレス テストが使用されます: マスターズ テスト、ステップ テスト、心臓 NCA の自転車エルゴメトリー、投与身体活動テスト、過換気テスト、息止めテスト。 ECG に陰性の T 波がある場合は、ストレス薬理学的検査、つまりインデラル、塩化カリウム、アトロピン、アドレナリンを用いた検査が行われます。 ECG により、洞性頻脈、徐脈および不整脈、房室伝導障害、等電位線より下の RS-T セグメントの変位、平坦化および陰性 T 波の出現、心室期外収縮が明らかになる場合があります。 合併症。 不整脈、急性血管不全(失神、虚脱)、自律神経失調症、血管性浮腫。 処理。病因の除去、慢性感染の隠れた病巣のリハビリテーション。適応症に応じた鎮静剤、催眠剤は重度の睡眠障害にのみ使用されます。精神安定剤は少量、短期間で使用されます。 β遮断薬は、頻脈を伴う高血圧型のNCAに使用されます。 天気。 予後は良好で、パフォーマンスは回復します。 4. 高血圧症 (病因、病因、分類、クリニック) 慢性的に発生する疾患であり、その主な症状は動脈性高血圧の症候群であり、血圧の上昇が既知の原因による病理学的プロセスの存在とは関連していません。 病因。 神経精神的な過剰緊張、性腺の機能不全。 病因。 交感神経アミンの生合成の違反があり、その結果、交感神経副腎系の緊張が高まります。 このような背景に対して、レニン-アンギオテンシン-アルドステロン系の昇圧機序の活性化と抑制因子の抑制: プロスタグランジン A、E、およびキニン系が発生します。 分類。 臨床症状では、動脈性高血圧の重症度、標的臓器に損傷を与えるリスクの程度、高血圧の発症段階に応じて疾患が分類されます。 診療所。 I期高血圧では、周期的な頭痛、耳鳴り、睡眠障害が現れます。 精神的パフォーマンスの低下、めまい、鼻血が認められます。 心痛の可能性あり。 左胸部では、高振幅で対称的なT波が存在する可能性があり、心臓の微小体積は正常なままで、運動中にのみ増加します。 例外として高血圧の危機が発生します。 ステージ II の高血圧では、頻繁な頭痛、めまい、運動中の息切れ、および狭心症発作が現れることがあります。夜間頻尿や高血圧の発症の可能性があります。 心臓の左端が左に移動し、心尖部で最初の音は弱まり、2番目の音のアクセントが大動脈の上で聞こえ、時には振り子のようなリズムが聞こえます。 ステージ III の高血圧では、次の XNUMX つのオプションが考えられます。 1) 標的臓器における血管障害の発生; 2) 高レベルの末梢抵抗を伴う、心臓の分時および一回拍出量の大幅な減少。 悪性型の高血圧症では、極度の高血圧が認められます(拡張期血圧が 120 mmHg を超えます)。 腎不全の進行、視力低下、体重減少、中枢神経系の症状、血液のレオロジー特性の変化が現れます。 高血圧の危機。 血圧の突然の急激な上昇。 危機にはXNUMXつのタイプがあります。 タイプ I 危機(運動亢進)は短期的です。それは鋭い頭痛、めまい、視力の低下、吐き気、そしてまれに嘔吐として現れます。体全体の動揺、動悸、震え、頻尿を特徴とし、危機の終わりに近づくと、多尿または大量の軟便が観察されます。最高血圧が上昇し、脈圧が上昇します。 II 型危機(正常および運動低下)は重度です。症状は徐々に進行し、数時間から 4 ~ 5 日以上続きます。高血圧の後期段階に特徴的な、脳の循環性低酸素症によって引き起こされます。それは、頭重感、鋭い頭痛、時には感覚異常、局所的な脳循環障害、および失語症として現れます。心臓領域の狭心痛、嘔吐、心臓喘息の発作が起こる場合があります。拡張期血圧が大幅に上昇します。血圧は数時間かけて徐々に下げる必要があります。 5. ハイパーフォリック病 (診断、治療、予後、予防) 診断研究。 検査には、強制検査と標的臓器の損傷を評価する検査の 2 つの段階があります。 必須の研究:一般的な血液および尿分析、カリウムの測定、空腹時グルコース、クレアチニン、総血中コレステロール、心電図検査、胸部X線、眼底検査、腹部臓器の超音波検査。 追加の研究: 心エコー検査、末梢血管の超音波検査、脂質スペクトルおよびトリグリセリドレベルの測定。 合併症。 出血性脳卒中、心不全、III~IV度網膜症、腎硬化症、狭心症、心筋梗塞、アテローム性動脈硬化症。 鑑別診断。二次性高血圧:腎臓、副腎の疾患(イッセンコ・クッシング症候群、コン症候群)、褐色細胞腫、イッセンコ・クッシング病、神経系の器質性病変、血行動態性動脈性高血圧症(大動脈狭窄、大動脈弁閉鎖不全、睡眠障害)呼吸症候群)、医原性動脈性高血圧症。 処理。 高リスクまたは非常に高リスクの場合は、即時の投薬が処方されます。 患者が中リスクグループに分類されている場合、治療の問題は医師によって取り上げられます。 数週間から3~6ヶ月まで血圧をコントロールしながら観察することが可能です。 薬物療法は、血圧レベルを 140/90 mm Hg 以上に維持しながら開始する必要があります。 美術。 低リスク群では、最長 6 ~ 12 か月の追跡調査が可能です。 150/95 mm Hg を超える血圧レベルを維持しながら、薬物療法が処方されます。 美術。 非薬物治療には、禁煙、体重減少、アルコール制限、身体活動の増加、および塩分摂取量の5日あたりXNUMXgへの減少が含まれます。 効果的な薬物の組み合わせ: 1)利尿剤およびb遮断薬; 2)利尿剤およびACE阻害剤またはアンギオテンシンII受容体拮抗剤; 3)ジヒドロピリドンおよびβ遮断薬の群からのカルシウム拮抗薬; 4) カルシウム拮抗薬および ACE 阻害薬。 5) a-ブロッカーおよび b-ブロッカー; 6) 中枢作用と利尿薬。 合併症のない高血圧発症の場合、治療は外来で行うことができ、β遮断薬、カルシウム拮抗薬(ニフェジピン)、短時間作用型ACE阻害薬、ループ利尿薬、プラゾシンが経口処方されます。 複雑な高血圧の危機では、血管拡張薬(ニトロプルシドナトリウム、ニトログリセリン、エナプリラト)、抗アドレナリン薬(フェントラミン)、利尿薬(フロセミド)、神経節遮断薬(ペンタミン)、抗精神病薬(ドロペリドール)が非経口投与されます。 フロー。 長期、寛解期間あり。 天気。 ステージIで - 有利、ステージで - 深刻。 防止。神経循環性ジストニア患者の治療、リスクのある人のモニタリング、アクティブなレクリエーションの利用。高血圧と診断されたら、継続的な総合的な治療が行われます。 6.心筋炎 心筋炎は、感染性、アレルギー性または毒性アレルギー性の心筋の炎症性疾患です。 病因。 主な要因:細菌感染、化膿性敗血症性疾患、ウイルス感染、アレルギー要因、中毒。 病因。 心筋の損傷は、筋肉細胞のジストロフィー壊死性変化の発生につながります。 診療所。 主な臨床的変異:痛み(心不全を伴わない、1〜2か月後の回復)、不整脈(重度の心筋障害を伴う)、循環不全(リズムおよび伝導障害と組み合わせた重度のびまん性心筋障害)、混合(不整脈を伴う痛み) 、循環不全を伴う不整脈など)、Abramov-Zidler。 この病気は回復期、または感染から回復してから 1 ~ 2 週間後に始まります。まれに、説明できない微熱が現れます-発熱、脱力感、倦怠感、発汗。客観的には、頻脈、脈拍の減少、および重度の場合には交互脈が認められます。重症の場合、心臓は大きくなり、血圧は正常または低下します。心音がこもり、最初の音の分割が可能であり、心尖部より上に筋収縮期雑音が現れ、心膜摩擦雑音が存在する可能性があります。 アブラモフ・フィードラー心筋炎では、進行性心不全の症状の増加、腎臓、肺、脾臓の血栓塞栓症が突然現れます。 診断研究。 一般的な血液検査が行われます(白血球増加、ESRの増加)。 生化学的研究(異常タンパク血症、a-およびb-グロブリンの含有量の増加、シアル酸のレベルの増加、C反応性タンパク質の出現、重度の形でのASTおよびCPKの活性の増加)、aウイルス学的研究、免疫学的研究。 心電図検査では、ST セグメントの変位、T 波の変化 - 平坦、二相性、陰性、QRST 複合体の拡張、電圧の低下が明らかになります。 フロー。 急性、流産、再発、潜伏、慢性の可能性があります。 合併症。 不整脈、循環虚脱、狭心症、心筋心筋硬化症、血栓塞栓症。 鑑別診断。神経循環性ジストニア、冠状動脈性心疾患、甲状腺毒性心筋ジストロフィー、原発性リウマチ性心炎の場合に実施する必要があります。 処理。 安静の予約。 感染性心筋炎に有効なエチオトロピック療法を実施し、ウイルス性心筋炎には効果がありません。 対症療法は、強心配糖体、抗不整脈薬、利尿薬、代謝剤で行われます。 天気。 ほとんどの心筋炎では、予後は良好で、Abramov-Fiedler 心筋炎では深刻です。 防止。 病気の予防のための主な対策:タイムリーな治療と感染病巣の衛生。 二次予防 - 病気の人の診療所の動的監視。 7. 感染性心内膜炎 病原体が心臓弁または頭頂心内膜に局在し、続いて多くの臓器やシステムに損傷を与えることを特徴とする、特異な形態の敗血症。 病因。病原体:球菌、グラム陰性菌、カンジダなどの真菌、リケッチア、ウイルス、ブルセラ菌。 リスク要因:後天性および先天性心臓欠陥、軽度の外科手術および歯科手術、非経口薬物投与、人工心臓弁、尿路感染症、カテーテルの長期使用、流産、プログラム血液透析。 分類。 考慮事項: 1)臨床的および形態学的形態:一次性(変化のない弁上)および二次性(リウマチ、梅毒、アテローム性動脈硬化症、欠損、動静脈動脈瘤、人工弁を背景とする)。 2)コースの性質(急性、亜急性、慢性(再発)); 3)プロセスの活動の程度:I度-最小、II度-中程度、III度-高。 診療所。 この病気の主な症状:悪寒、多量の発汗、筋肉の衰弱、筋肉と関節の痛み、食欲不振を伴う発熱(亜熱性から高熱まで)。 皮膚は青白く、黄疸の色合い、点状出血、特に下まぶたの皮膚 (Lukin-Libman 症状)、手のひらと足の裏の痛みを伴う結節 (オスラー結節) があります。 ばち状核突起、爪の形をした指 - メガネを見る。 心筋炎の発症に典型的な頻脈、心音のこもり、リズムおよび伝導障害。 大動脈弁口の狭窄による大動脈の収縮期雑音。 病気の発症から数週間後に発生します。 大動脈弁閉鎖不全症の発症に伴い、拡張期雑音が大動脈に現れます。 診断研究。 全血球計算(貧血、白血球減少症、血小板減少症、ESRの増加)。 生化学的血液検査-タンパク異常血症、高ガンマグロブリン血症、ホルモル検査陽性。 免疫学的研究-免疫応答の非特異的関連の阻害、体液性関連の活性化(IgA、IgM、CECの増加)。 血液の細菌学的検査(三重血液培養)。 ECGを使用すると、リズムと伝導の違反、歯の電圧の低下。 心エコー検査:影響を受けた弁の尖に植生が存在すること、形成された心臓病の徴候、弦の破裂、尖の穿孔。 合併症。 肺、心筋、腎臓、肺水腫、心不全、脾臓の脳循環の塞栓性障害、網膜血管の梗塞。 処理。抗ブドウ球菌ペニシリナーゼ耐性抗生物質オキサシリンを 2 時間ごとに 4 g 投与(12 g/日)。 プレドニゾロン(40-60 mg /日)、非ステロイド性抗炎症薬。 強心配糖体、カリウム製剤、利尿薬、貧血用 - ジストロフィー期のビタミンBおよびCと組み合わせた鉄製剤。 フロー。 急性型では急速に進行し、亜急性型では長引く、慢性型では再発する。 天気。 急性型では、予後は比較的良好であり、亜急性および慢性型では、予後は比較的良好である。 防止。 細菌感染症の発症の予防、急性感染症の積極的な治療。 8. 心膜炎 心膜炎は心膜の炎症性疾患であり、特定の疾患(結核、リウマチ、びまん性結合組織疾患)の局所症状であることが多いか、心筋および心内膜の付随疾患です。 病因。 それらは、細菌、ウイルス、真菌、リケッチア、マイコバクテリア、腸チフス、および赤痢菌によって引き起こされます。 アレルギーを伴う無菌性心膜炎、結合組織の全身性病変、外傷、自己免疫プロセス。 特発性心膜炎のグループがあります。 病因。 感染は、血行経路またはリンパ経路によって心膜腔に侵入します。 滲出プロセスが激化します。 心タンポナーデ症候群は、心膜腔に大量の滲出液が蓄積することを示しています。 診療所。 乾燥した(線維性)心膜炎の場合:さまざまな強さの心臓の領域の痛み、心膜の摩擦摩擦が聞こえます。多くの場合、胸骨と傍胸骨線の左側で決定されます。心周期。 かすれた色合いがあり、数時間または数か月続くことがあります。 滲出性(滲出性)心膜炎の場合:息切れ、咳(通常は乾性)、嘔吐が起こります。 体温が上昇し、心臓の境界が四方八方に増加し、心尖拍動が減少または消失し、頸静脈が腫れます。 浸出液が多いと、脈拍が減少し、血圧が低下します。 心タンポナーデを伴う:重度の胸痛、虚脱、頻脈、奇脈。 上大静脈の圧縮により、「領事」ヘッド、ストークスカラーが形成されます。 下大静脈の圧迫を伴う:肝腫大、早期腹水、ブライトマンの位置、意識の周期的障害。 粘着性(粘着性)心膜炎の場合:心臓の領域の痛み、乾いた咳、心尖拍動の後退(サリ-チュドノフスキーの症状)。 聴診では、リズムのXNUMX項の性質、心臓の前面での収縮期の非伝導性ノイズの出現。 収縮性(圧迫性)心膜炎の場合:息切れの初期段階で、唇と鼻の先端のわずかなチアノーゼ。 進行期では、ベックのトライアド:高い静脈圧、腹水、「小さな静かな心臓」。 首の静脈の腫れ、顔のむくみ、チアノーゼ。 オルソプネアにおける患者の位置。 栄養障害。 頂点のビートが消えます。 心房細動、動脈圧が低下し、静脈圧が上昇します。 可能性のある低収縮期雑音、顕著なアナサルカ、水胸、腹水。 診断研究。 完全な血球数、(式の左へのシフトを伴う白血球増加、ESRの増加)、ECG研究、EchoCG研究。 処理。急性期には安静、食事療法。不変性療法。 NSAID(続発性心膜炎、心筋梗塞には適応なし)、グルココルチコイド1~1,5ヶ月間(腫瘍には処方なし)、抗ヒスタミン薬、ビタミンC。 圧迫心膜炎、外科的治療。 フロー。 急性 (1 ~ 2 か月以内に経過)、長期、進行性。 天気。 急性型ではしばしば好都合ですが、慢性型では深刻です。 9. リウマチ (ソコルスキー・ブヨ病) (病因、病態、クリニック、診断) リウマチは結合組織の全身性の毒性免疫性炎症疾患であり、そのプロセスの主な局在は心血管系にあります。 病因。この病気は、A 群ベータ溶血性連鎖球菌によって引き起こされます。 病因。放出された連鎖球菌抗原(ストレプトリシン-O、ストレプトキナーゼ、ストレプトヒアルロニダーゼ)は、細胞浸出および食作用による炎症の急性期の発症を引き起こします。慢性炎症は、免疫機構への活動の移行、線維化プロセスの形成を伴うコラーゲンの形成によって徐々に発症します。 分類。 Nesterov A.I. (1990) によると、次のことが考慮されます。 1)病気の段階(活動的または非活動的、プロセスの活動の程度を指定 - 最小、中、高); 2)心臓および他の臓器への損傷の臨床的および解剖学的特徴; 3)疾患の経過の性質(急性、亜急性、長期化、継続的な再発、潜伏); 4)血液循環の状態(0、I、Na、Nb、IIIの違反の程度)。 診療所。 前リウマチの最初の期間は、連鎖球菌感染の終わりから病気の症状の発症まで2〜4週間続きます。 症状:倦怠感、疲労感、食欲不振、動悸、関節のうずき、多汗症、皮膚の蒼白。 XNUMX番目はリウマチ発作を表しています。 発熱は、関節、心臓(原発性リウマチ性心疾患)およびその他の臓器の損傷の症候群とともに現れます。 臨床症状の第XNUMX期。 進行性の心臓損傷、複雑な心臓欠陥の形成を伴う再発性のリウマチ性心臓病があります。 原発性リウマチ性心疾患。 心臓のすべての膜の炎症(汎心炎)の可能性があり、心内膜と心筋が最も頻繁に影響を受けます。 頻脈、まれに徐脈があります。 心臓の境界は正常であるか、または適度に拡大しています。 聴診でこもった I トーン、頂点でのソフトな収縮期雑音 (心筋炎に関連)。 サードトーンが現れることもあります。 Kisel-Jones によるリウマチの診断基準。 主な基準:心臓炎、多発性関節炎、舞踏病、輪状紅斑、皮下リウマチ結節。副次的基準:リウマチの既往、関節痛、発熱、ESRの増加、C反応性タンパク質の増加、白血球増加症、ECG上のPQ間隔の延長、血中の抗連鎖球菌抗体の力価の増加、連鎖球菌抗原の検出。 2 つの主要基準と 1 つまたは 2 つの副次的基準が存在する場合、診断は信頼できると見なされ、1 つの主要な基準と 2 つの副次的基準が存在する場合、診断は可能性が高いと見なされます。 診断研究。 診断的価値は、全血球計算(低色素性貧血、左シフトを伴う白血球増加、ESRの増加)、生化学的血液検査(C反応性タンパク質の出現、フィブリノーゲンの増加、異常タンパク質血症、a2-高グロブリン血症、hap2 トグロビン、セルロプラスミン、酸性ホスファターゼの含有量の増加 )。 抗体ASH、ASL-O、ASA、心筋抗体の力価の増加を決定するために免疫学的研究が行われています。 ECGはさまざまなリズム障害、伝導を決定し、ドップラー心エコー検査は構造変化を決定します。 10. リウマチ(ソコルスキー・ブヨ病)(鑑別診断、治療、予後、予防) 鑑別診断。 感染性心筋炎は感染の最盛期に発症し、進行、弁膜炎の徴候を特徴としません。 結合組織疾患のうち、結節性動脈周囲炎、全身性エリテマトーデス、強皮症を考慮する必要があります。 心臓型の神経循環性ジストニアでは、さまざまな苦情があり、病気の客観的な兆候はありません。 原発性結核の症候群では、一次複合体である抗連鎖球菌抗体のレントゲン写真の症状はありません。 MantouxおよびPirquetテストが実行され、喀痰中の結核性マイコバクテリアが検査されます。 処理。 活動性リウマチでは、40〜60日以上の強制入院が行われます。 適切なレジメンが割り当てられます:心炎がない場合-7〜10日間ハーフベッド、その後無料。 心臓炎の存在下で - 2〜3週間の厳密な安静、その後セミベッドと無料。 栄養から、テーブルNo. 10は少なくとも1 g / kgのタンパク質含有量で処方され、塩分は6 g /日に制限されています。 抗生物質の早期処方が義務付けられています:ベンジルペニシリン1,5日あたり4万〜2万単位(活動の程度に応じて)を5週間投与します。その後、持続型ビシリン 1,5 に切り替え、2 週間ごとに 2 万単位を 3 か月間投与します。その後、心炎の病歴のない患者では少なくとも 3 年間、心炎の病歴がある患者では少なくとも 5 年間、毎月 XNUMX 週間ごとに抗生物質治療が行われます。ペニシリンにアレルギーがある場合は、マクロライド、経口セファロスポリンなど、他のグループの抗菌薬が使用されます。 グルココルチコイド薬は、重度の心臓炎、急性(亜急性ではない)の病気の経過に対してのみ処方されます:プレドニゾロン20〜30 mg /日を2〜3週間投与し、その後、薬物が完全に中止されるまで用量を減らし、治療の経過は次のとおりです。 1,5-2ヶ月。 代謝薬のうち、ホスファレン、分極混合物、抗不整脈薬(不整脈用)が使用されています。 循環不全の発症に伴い、短期間でヒポチアジド、フロセミド、ウレギット、ACE拮抗薬などのサルレチックが使用されます。 フロー。 病気の期間が6か月までの場合、それは急性、6か月以上、慢性と見なされます。 予報。心臓の状態によって決まります。 6 か月以内に欠陥の臨床的形成の兆候が存在しないことは、良好な予後指標となります。 6 か月以内の欠損の形成は予後不良の兆候であると考えられています。 防止。一次予防には、生後数か月からの子供の硬化、栄養価の高い栄養、体育とスポーツ、生活条件の改善、適時の治療と連鎖球菌感染症の病巣の衛生管理が含まれます。 心炎のない最初のリウマチ発作を起こした患者の二次予防は、18歳までより効果的であり、リウマチの最初の発作を伴う心炎患者では、25歳までより効果的です. 弁膜症の患者では、ビシリノ予防を生涯にわたって行うことができます。 11.僧帽弁脱出症 僧帽弁の片方または両方の弁尖が左心房の空洞に脱出することを特徴とする状態で、通常は心室収縮期の後半(亡命期)に発生します。 Prolapse は「膨らむ」という意味です。 病因。 先天性形態は、マルファン症候群、エムレダンロス症候群、ホルトオラムパ症候群、心房中隔欠損症、エプスタイン奇形、ファロー四徴症に見られます。 後天性型は、冠状動脈性心疾患、リウマチ、神経循環性ジストニア、肥大型心筋症、甲状腺中毒症、胸部損傷などで観察されます。 病因。心室収縮期には、血液は大動脈に流入するだけでなく、部分的に左心房に戻ります。 分類。 臨床現場では、僧帽弁逸脱症は次のように分類されます。 1) 重症度に応じて (I - 3 ~ 6 mm の脱出、II - 6 ~ 9 mm の脱出、III - 9 mm 以上の脱出); 2)逆流の程度に応じて(ポイント(1-4)の半定量的評価); 3) 下流 (軽度、中等度、重度、無症候性 (18%))。 診療所。 リポサイミア(死の恐怖感)、動悸、心臓の働きの中断、刺すような痛み、心臓の圧迫感、息切れを伴う失神状態があります。 脱力感、疲労感、頭痛、心臓部の刺すような痛み、動悸、血圧の変動、めまい、失神などがあります。 付随する兆候:狭い肩帯、細い細長い骨、手の関節の可動性が向上した細長い指、細長い爪、女性の乳房下垂症、男性の胸の無表情の髪、ブロンドの髪、灰青色の目。 典型的な収縮期クリック音と後期収縮期雑音が聴診されます。 決定するには、身体活動またはニトログリセリンを使用したテストを実施する必要があります。 診断研究。 ECG 研究: 再分極障害、II、III、aVF の ST 波抑制、左前胸誘導、T 波反転、調律および伝導障害の兆候を特定します。 心音図検査、24~48時間のホルター心電図モニタリング、心エコー検査、左心血管造影検査、身体活動またはニトログリセリンによる機能検査を実施して、耐性の程度を判断しました。 流れ。無症状や軽症の場合は進行せずに長期間進行しますが、中等症や重症の場合は進行しながら長期間続きます。 鑑別診断。 僧帽弁の発達の異常、追加のリーフレット(最大3〜4)、追加のコード。 処理。 無症状の場合は、2~3年ごとの定期検査が必要です。 b-ブロッカーは中用量で使用されます。小規模および大規模な外科的介入前の抗生物質療法。上室性リズム障害には抗不整脈薬 a (キニジン、プロカインアミド)、心室性不整脈には b グループ (メキシレチン、トクレニド)。 天気。 単純なコースで-有利で、複雑なコースで-深刻です。 12. 僧帽弁欠損症 僧帽弁不全-弁装置の損傷の結果としての左心室収縮期の弁の不完全な閉鎖。 病因。 アテローム性動脈硬化症、リウマチ(最大75%)、感染性心内膜炎、びまん性結合組織疾患における弁尖または弁索の器質的病変。 病因。僧帽弁尖の閉鎖が不完全な結果、収縮期に左心室から左心房への血液の逆流が発生します。左心房の張力拡張および肥大が発生します。左心房は筋緊張を失い、圧力が上昇します。受動性(静脈性)肺高血圧症が発生します。 診療所。 あらゆる方向の心臓の境界の拡大。 最初の段階では、バルブの欠陥が補正され、苦情は出されません。 肺循環の停滞、息切れ、心臓喘息の発作を伴う受動的(静脈)肺高血圧症の発症に伴い、右心室不全の形成で終わります。 診断研究。心電図検査、レントゲン検査、エコーCG検査、ドップラー心エコー検査。 処理。 根底にある病気と心不全に対して保守的な治療が行われます。 外科的治療には僧帽弁置換術が含まれます。 天気。 心不全の発症に伴い - 好ましくない。 僧帽弁狭窄症は、左房室開口部の狭窄であり、左心房から左心室への血液の移動を妨げます。 病因。 器質病変(リウマチ)、先天性奇形(ルテンバシェ症候群 - 僧帽弁)。 病因。自由端に沿った僧帽弁小葉と腱糸の融合。僧帽弁口の面積が減少します(通常は4〜6 cm2)。左心房の肥大と緊張性拡張が発生し、収縮期が延長します。 診療所。患者の体格は無力で、幼児的で、皮膚は青白く、顔面チアノーゼ(僧帽弁顔面)が見られます。 息切れ、脱力感、動悸、時折咳、時には喀血、夜間の窒息、時には発声障害や嚥下障害が現れます。心臓の境界が上方および右方に拡大し、パタパタする第1音、収縮前雑音、第2音の分岐、「猫のゴロゴロ音」、弱い不規則な脈拍が聞こえます。 診断研究。心電図検査、レントゲン検査、エコーCG検査。 合併症。 肺循環のうっ血、喀血、心臓喘息、高肺高血圧症、肺動脈瘤、心腔の拡張、心房細動および粗動、血栓塞栓症、左心房の球状血栓、圧迫の症状(反回神経、鎖骨下動脈)。 処理。 より頻繁に行われる:僧帽弁のcomis-surotomy。 対症療法は、循環不全と活発なリウマチ過程で行われます。 天気。 タイムリーな交連切開術とその後の積極的な抗リウマチ療法により、良好です。 13. 大動脈の弁 大動脈弁閉鎖不全症は、大動脈弁の半月尖の不完全な閉鎖であり、拡張期に大動脈から左心室への血液の逆流 (大動脈弁逆流) を引き起こします。 男性はより頻繁に病気です。 病因。 リウマチ、アテローム性動脈硬化症、感染性心内膜炎、梅毒中膜炎、先天性異常、びまん性結合組織病、および傷害が重要です。 病因。 拡張期の大動脈弁尖の不完全な閉鎖の結果として、血液は大動脈から左心室の空洞に逆流します。 左心室の容積拡張期過負荷、その肥大が起こります。 診療所。 代償期には臨床症状はありません。 循環不全の段階では、大動脈の拍動、「頸動脈ダンス」、Musset の症状、毛細血管陽性、瞳孔の拍動、めまい、失神、心臓領域の痛みが認められます。 チアノーゼが顕著で、心臓の境界が左側に拡大します。拡張期雑音が左側の第 2 肋間腔で聞こえ、拡張した痛みを伴う肝臓が触知されます。 代償不全の段階では、息切れや窒息が起こります。 診断研究。心電図検査、レントゲン検査、ドップラー心エコー検査、心エコー検査。 処理。強心配糖体が使用されますが、心拍数が低下し心拍出量が増加するため、慎重に処方され、血管系に血液を沈着させて逆流を減らすための血管拡張剤が使用されます。 外科的治療では、大動脈弁置換術が行われます。 フロー。 代償の段階ではコースは長く、非代償の段階では急速に進行します。 天気。 タイムリーな治療で-比較的好ましい。 大動脈弁狭窄症は、大動脈口が狭くなることによって引き起こされる心臓病です。 孤立した形ではまれであり、大動脈弁閉鎖不全症と合併することが多い. ほとんどの場合、男性は病気です。 病因。 リウマチ、アテローム性動脈硬化、感染性心内膜炎、ゴム状梅毒、大動脈口の先天性狭窄、または心室中隔の肥大を伴う弁下 (大動脈下) 狭窄を伴う大動脈の弁狭窄。 病因。 大動脈口が狭くなる結果、左心室の収縮時間が長くなります。 診療所。 代償期には臨床症状はありません。 運動、精神的ストレス、心臓の領域の痛み (狭心症など)、息切れ、めまい、失神傾向、頭痛が現れることがあります。 左心室の収縮機能が低下すると、心臓喘息の発作が起こる可能性があります。 診断研究。心電図検査、レントゲン検査、エコーCG検査。 処理。 基礎疾患、狭心症(硝酸塩、カルシウムチャネル遮断薬)、心不全の治療。 外科的治療-大動脈交連切開術、大動脈弁置換術。 天気。 補償された条件下で-好ましい。 14.トリプルバルブの不足 弁尖弁不全症は、弁尖の閉鎖が不完全であり、その結果、収縮期に血液の一部が右心室から右心房に流れ込みます。弁不全は絶対的または相対的です。最初のケースでは、障害の原因は三尖弁とその弁尖の損傷です。相対的機能不全の原因は、右心室の筋肉の損傷であり、その結果、弁輪が引き伸ばされます。相対的三尖弁閉鎖不全は、器質的閉鎖不全よりも 3 倍多く発生します。 病因。この病気の発症においては、器質的不全(リウマチ、感染性心内膜炎)および右心室の重度の拡張を伴う相対的不全(僧帽弁狭窄症、肺高血圧症、心硬化症、肺硬化症)が重要です。 病因。右心室の収縮中、血液の一部は右心房に戻り、同時に大静脈から通常の量の血液を受け取ります。右心房の拡張は、拡張期に右心室への過剰な血流、右心室の拡張および肥大によって起こります。 体循環における静脈うっ血の代償不全が早期に発症する。 診療所。 心臓の右側の機能不全の兆候の臨床症状は、身体運動中の適度な息切れを特徴とし、これは(僧帽弁狭窄症のように)活動を急激に制限せず、仰臥位での呼吸に困難はありません。 脱力感、動悸、心臓の漠然とした痛み、右季肋部の重さ、消化不良障害、眠気、浮腫があります。 皮膚および目に見える粘膜のチアノーゼ(時には発作性の色合いを伴う)、頸静脈の腫れおよび脈動(正の静脈脈拍)、右心室の心拍、上腹部の脈動、肝臓の脈動、全身浮腫、腹水。 ハートの縁が右側だけ拡大されています。 収縮期雑音は、心臓の右縁でよりよく聴診され、吸気とともに増加し、肺動脈に重点が置かれず、動脈圧が低下し、静脈圧が上昇します。 追加の診断研究。 心電図検査では、右図、II、III 標準リード、右胸リード、右心房肥大の徴候、心房細動、右脚ブロックの不完全な封鎖で負の T 波が示されます。 X線検査では、右心室と右心房の大幅な増加が確認され、肺パターンに変化はありません。 胸骨の左右にある第 5 肋間腔の FCG 研究では、最初の緊張の直後に、収縮期全体を占める収縮期雑音が測定されます。 息止めを伴う強制吸気の最盛期では、その重症度が増します。 EchoCG研究は、前尖の開口部の振幅の増加、右心室の空洞の拡張、その壁の運動亢進を明らかにしています。 処理。 うっ血性循環虚脱の保存的治療と予防的治療を使用しました。 天気。 うっ血性循環虚脱では、予後は不良です。 15. アテローム性動脈硬化症 体の病気であり、その病態形態学的基質は、大および中規模の動脈の内膜および中膜における脂質の蓄積であり、その後にカルシウム塩が沈着し、瘢痕結合組織が発達する。 病因と病因。脂質代謝の障害は、血管壁の代謝と透過性に変化をもたらします。血管壁の表面では、アテローム性動脈硬化性プラークの形成、その潰瘍化、および潰瘍化した表面での血栓性塊の形成が発生します。カルシウム塩の二次的な沈着はプラーク自体の中で起こります。 異常リポタンパク血症の主なタイプ (G.F. Fredrikson によると): 1) タイプ 1: カイロミクロン分画の増加、アテローム性動脈硬化のリスクなし; 2) 2a型:LDL分画が高く、アテローム性動脈硬化症のリスクが高い。 3) タイプ 2b: LDL、VLDL (非常に低密度) の割合が増加し、アテローム性動脈硬化症のリスクが非常に高くなります。 4)タイプ3:LPPPフラクションの増加(中間密度); 5) タイプ 4: VLDL 画分の増加。 6) タイプ 5: VLDL とカイロミクロンの分数の増加。 診療所。 1型では、発疹性黄色腫、網膜脂質浸潤、再発性膵炎、および肝脾腫が認められる。 タイプ2aには、リポイド角膜弓、結核および腱黄色腫、黄色腫があります。 タイプ2bには、脂質角膜アーチ、眼瞼黄色腫、高尿酸血症、耐糖能障害があります。 タイプ 3 には、手掌黄色腫、結核性黄色腫があります。 タイプ4は再発性膵炎を持っています。 タイプ5には、黄色腫、呼吸困難、肝脾腫があります。 診断研究。 脂質異常症のタイプを決定するために、トリグリセリド、総コレステロール、HDLのレベルで生化学的研究が行われます。 タンパク質代謝が研究されています(タンパク異常血症、アルブミンの減少、病気の経過の強膜段階でのg-グロブリンの増加)。 処理。 ライフスタイルの変化。 食事、運動、体重の監視、禁煙が必要です。 最初に、食事 1 は、アテローム性動脈硬化の栄養に関する推奨事項に従って処方されます。 アテローム性動脈硬化の発症の素因が存在する場合、より厳格な食事が処方されます 2 - 家族性高コレステロール血症、冠動脈疾患(冠状動脈性心臓病)の存在、および第XNUMX段階の食事の無効性。 酸化防止剤、魚油が使用されています。 薬物療法の実施には、陰イオン交換樹脂、HMG-CoAレダクターゼ阻害剤(スタチン)、ニコチン酸、ナイアシンアミド、フィブリン酸グループの薬、抗酸化特性を持つ薬の服用が含まれます。 重度の高トリグリセリド血症では、血漿交換が適応となります。 天気。 特に冠状血管、脳血管、腎臓に損傷を与えると、深刻です。 防止。 一次予防では、食事療法の規制を使用し、身体活動を拡大する必要があります。 二次予防では、脂質プロファイルの年次測定が使用されます。 16. 虚血性心疾患。 狭心症 虚血性心疾患は、冠血流と心筋の代謝ニーズとの間の不均衡に起因する、冠循環の障害によって引き起こされる心筋損傷です。 病因。 冠状動脈のアテローム性動脈硬化症、血管痙攣、止血システムの障害、側副血行路の未発達のネットワーク、カテコールアミンの過剰産生が最も重要です。 病因。 狭心症では、心筋への血液供給とその必要性、虚血の発症との間に矛盾があります。 診療所 狭心症の最初の発生で、1ヶ月未満続く痛み症候群が特徴的です。 機能クラスIの安定狭心症では、加速歩行または最大1000 mの平均歩幅での歩行中に疼痛症候群が発生します(VEM(ベロエルゴメトリー) - 750 kgm /分。 II機能クラスの安定狭心症では、最大500 m(VEM - 450 kgm /分)の平坦な場所を歩くと疼痛症候群が発生します。 機能性クラスIIIの安定狭心症では、150〜200 m(VEM〜150〜300 kgm /分)までの平坦な地形を歩くと、疼痛症候群が発生します。 IV機能クラスの安定狭心症では、狭心症発作の発症なしに負荷を実行することができません(VEMは実行されません). 進行性狭心症は、同じ程度の身体活動で発作の頻度と期間が突然増加することを特徴としています。 自然発生性(血管痙攣性またはプリンツメタル変種)の狭心症は、夜間に発生します。 狭心症の場合、痛みは胸骨の後ろに局在することが多く、左腕、肩甲骨、首、時には顎の左半分に照射され、圧迫性の灼熱感があり、痛みの持続時間は5〜10分から25〜30分です分。 徐脈または頻脈の可能性、血圧の上昇。 診断研究。 生化学的血液検査、心電図検査、冠動脈造影検査、負荷試験または薬理学的検査、心エコー検査が行われます。 処理。 ニトログリセリンで痛みが和らぎます。 薬物治療には、長時間作用型の硝酸塩、硝酸塩様薬剤 - ニトロン、サスタク、サスタナイト、ニトロソルビトール、シドノファーム、エリナイトの使用が含まれます。 カルシウム拮抗薬は、コルダフェン、コリンファー、ベラパミルが使用されます。 β遮断薬のうち、アテノロール、メタプロロール(エギロック)、ネビボロール(ネビレット)などが使用され、抗不整脈薬、鎮痙薬(適応がある場合)、同化薬、プロデクチンが使用されます。 外科的治療には、冠動脈バイパス術、経皮経管血管形成術が含まれます。 フロー。 狭心症では、冠状動脈のアテローム性動脈硬化の程度と進行に応じて、コースが波打っています。 天気。 狭心症の場合、予後は冠状動脈のアテローム性動脈硬化症の重症度、狭心症発作の頻度に依存します。 防止。 一次予防には、次の活動が含まれます:危険因子の特定、仕事と休息の体制の合理的な編成。 二次予防には、不安定型の狭心症、動脈性高血圧症の人の診療所での観察が含まれます。 17. 虚血性心疾患。 心筋梗塞 病因。 心筋梗塞では、心筋への不十分な血液供給が発生し、心筋の病変と壊死が発生します。 診療所。心筋梗塞の最初の期間は、前兆期間 (前駆期) を表します。新たに発症する狭心症が発生する可能性があり、最も急性期は最長 2 時間続きます。急性期の期間は最長 8 ~ 10 日間で、次のコースのオプションが利用可能です。 1) 狭心症(胸骨の後ろの痛みが 20 分以上続く)、運動神経の不安定、ベタベタした冷たい汗、吐き気、嘔吐。 2)胃痛(上腹部の痛み); 3) 喘息 (急性左室不全); 4)不整脈(急性リズム障害); 5) 脳 (脳循環の不全); 6)無症候性(臨床症状の欠如)。 その後、最大 4 ~ 8 週間続く亜急性期が続きます。その後、梗塞後期間が発生し、最長 2 ~ 6 週間続きます。 疼痛症候群は、強度、持続時間(数時間からXNUMX日以上)が異なります。 痛みには、圧迫、圧迫、切断、引き裂きの特徴があり、胸骨の後ろに局在することが多く、前胸壁全体を捉えることはあまりありません。 痛みは左肩、腕、時には顎、心窩部に放散し、ニトログリセリンでは除去されず、時には薬で除去されます. 患者は興奮し、死への恐怖を経験します。 皮膚は青白く、粘膜はチアノーゼであり、徐脈が発症し、より頻繁に中等度の頻脈、血圧の短期的な上昇が見られます。 心音が弱くなり、拡張期原始期のギャロップリズムが聞こえます。 診断研究。吸収壊死症候群の症状が認められます(初日は前体血中の白血球レベルの増加、2〜3日後にESRが増加し、白血球数は徐々に減少します)。 心筋梗塞に特異的なトランスアミナーゼのレベルが研究されています。ミオグロビン、クレアチンキナーゼの微小画分(MB-CK 質量) - 心筋炎損傷の初期マーカー。トロポニン、クレアチンキナーゼの微小画分(CF-CK) - 心筋炎損傷の後期マーカー。心筋損傷により 1,33 以上に増加する de Ritis 係数 (AST/ALT 比) を考慮する必要があります。 心筋梗塞では、心電図検査で、深さが 1/3 R を超え、幅が 0,03 を超える病理学的 Q 波が示され、ST 間隔が等値線から上向きにシフトし、T が負になります。 処理。鎮痛は麻薬性鎮痛薬、フェンタニルとドロペリドール、亜酸化窒素麻酔、硬膜外麻酔で行われます。 疼痛症候群の持続時間が 6 時間未満の場合は、血栓溶解療法と抗凝固療法が行われます。 硝酸塩、β遮断薬は壊死ゾーンの増加を防ぐために使用されます。 亜急性期には、長時間作用型の硝酸塩、間接抗凝固剤が冠循環を強化するために使用されます。 フロー。 それは複雑ではなく、複雑で、長期化し、再発する可能性があります。 天気。 合併症がなければ予後は良好で、合併症があれば重篤です。 18.拡張型(一定)心筋症 心臓弁、冠動脈および肺血管の損傷、動脈性高血圧症を除く、心肥大および心不全によって現れる原因不明の心筋疾患。 病因。低循環血行力学的状態は、心臓の血液による充満の増加に伴う心臓の一回拍出量の減少によって発症します。 診療所。 期外収縮、心室頻拍が現れます。 最初は発作性タイプの心房細動で、すぐに永久化します。 循環性代償不全の徴候。 収縮期血圧は、拡張期血圧を維持しながら低下します。 頂点のビートは弱く拡散し、最初の音は鈍いです。心臓の頂点、胸骨近くの左側の第 4 肋間腔に、延長した収縮期雑音が現れます。聴診の兆候は、心不全や心臓拡張の進行とともに増加し、状態が改善するにつれて弱まります。 最初の無症状期間には苦情はありません。駆出率は 35% に減少し、左心室の拡張終期サイズは 6,5 cm でした。 進行性心筋障害のII期には、慢性心不全の症状が現れます-NCステージI-II。 駆出率35〜25%、左心室の拡張末期サイズ7〜7,5cm。 発達した臨床症状のIII期に、完全心不全のクリニックが現れます-NK IB-III、重度の心臓肥大。 うっ血性心不全、血栓塞栓性合併症による死亡率は高い。 安定化、浮腫の完全なまたは有意な退縮のIV期間では、循環不全の実際の徴候の進行に伴って静脈うっ血が発生します。 第 5 終末期では、すべての内臓の重度の変性が起こり、肝臓、腎臓の虚血性損傷、循環性脳症、体重減少、再発性血栓塞栓症が発生する可能性があります。 診断研究。生化学的血液検査を実施します(うっ血性心不全における異常タンパク質血症、低アルブミン血症)。 ECG検査により、伝導リズムの障害が明らかになります。 24 時間のホルター ECG モニタリングと EchoCG が実行されます (心臓の全腔、主に左心室の拡張、駆出率の低下、および心不全の兆候が認められます)。 処理。頻収縮性心房細動および左心室不全の症状がある場合には、強心配糖体(ジゴキシン)が使用されます。 β遮断薬は、強心配糖体と利尿薬で状態を安定させた後に処方されます。カリウム保持性利尿薬が使用されます。 ACE 阻害剤は負荷前および負荷後に対して有益な効果をもたらし、その後の血行動態の改善につながります。ニトロソルビド、コルダロン、抗凝固療法、および血液限外濾過は停滞を軽減するために使用されます。 フロー。 急速な進行 (1-1,5 年)、緩慢な進行または再発。 天気。 逆。 19. 肥大型心筋症 左心室(場合によっては右心室)の壁の肥大で、空洞の拡張はなく、収縮機能の増加と拡張機能の障害があります。 肥大は、心室中隔の肥厚が優勢な非対称であることが多く、心臓の仕事の増加とは関連していません。 病因。 非対称中隔肥大は、左心室からの流出路の動的な、その後の固定された閉塞につながります。 心筋が弛緩する能力が低下します。 左心室の拡張機能は、心筋細胞の細胞質のカルシウム過負荷および心筋の弾性特性の低下により悪化します。 診療所。息切れ、運動による悪化、心臓の痛み、筋力低下、めまい、失神、動悸、意識喪失の発作が認められます。この病気は無症候性の場合もあれば、植物性異変性タイプの場合もあります。 心尖部とボトキン点での聴診中に、非常に変動性の高い収縮期雑音が聞こえます。 診断研究。 ECG検査により、左心室肥大の兆候が明らかになります。 II、III、aUR、V4、V5 誘導で深く狭い、非典型的な Q 波が現れることがあります。 WPW 症候群、再分極障害、ST セグメントの減少、T 波反転の兆候の可能性があります。 心室頻拍、心房細動を検出するために、XNUMX 時間のホルター心電図モニタリングが実行されます。 心エコー検査では、心室中隔の厚さの変化が明らかになり、これは 1,7 ~ 2 cm 以上に達することがあります。 処理。 β遮断薬は大量に処方され、左心室の充満を増加させ、圧力勾配を減少させ、抗不整脈効果をもたらします。 カルシウムチャネル遮断薬が使用されます。 ベラパミルは心筋に負の強心作用があり、40〜80 mgを3日4〜XNUMX回処方されています。 この薬による長期治療は、自動症の抑制、房室結節伝導の悪化、および過度の負の変力作用につながる可能性があります。 左心室の大きな充満、起立呼吸、夜間発作性呼吸困難を伴う薬を処方することはできません。 ニフェジピンは、顕著な血管拡張効果(失神)により圧力勾配を増加させるため、不適切です。 抗不整脈薬が使用されています。 心室性不整脈にはコルダロンが処方されます。最初の週は600〜800 mg /日、その後は毎日150〜400 mgで、毎週1日間休憩します。 薬の効果は2〜XNUMX週間後に発生し、離脱後数ヶ月持続します。 ジソピラミドは、上室性および心室性頻脈に適応されます。 身体活動は制限されており、感染症ではタイムリーな抗生物質療法が行われます。 強心剤、利尿剤、硝酸塩、血管拡張剤は治療に禁忌です。 外科的治療法のうち、心室中隔の一部の切除と僧帽弁置換術が使用されます。 フロー。 比較的良好で、ゆっくりと進行します。 天気。 逆。 20. 拘束性心筋症 拘束型心筋症は、左心室の充満が制限された心筋コンプライアンスの低下、一回拍出量の減少、および心不全の発症です。これらの症状を伴うグループには、心室腔の閉鎖、房室逆流現象、および壁側血栓症を伴う疾患が含まれます。 病因。この疾患は非常にまれで、多くの場合、心内筋(好酸球性)疾患(レフラー線維形成性心筋炎)と心内膜線維症、線維弾性症の合併症と考えられています。 病理学的解剖学。心内膜が主に影響を受け(心内膜線維症を除く)、心筋は病気の後期に関与します。結合組織が発達し、心室腔の閉塞と壁側血栓症の発症が起こり、内皮細胞の増殖が小さな心筋血管の閉塞を引き起こします。 診療所。 臨床症状の特徴は、息切れ、特に運動による息切れ、胸痛、体重減少です。 初期の期間では、心臓の境界は変化せず、将来的には左心室または右心室(線維症が優勢)が増加し、後期にはtotoが増加します。 最初は、トーンはリズミカルで、XNUMX番目のトーンが聞こえ、頂点の上に収縮期のつぶやきがあります。 心不全の症状は徐々に増加します。 診断研究。 心電図検査により、びまん性心筋損傷に特徴的な変化が特定されます。 X 線検査では、心腔の拡張、肺の静脈うっ血が明らかになります。 心エコー検査は、心室の初期の急速な充満を明らかにします。 両心室の充満圧の増加、左心室の拡張末期圧の増加、および肺動脈の圧力を確立する血行動態パラメータの研究が行われます。 心室造影法が心室の収縮の増加、壁の滑らかな輪郭、閉塞中の心尖部の充填欠陥の可能性によって決定される場合。 人生では、診断は心内膜心筋生検によってのみ確立できます。 合併症。 循環不全、血栓塞栓症、リズム障害(肥大型心筋症より少ない頻度)。 鑑別診断。アミロイドーシス、ヘモクロマトーシス、サルコイドーシス、強皮症、特発性アブラモフ・フィードラー心筋炎(解剖しても診断は困難)。 処理。 好酸球増加症の存在下での疾患の初期段階では、コルチコステロイドが使用されます。 利尿薬、血管拡張薬、抗凝固薬(血栓塞栓症の予防のため)、カルシウム拮抗薬が使用されます。それらは左心室の拡張機能に影響を与えます。 変更された心内膜、僧帽弁および三尖弁の補綴物を除去するために、線維症の段階で外科的治療が可能です。 フロー。 病気の経過はゆっくりと進行します。 天気。 左心室の損傷 - 比較的良好で、弁装置のプロセスへの関与 - 疑わしい。 21. 洞性頻脈、洞性徐脈、洞性不整脈、洞結節脱力症候群 1.洞性頻脈 正しいリズムで安静時の心臓活動が毎分 90 回以上増加。 病因。 交感神経系の緊張の増加が原因で発生します。 生理学的および神経原性があります。 頻脈は、急性および慢性の感染症および貧血を伴う、薬物および毒性の影響を伴う心血管系の疾患で観察できます。 診療所。 愁訴は基礎疾患によって決定される。 I トーンが強化され、II トーンが弱くなることが多く、振り子リズムと胎児心筋の可能性があります。 ECG では、心拍数は毎分 90 回を超え、RR 間隔の持続時間は 0,60 秒未満で、リズムは正しいです。 処理。機能的な形では、向精神薬および鎮静薬、精神安定剤、神経弛緩薬(メプロバメート、ジアゼパム)、β遮断薬(アテノロール、エギロックなど、心臓の収縮数が60分あたりXNUMX拍未満に減少しない用量)が使用されます。 2.洞性徐脈 心拍数が60未満に低下しますが、40分あたりXNUMX以上に低下します。 病因。 迷走神経の緊張の増加、交感神経の緊張の減少、洞結節の細胞への直接的な影響(低酸素血症、感染)。 診療所。 動悸、失神によって現れる。 ECG では、RR 間隔は 1 秒以上で、リズムは洞調です。 処理。 心拍数が毎分40拍未満で失神する傾向のある器質性徐脈では、アトロピンは0,5時間ごとに1,0〜3 mgを静脈内投与(最大2 mg)、または0,5〜1,0 mgを3〜4回静脈内投与します。 3. 洞性不整脈 洞結節におけるインパルスの不均一な生成による、心拍数の増加と減少の周期の交互。 病因。 その理由は、呼吸中の迷走神経の緊張の変動、心臓の器質的病理(CHD、リウマチ性心疾患、心筋炎、ジゴキシン中毒)です。 診療所。 ECG では、最長と最短の P-P 間隔の差が 0,16 si 以上の不規則な洞調律があります。 処理。 それは基礎疾患の治療から成ります。 4. 洞不全症候群 上室性頻脈の発作(または 心房細動)に続いて、長期間の重度の洞性徐脈。 病因。 器質性心疾患(心筋梗塞の急性期、アテローム性動脈硬化症、心筋炎、心臓病、ジギタリス中毒、抗不整脈薬)。 診療所。 可能性のある洞性徐脈性不整脈、長期の心静止を伴う個々の洞複合体の喪失、およびその後の調律の回復。 心停止の期間の長さによっては、めまい、失神、Morgani-Adams-Stokesの発作が起こることがあります。 処理。 頻脈性不整脈および発作性頻脈の発作では、抗不整脈薬が示されます:アイマリン50mgを静脈内または筋肉内に、ノボカインアミドを静脈内または筋肉内に5mlの10%溶液、イソプチンを静脈内に5〜10mg、インデラル(オブジダン)5mgを慎重に静脈内に、ストロファンチン0,5 0,05%溶液XNUMXmlなど 22. 房室接合部のリズム、心室リズム、期外収縮、発作性頻脈 1. 房室接続のリズム 房室結節がヒス束またはヒス束の幹に移行してから枝に分岐する領域がペースメーカーになります。 病因。 迷走神経症(健康な心臓を伴う)、薬効および代謝障害(指中毒、キニジン、モルヒネ、高カリウム血症、アシドーシス、低酸素症)、器質性心疾患(CHD、高血圧、心臓欠陥、心筋炎、リウマチ性心疾患、ショック)。 診療所。 毎分40〜60拍の正しいリズム、強化されたIトーン、頸静脈の脈動の増加を伴う徐脈。 ECG では、負の P 波、変化のない QRST コンプレックス。 処理。基礎疾患は治療中です。アトロピン、イサドリン、アルペントが使用されます。抗不整脈薬は禁忌です。高カリウム血症やアシドーシスに対しては、インスリンを併用した炭酸水素ナトリウムやブドウ糖の点滴投与が行われます。完全房室ブロックの場合は、人工ペースメーカーが埋め込まれます。 2. 心室リズム 心臓のペースメーカーは、まれな収縮率(20分あたり30〜XNUMX拍)でXNUMX次の中心になります。 病因。 重度の心筋損傷。 ECG-変更されたQRST複合体(心室性期外収縮の場合など)では、負のP波。 処理。 基礎疾患は治療中です。 3.期外収縮 心房および心室の伝導系の細胞からの時期尚早の衝動の影響下での心臓全体またはその部門のいずれかの収縮。 病因。 洞衝動の再突入(局所封鎖)、洞結節の外側の自動化の増加。 処理。基礎疾患の治療。食事療法と養生法を遵守し、水治療法を使用する必要があります。鎮静剤と抗不整脈治療が処方されます(必要に応じて)。心室細動の恐れがある場合は、リドカインまたはプロカインアミドの静脈内投与が必要です。 4.発作性頻脈 洞房結節の外側にある焦点から発せられるインパルスの結果としての心拍数の突然の増加。 病因。 強い感情、神経質な緊張、過労、ニコチンの過剰使用など。 処理。上室性発作性頻脈の軽減:洞頚動脈領域のマッサージ、バルサルバ法(眼球への圧力)の使用、プロプラノロール 40 mg の経口投与、2% イソプチン溶液 4 ~ 0,25 ml のゆっくりとした静脈内投与、低血圧がない場合 5 -効果がない場合は、10%ノボカインアミド溶液10ml -除細動。 発作性心室頻拍の発作の緩和:電気パルス療法、リドカインの静脈内注射。軽度の症状の場合は、ノボカインアミド 0,75 g を経口投与し、その後 0,25 時間ごとに 3 g を投与するか、静脈内投与します。 23. 心房細動、心房粗動、心室細動 1.心房細動(心房細動) 心房収縮の完全な脱出。 最大 350 ~ 600 のパルスが心筋内を循環します。 心室収縮のリズムが間違っています。 病因。 有機心筋損傷、甲状腺中毒症。 病因。 興奮再突入のメカニズムは、洞房結節を停止させるマイクロ再突入です。 診療所。 一般的な衰弱、動悸、息切れ。 聴診は、トーンの不整脈、トーンの音量の変化を決定します。 パルス赤字。 心電図に P 波はなく、心室波形は不規則で、等電位線は波打っています。 処理。 攻撃を止めるときは、鎮静剤が使用され、内部にプロプラノロールが含まれています。 攻撃を維持しながら - 水で希釈した4〜8 gの塩化カリウム、ノボカインアミドの5,0%溶液10,0〜10 mlの静脈内投与。 高齢患者の心不全の存在下では、ストロファンチンが使用されます。 心房細動が持続する場合には、キニジンおよび電気インパルス療法が使用されます。持続性心房細動の場合は、強心配糖体が処方されます。除細動は、最近(1 年以内)に発生した心房細動に対して実行されます。 2.心房粗動 加速され、表面的ですが、毎分200〜400回の頻度で心房収縮の正しいリズム。 病因。 器質性心疾患(弁膜症、虚血性心疾患、甲状腺中毒症、リウマチ性心疾患、心筋炎、中毒)。 診療所。 フォーム: 発作性、一定。 処理。 心房細動と同様に行われます。 3.心室細動(心室細動) 心室の個々の筋線維の非協調的で非同期の収縮。 病因。 器質性心疾患(IHD、急性心筋梗塞など、心不全、術後期、低体温症、WPW症候群、中毒、電気的損傷。 病因。 心室の筋線維の弱い不規則な収縮が認められ、大動脈の半月弁は開きません。 心臓の一回拍出量がゼロになり、臓器への血流が止まります。 4~8分以内に死に至ります。 診療所。 臨床症状は、意識の喪失、蒼白、冷汗によって特徴付けられます。 動脈圧がゼロに低下し、心音が聞こえなくなり、呼吸がなくなり、瞳孔が拡張します。 死の始まり。 ステージ I - 8 分以内の可逆的状態 (臨床的死)、ステージ II - 生物学的死。 蘇生活動。 人工換気を行っています。 効率が悪い場合は、1 回の除細動が行われます。 効果がない場合は、アドレナリンの0,1%溶液2mlを静脈内または気管内にXNUMXml注射し、導入後、除細動を繰り返します。 CPR は 40 分以内に実施する必要があります。 蘇生後、リドカインが 2 ~ 3 日間、6 ~ 8 時間ごとに筋肉内投与されます。 β 遮断薬は今後 8 ~ 18 か月間処方されます。 24. 衝動伝導障害による不整脈 洞結節、心房、心室の間の伝導障害。 病因。 器質性心疾患、コリン作動系の緊張亢進、中毒(指炎、βブロッカー)。 処理。 XNUMX度のAV遮断では、治療は必要ありません。 近位型の程度のAV遮断では、ベラパミル(イソプチン)、カリウム製剤、強心配糖体が使用されます。 ジギタリスによる完全な AV 遮断により、薬物は中止されます。 遮断を維持しながら、アトロピンの0.1%溶液0.5〜1.0mlを静脈内注射し、ユニチオールの5%溶液5mlを1日3〜4回筋肉内注射する。 突然の完全な房室遮断の場合には、キニジン、プロカインアミド、アジマリン、アラピニンの投与が必要となります。 正しいリズムを維持しながら中程度の洞耳遮断があれば、治療は必要ありません。重篤な場合には、アトロピンと交感神経刺激薬の使用。 病気の洞症候群とモルガニ-アダムス-ストークス症候群の症状がある場合、人工ペースメーカーの植え込みが必要です。 心室性不整脈の場合は、リドカイン、トリメカイン、ジフェニンが投与されます。強心配糖体は完全に禁忌です。 AV遮断および心室障害では、キニジン、ノボカインアミド、β遮断薬、コルダロン、アラピニンが使用されます。 WPW症候群(Wolff-Parkinson-White) - 房室伝導の短縮、R波の上行膝でのデルタ波(鋸歯状)の出現、および頻脈発作。 1930年に記述され、頻脈発作のある一見健康な若者に見られました。 病因。 病因は、短い房室結節、XNUMX つの房室結節の存在の可能性、インパルスを伝導するための追加の経路 (ケント束、マハイム束、ジェームズ束) です。 診療所。臨床症状が現れない場合もあります。上室発作性頻脈の発作が起こる可能性がありますが、心房粗動や心房細動の発作が起こることはあまりありません。突然死や心不全は非常にまれです。 ECGは、リードII、III、aVFで負のデルタ波を示します(後部横隔膜心筋梗塞と区別する必要があります)。 処理。 頻脈の頻繁な発作により、予防治療が行われます。 症候群 LGL (Laun-Ganong-Levin) - 変更されていない QRS 複合体を伴う PQ の短縮、上室性頻脈の発作が可能です。 CLC (Clerk-Levy-Christerko) 症候群。 変更されていない QRS 群を伴う P-Q の短縮、心室性不整脈の可能性があります。 Parasystole-XNUMXつのペースメーカー(洞と異所性)の存在、独立して機能します。 心電図上:前の正常な心室複合体から異所性のものまでの一定の距離、一定の短い異所間間隔、心室傍収縮がより頻繁に認められます。 出口遮断を伴うセンターの異所性活動は、傍収縮のまれな変種であり、異所性ペースメーカーは、メインのものよりも高い率を持っています。 25.心不全 心臓血管系が安静時と運動時の両方で必要な量の血液を臓器や組織に提供できない病的状態。 病因。 心筋の感染性炎症および中毒性病変、心筋の血液供給障害、代謝障害、圧力による心臓の過負荷、容積、弁不全などの心臓の欠陥、心臓の過負荷と心筋損傷の組み合わせ、心不整脈。 病因。心不全の初期には、心臓および心臓外の代償機構の機能が注目されます。 診療所。心不全の初期段階は、運動時の息切れ、夜間の空咳、夜間頻尿が特徴です。聴診ではギャロップリズム、IVトーンが聞こえます。 慢性左心室心不全は、大動脈欠損、僧帽弁閉鎖不全、動脈高血圧、冠動脈疾患、および左心室に影響を与える疾患によって発症します。息切れ、チアノーゼ、咳が現れます。痰や喀血を伴ううっ血性気管支炎が発症します。肺では呼吸困難があり、下部では湿った小および中程度の泡状のラ音、心臓の左への拡張、頻脈、肺動脈上の第2音のアクセントが見られます。 慢性右心室心不全は、僧帽弁欠損、肺気腫、肺炎硬化症、三尖弁閉鎖不全症、先天性欠損症を伴って発症します。 体循環の静脈の血液の停滞、息切れ、動悸、脚の腫れ、右季肋部の痛みと重さ、小さな利尿があります。 表現された先端チアノーゼ、頸静脈の腫れ、心臓の衝動、心窩部の拍動、右への心臓の拡張。 プレシャ症状と静脈拍動、腹水、胸水が見られる。 診断研究。 血液のコロイド浸透状態、ナトリウム、カリウム、カルシウムなどの電解質バランス。 ECGは、左心房または右心房の過負荷などの兆候を明らかにします。 EchoCG研究は、空洞の増加、心収縮性の減少を決定します。 X線検査は、心臓の空洞の拡大、中枢および末梢の静脈うっ血を確立します。 処理。 表番号10には、液体と食卓塩の制限が割り当てられています。 心筋収縮機能を改善するには、強心配糖体、β-アドレナリン受容体刺激薬、ACE阻害薬が処方されます。 心筋代謝の正常化は、カリウム、ATP、ビタミンB群、アミノ酸、同化ホルモンによって行われます。 末梢循環を改善するために、カフェイン、コルジアミン、および末梢血管拡張剤が使用されます。 小さな円の停滞の解消は、流血、速効性利尿薬 - ウレギット、マンニトールの使用によって行われます。 心臓血管系の緊張を高めるために、運動療法、マッサージ、二酸化炭素および硫化水素浴が処方されています。 天気。 I期とIIA期-比較的良好、IB期-深刻、III期-不利。 26. 肺炎 (病因、病因、分類、臨床) 肺組織のすべての構造要素と肺の肺胞への義務的な損傷を伴う、肺の急性の感染性および炎症性プロセス。 病因。すべての場合において、それらはグラム陽性またはグラム陰性の微生物叢によって引き起こされます。免疫不全肺炎では、ニューモシスチス・カリニ、サイトメガロウイルス、単純ヘルペス、真菌などが見られます。誤嚥性肺炎では嫌気性微生物が検出されます。 病因。市中肺炎では、粘液線毛クリアランスおよび粘液線毛バリアの破壊により、気管気管支樹の内皮への損傷が発生します。マクロファージの機能、リゾチームとインターフェロンの分泌が妨害されます。 院内肺炎では、咳反射が抑制され、手術や人工換気中に気管気管支の粘膜が損傷し、免疫抑制療法を背景に全身および局所の免疫防御も急激に低下します。 分類。 それらは、市中感染、自宅、外来、院内、または病院、院内、誤嚥に分けられ、重度の免疫障害のある人に見られます。 重大度は次のとおりです。 1)軽度:軽度の中毒(意識がはっきりしている、38°Cまでの発熱、毎分90拍までの頻脈、血圧は正常)、X線での安静時ではなく運動時の息切れはわずかです-病変は小さいです。 2)中等度:中等度の重度の中毒(意識清明、軽度の多幸感、発汗、脱力感、39℃までの発熱、毎分100回までの頻脈、中等度の血圧低下)、安静時の息切れ(息が上がる回数)毎分30まで)、X線上 - 肺組織の顕著な浸潤。 3) 重度の程度:重度の中毒(最高39〜40℃の体温、無力感、失神、せん妄、毎分100拍以上の頻脈、虚脱)、安静時の息切れ(毎分30〜40回の呼吸運動)、チアノーゼ、X線で広範な浸潤、肺炎の合併症が一般的です。 肺炎の有病率によると、大葉性、分節性、右側、左側です。 診療所。ホットフラッシュ段階: 急性発症: 悪寒、頭痛、呼吸時の胸痛、発熱、空咳、後に「錆びた」痰が現れます。口唇ヘルペス(鼻炎)、患側の頬の充血、鼻翼の腫れなどが現れることがあります。呼吸するとき、影響を受けた胸部の半分は健康な胸部よりも遅れます。パーカッション - 鼓膜の色合いを伴う肺の音。聴診 - 小胞呼吸の弱体化、穏やかな初期音 - 「内圧」音、胸膜の摩擦音。 肥厚段階では、化膿性の痰を伴う咳、継続的な発熱、息切れ、呼吸時や咳時の胸痛、精神的興奮、ヘルペス、頬の紅潮、皮膚の黄疸、強膜などが現れます。声の震えと気管支炎が増加します。鈍い音がパーカッションによって検出されます。聴診では、気管支呼吸音と胸膜摩擦音が聞こえます。 解決段階では、生産的な咳が現れ、大量の痰、体温が低下します。 パーカッションは、鼓膜の色合いの鈍さによって決まります。 荒い呼吸、ざらざらしたクレピタス - 「redux」クレピタス、響き渡る湿ったラ音が聴診されます。 27.肺炎(診断、治療、予後、予防) 診断研究。 一般的な血液検査が行われます(白血球増加症、ESRの増加)。 血液の生化学的研究は、タンパク異常血症によって決定されます。 グラム染色による細菌検査、深い咳の際に得られた喀痰の培養、ポリメラーゼ連鎖反応による抗原の測定が行われます。胸水が検査されます(白血球式による白血球の計数、pHの測定、LDH活性、タンパク質含量、グラム塗抹標本、好気性菌、嫌気性菌、マイコバクテリアの培養)。線維気管支鏡検査は、微生物汚染の定量的評価(肺結核を除外するため)および胸部X線撮影とともに行われます。 処理。病原体に対する積極的かつ早期の影響、合理的な抗菌療法の使用、理学療法と薬物療法(NSAID)の複合使用による抗炎症治療、中毒症の除去、肺およびその他のシステムの機能不全の矯正(リハビリテーション)を提供します。 )、病因的および対症療法。気管支拡張薬は、肺の排出機能を改善するために粘液溶解薬(アンブロキソール、ムコジン、ブロムヘキシン、気管支など)と組み合わせて使用されます。気管支閉塞用 - 抗コリン作用のある気管支拡張薬(Atrovent、Berodual)。患者は、禁忌(膿瘍形成、喀血)がない場合、早期の治療用呼吸訓練(体温が低度に低下し、血行力学的障害がない場合)、理学療法(肺病巣の領域へのマイクロ波照射)が適応となります。 、腫瘍または特定のプロセスの疑い、重度の心臓病理の存在)。抗菌療法のコースの最後に、胃腸管からの禁忌がない場合、NSAIDが処方されます。 重症でない肺炎の抗菌療法は、安定した体温の正常化に達した時点で完了できます (3 ~ 4 日以内)。 治療期間は通常7〜10日です。 重度の肺炎では、抗生物質を使用するXNUMX段階の方法が使用されます。臨床状態を考慮して、非経口投与から経口投与への移行はできるだけ早く行う必要があります。 抗生物質療法の十分性の基準は、37,5°C未満の体温、中毒なし、呼吸不全なし、化膿性喀痰なし、血液パラメータの正常化:10 l未満の白血球、80%未満の好中球、6歳未満の若者、負のダイナミクスなしレントゲン写真で。 移行基準 (治療開始後平均 2 ~ 3 日): 37,5 時間間隔で 8 回連続測定した体温の正常化 (XNUMX °C 以下)、息切れの軽減、意識障害の欠如、ポジティブなダイナミクス病気の他の症状がないこと、胃腸吸収障害がないこと、経口治療に対する患者の同意。 フロー。 急性、長期および慢性。 天気。 合併症がない場合-好ましい、合併症がある場合、それは彼らによって決定されます。 防止。 体の硬化、禁煙、体調の悪い方の診療所での経過観察。 28. 慢性気管支炎 気管支粘膜および気管支周囲組織におけるびまん性の炎症変性過程で、痰を伴う咳が年間少なくとも 3 か月以上、2 年以上にわたって継続的または周期的にみられます。 病因。 原因となる要因:喫煙、感染(ウイルスまたは細菌)、毒性曝露、職業上の危険、β-1-アンチトリプシンの欠乏、家庭の大気汚染。 病因。気管支腺の杯細胞の過形成が発生し、気管支内の粘液の過剰分泌とその性質の変化、炎症性浮腫と気管支粘膜の浸潤、気管支の開通性と気管支の排液機能の破壊、プロテイナーゼ阻害剤間の不均衡(a-1) -アンチトリプシン)およびプロテイナーゼ(好中球エラスターゼ)。 診療所。 単純な慢性気管支炎では、咳、倦怠感、脱力感、倦怠感の増加が認められ、聴診:呼吸困難、時には衰弱します。 粘液性の慢性気管支炎では、湿った、音のする細かい泡立つラ音が発生することがあります。 慢性閉塞性気管支炎では、咳、痰、息切れ、びまん性チアノーゼ(唇、耳たぶ、先端チアノーゼ)、まれな深呼吸、樽型の胸が増加します。 肺の境界のパーカッション変位、それらの不動、箱入りの音。 聴診 - 長時間の呼気を伴う一様な呼吸の弱体化、散らばった乾いた騒々しいラ音、咳の後に消える。 診断研究。一般的な血液検査が行われます(白血球増加症、増悪時の単純性および粘膿性気管支炎におけるESRの増加、閉塞性気管支炎におけるヘマトクリットが男性で52%以上、女性で47%以上)。免疫血液検査(免疫応答の非特異的および体液性成分の活性の低下、閉塞性気管支炎における細胞成分の活性の増加)、喀痰検査(マクロおよびミクロ研究 - 細胞学、細菌叢)。肺の機能状態が検査されます(体積と速度の指標の決定) - ピーク蛍光測定法、スパイログラフィー、および呼吸速度計が使用されます。コンピューター断層撮影(肺の形態学的変化、その位置、サイズ)、ECG(症状の心臓起源の除外、右心肥大の判定)。 合併症。 限局性肺炎、肺気腫、呼吸不全、慢性肺性心、続発性赤血球増多症、気管支拡張症。 処理。急性期では、抗菌療法(化膿性痰の存在下)、M-抗コリン薬、b2アゴニスト、メチルキサンチン、粘液溶解薬、抗ヒスタミン薬、酸素療法、気管支鏡治療、理学療法、理学療法、合併症の治療が行われます。 寛解段階では、気管支拡張薬(適応がある場合)、粘液溶解薬(粘膜うっ滞の症状に使用)、理学療法、スパトリートメント。 フロー。 再発、慢性、進行性。 防止。 以下:急性気管支炎および呼吸器疾患のタイムリーな治療、慢性気管支炎の初期段階の早期発見および治療、体の硬化。 29. 気管支拡張性疾患 慢性気管支内化膿によって明らかにされる、肺の下部におけるプロセスの主な局在化を伴う気管支の局所的拡大。 この病気は、子供と成人に見られる気管支の発達における遺伝的欠陥に関連しています。男性はより頻繁に病気になります。気管支拡張症には、活発な炎症過程により肺組織への損傷が優勢となる続発性気管支拡張症は含まれません。 病因。 病因としては、気管支肺感染症、異物の誤嚥、分泌物貯留を伴う気管支狭窄、および狭窄から遠位の絶え間ない化膿、気管支奇形、先天性素因 (Sievert-Kartagener 症候群) などがあります。 病因。気管支の開存性が破壊され(閉塞性無気肺の形成)、気管支の炎症が発生し、気管支内圧が増加し、気管支の弾性と機械的安定性が低下し、小気管支の閉塞が発生します(嚢胞性線維症)。 診療所。この病気の主な症状は、主に午前中に、大量の粘液膿性または化膿性痰の放出を伴う湿性咳嗽、喀血です。喀痰の量は体の位置に依存します。起立呼吸の状態では喀痰の量が増加します。患者は、酩酊、体重減少、体温の上昇、顔のむくみ、びまん性チアノーゼの土っぽい色合い、および胸の患側の収縮に気づきます。指はドラムスティックの形、爪は時計の形をしています(低酸素症の兆候)。打楽器の演奏中に、打楽器音のモザイクの性質が決定されます (低固有の符号)。聴診により、荒い呼吸、持続的な湿った中程度および粗い泡立ちのラ音、および騒々しい乾いたラ音のポケットが明らかになります。 診断研究。一般的な血液検査が行われ、貧血、左への偏移を伴う好中球性白血球増加症、ESRの増加が明らかになります。一般的な尿検査、生化学的血液検査(異常蛋白血症:低蛋白血症、アルブミン血症、高ガンマグロブリン血症)、喀痰検査(細菌叢の巨視的および顕微鏡的研究:三層構造で白血球が多い)も行われます。気管支鏡検査では、気管支の内腔に多量の痰が見られ、粘膜の充血、痰の持続的な流れが観察されます。気管支造影 - さまざまな形の気管支拡張症、X線撮影 - 影響を受けた肺の容積の減少、肺の細胞パターン。肺の機能研究が行われています。 処理。患者には、B. E. Votchal に従って、食事療法 No. 15、積極的な体位ドレナージが処方されます。抗菌薬が処方され(非経口および気管支内)、繰り返しの衛生気管支鏡検査、気管支拡張薬療法、粘液溶解薬、減感作薬、同化ホルモン、ビタミン(グループB、C)が投与され、頻繁に増悪し、XNUMXつの葉のみで気管支拡張症が蔓延している場合、外科的治療が行われる。 (部分切除)が適応となります、葉切除術)。 フロー。 進行性の長期寛解が可能です。 天気。 病変が限られている場合 - 有利であり、広範なプロセスと合併症の存在がある場合 - 不利です。 防止。 肺感染症のタイムリーな治療、禁煙、体系的な位置ドレナージ、合併症の治療。 30. 肺膿瘍 実質および気管支の破壊、それらの融解および空洞の形成を伴う、肺組織の限定的な化膿性炎症。 病因。 異物による気管支閉塞、急性肺炎、気管支拡張症、胸部外傷、感染による血行性塞栓症。 病因。 肺組織への感染病原体の浸透(気管支、血行性、リンパ性経路、異物の吸引)、気管支の排水機能の違反があります。 分類 臨床経過の特徴に応じて、疾患は次のように分類されます。 1) 起源別: 急性肺膿瘍および慢性肺膿瘍; 2) ローカリゼーションによる (セグメント、セグメント、右側または左側)。 3) 合併症による。 診療所。 急性肺膿瘍(OAL)では、急性発症(空咳、悪寒)、悪寒から激しい発汗(多忙な熱)、精神障害、顔のむくみ、頬の紅潮、呼吸中の胸の患部側の遅れ、打楽器音の局所的な肥厚、気管支の色合いを伴う激しい呼吸、および特徴的な空洞を開いた後の期間口いっぱいに化膿した悪臭を放つ痰が突然排出され、体温が低下し、中毒が減少します。 肺の患部に対するパーカッションは、聴診、両性呼吸、湿った中程度および大きな泡立つ可聴ラ音を伴う中耳炎の出現によって決定されます。 慢性肺膿瘍(CHAL)では、患者は悪臭のある痰を伴う咳、喀血、悪寒、発汗、顔のむくみ、びまん性チアノーゼ、口臭、ばち状の指、時計皿状の爪(低酸素症の兆候)、その上にある領域からアンフォリックな呼吸と湿った響きの良い細かい泡のラ音が聞こえます。 診断研究。一般的な血液検査が実行され、組織化期間中に、左への急激なシフトを伴う好中球性白血球症、ESRの増加が、剖検後の期間に決定されます-指標の正規化。 CALあり - 左へのシフトを伴う好中球性白血球増加症、ESRの増加。免疫学的血液検査(リンパ球減少症、免疫反応の非特異的および体液性成分の活性の増加)、喀痰検査(マクロおよびミクロ研究 - 細胞学、細菌叢、弾性線維)、X線検査(組織化中 -輪郭が不鮮明な大規模な暗色化; 気管支の解剖後 - 厚い浸潤壁と水平レベルの液体のある空洞; 胸膜への突破口 - 胸腔内に液体とガスが存在しない)。 フロー。 急性および慢性。 処理。十分な量のタンパク質とビタミンを含む高品質の栄養(食事番号 15)、栄養混合物の注入、抗菌療法、解毒療法、気管支けいれん療法を含む薬物治療、体位ドレナージ、内視鏡による衛生管理など、患者に対する細心の注意が必要です。気管支、ヘパリンの使用(DIC症候群を予防するため)、粘液溶解薬および去痰薬。 31. 肺の壊疽 肺の壊疽は、肺組織の進行性の壊死および低栄養性(腐敗性)の腐敗であり、制限される傾向はありません。 この病気は劣性遺伝で、原則として親から子へは伝染しません。 病因。 この疾患の原因物質は、非クロストリジウム性嫌気性菌です。 慢性アルコール依存症、糖尿病、衰弱した患者の肺炎などの病気は、肺壊疽を発症しやすくします。直接の原因としては、気道への異物の侵入、大葉性肺炎、肺の膿瘍またはエキノコックスなどが考えられます。血管のさまざまな病気。 肺壊疽には免疫学的形態と非免疫学的形態があり、アトピー性、感染性アレルギー性、不ホルモン性、自己免疫性、神経精神性、アドレナリン作動性不均衡、原発性気管支反応性の変化、コリン作動性など、多くの選択肢もあります。 病因。 嫌気性細菌は肺組織に浸透し、細菌のエキソトキシンの活性化とそれらの肺組織への直接的な影響、進行性の肺組織壊死、患部の血管血栓症、肉芽組織の形成障害。 診療所。この病気の主な症状は、悪臭のある痰と肺組織の破片を伴う咳、高熱、胸痛、息切れであり、病気の発症時に打診すると、だるさの拡大が明らかになります。ピーク期間中 - 空洞の形成による鼓膜炎領域の出現。触診では、患部の痛み(キースリングの症状)と打診(ザウアーブルッフ症候群)(プロセスにおける胸膜の関与)、触診 - 最初に声の震えの増加、次に弱まりが決定されます。聴診が聞こえ、最初は気管支呼吸があり、次に呼吸が急激に弱まります。 追加の診断研究。 一般的な血液検査が行われ、好中球性白血球増加症が左への急激なシフト、ESRの増加によって決定されます。 喀痰の研究も行われています(マクロ検査中、喀痰は3層を形成します:上部は泡状、液体、中央は漿液性、下部は腐敗した肺組織の断片、ミクロ検査はフローラ、細胞診)、X線検査(複数のコンフルエントな空洞の不規則な形状の存在を伴う明確な境界のない大規模な浸潤)。 鑑別診断。 結核、肺がんで実施する必要があります。 フロー。 病気の経過は重度で進行性です。 処理。抗菌療法は(非経口、静脈内)行われ、場合によっては肺動脈に注射されます。数種類の抗菌薬を組み合わせています。解毒療法が行われます(レオポリグルシン、ヘモデズ、血液吸着、自己血の紫外線照射)、気管支鎮痛療法、内視鏡による気管支の消毒とその後の抗生物質、酵素、消毒薬の投与、輸血(貧血発症の場合)、ヘパリンの使用(播種性血管内凝固症候群を予防するため)。 防止。 予防策には、急性肺炎の適切な治療、適切な気管支ドレナージ、慢性感染病巣の衛生化、禁煙が含まれます。 32. 肺動脈 (PE) の血栓塞栓症 静脈系、右心房、心臓の心室、またはこれらの領域に入った他の物質に形成された血栓による肺の動脈床の閉塞。 病因。静脈血栓(85%の場合、発生源は下大静脈系にあり、心臓の右室や上肢の静脈にあることははるかに少ない) - 脂肪滴、腫瘍細胞、空気、寄生虫、異物。 危険因子には、高齢、アテローム性動脈硬化症、悪性腫瘍の存在、妊娠、避妊薬、肥満、静脈瘤などがあります。 病因。 R. Virchowのトライアドは特徴的です:血流の速度の低下、血液凝固の増加、血管壁の損傷。 分類。 病気が分かれる 1) 下流: 急性、亜急性、再発。 2) 患部に応じて: 小さい (オフになっているチャネルのボリュームの最大 25%)、準大規模 (最大 26-50%)、大規模 (最大 51-75%)、致命的 (75% 以上) ); 3)症状の重症度に応じて。 診療所。 主な症候群は次のとおりです。肺 - 胸膜(気管支痙攣、息切れ、咳、喀血、胸膜摩擦音、胸水)、心臓(胸骨後痛、頻脈、アクセントIIトーン、肺動脈上の収縮期および拡張期雑音、心膜摩擦雑音) 、低血圧 、頸静脈の腫れ、チアノーゼ)、腹部(腹部の右上腹部の痛み)、脳(意識の喪失、痙攣、麻痺)、腎臓(無尿)。 症状の重要性と程度に応じて、症状は次の順序で分布します:頻脈、胸痛、息切れ、喀血、発熱、湿性ラ音、チアノーゼ、咳、胸膜摩擦音、虚脱。 診断研究。喀痰検査と血液凝固系の検査が行われます(中程度の凝固亢進、血小板b-トロンボグロブリンレベルの増加、およびアンチトロンビンIIIの減少)。 ECG: 頻脈、心房および心室ベクトルの右への偏位、右脚枝の一過性遮断。 X線検査:肺根の拡大、肺パターンのびまん性の枯渇。灌流シンチグラフィーが示されます(テクネチウムで標識されたタンパク質のコロイド溶液の静脈内投与後の肺への放射線の記録) - PEでは放射線が減少します。 フロー。 死亡のリスクに関連しています。 処理。 I期の急性PEでは、ヘパリン10~000 IUの緊急静脈内投与を行い、鎮静剤、鎮痛剤を処方し、酸素を投与します。 II期では、ストレプトキナーゼ(25万IU点滴静注)、血管作用薬、制酸剤療法、ヘパリン投与(5000~10000IU、1日4回、血液凝固の制御下)を示す。 III段階では、IおよびII段階の治療の効果がなく、病気の発症から15時間以内に塞栓摘出術が行われます。 再発性肺塞栓症の場合は、間接的抗凝固薬の長期使用(6~12か月)が必要です。 予防 脅かされている不測の事態のタイムリーな治療、食物中の動物性脂肪とコレステロールの量の減少。 33. 慢性閉塞性肺疾患 (COPD) 慢性閉塞性肺疾患は、肺疾患の異種群であり、閉塞性のタイプに応じて肺の外呼吸機能の障害が組み合わされています。 それらは、現代の治療プログラムの使用にもかかわらず、進行が避けられなくなる後期段階で診断されます。 COPDには、慢性閉塞性気管支炎(88〜90%)、重度の気管支喘息(8〜10%)、肺気腫(1%)など、呼吸器系の慢性疾患が含まれます。 米国と英国では、COPD には嚢胞性線維症、閉塞性気管支炎、気管支拡張症も含まれます。 全身性閉塞では、鑑別診断が行われます。 COPD の個々の病理学的形態の病因、臨床、診断、および治療は、個別に説明されています。 外来での管理。患者の早期特定が必要であり(疾患の軽度および中等度の場合)、適切な基本療法の早期処方(軽度のCOPDの場合、粘液溶解薬の追加の可能性を伴うアトロベントによる3週間の治療が必要、適応症に応じて気管支拡張薬の追加処方) (気象条件、仕事の性質、悪い習慣)、中等度および重度の COPD では、気管支拡張薬 (Atrovent、Berodual 2 回を 3 日 4 ~ 3 回) の長期 (継続的) 使用が必要です。必要に応じて、Saltos、Teopec、Theodur、粘液うっ滞に対しては、粘液溶解薬などを追加する;主観的状態が安定し、最大呼気流量が3か月間安定し続けた場合、気管支拡張薬は中止することができる。モニタリングは、ARVI またはインフルエンザの後に、咳が長く続き、非咳嗽性でけいれん性の性質があり、鎮咳薬の服用(アトロベントを XNUMX 週間処方)でコントロールできない患者に対して実施されます。 病因。この状態の理由は、交感神経刺激薬や他の気管支拡張薬に対する耐性、急速に進行する全肺閉塞、低酸素症および高炭酸ガス血症の発症である可能性があります。 診療所。 3段階の流れがあります。 ステージ1では、遠隔ノイズと聴診データ、頻脈、圧力上昇傾向、強心配糖体への耐性、肺動脈上のIIトーンのアクセントと分裂、不安、緊張、無力症、淡いチアノーゼの間に不一致があります。 ステージ2では、呼吸不全、頻呼吸、乏呼吸が増加し、ソノリティと乾性ラ音の数が減少し、それらが消失する可能性があり、「無声」肺の形成、低血圧、非代償性呼吸アシドーシスおよび高炭酸ガス血症が起こります。 ステージ3では、顕著なびまん性チアノーゼ、すべての反射の関与による意識の喪失、「サイレント」肺症候群、頻繁で小さな脈拍、心音、低血圧、虚脱、低酸素性昏睡が形成されます。 処理。治療は、b2作動薬の回避、グルココルチコイド(プレドニゾロンとして1500日あたり最大3mg)の非経口および経口投与、補水療法(XNUMX日あたり最大XNUMXリットルの水分)、硬膜外麻酔、気管支肺胞の治療的洗浄による人工換気からなる。 34. 気管支喘息(病因、病因、分類、クリニック、診断) 多くの細胞および細胞要素が役割を果たす気道の慢性炎症性疾患。 慢性炎症は、気道過敏症の付随的な増加を引き起こし、特に夜間または早朝に、喘鳴、息切れ、胸部圧迫感、および咳の再発エピソードにつながります. これらのエピソードは、通常、広範囲に及ぶがさまざまな気流の障害に関連しています。 病因。 病気の発症を引き起こす原因は、内的要因(体の固有の特徴)と外的要因(素因のある人々の病気を発症する可能性を変更する)に分けられます。 病因。 有害な危険因子(活性化された好酸球、マスト細胞、マクロファージ、Tリンパ球)に反応して気管支壁に特定の炎症プロセスが形成され、気管支閉塞が発生し、気管支過敏性が増加します。 気道閉塞には4つの形態があります:急性気管支収縮(平滑筋のけいれんによる)、亜急性(気道の粘膜の腫れによる)、閉塞性(粘膜栓の形成による)、硬化性(気管支壁の硬化による)病気の長くて重度の経過を伴う)。 分類。 喘息は、アレルギー成分が優勢で、非アレルギー性で、混合している可能性があります。 診断を下す際には、病因、経過の重症度、および合併症が考慮されます。 診療所。 前駆体の期間は、鼻水、くしゃみ、涙目、喉の痛みの感覚、および発作性咳嗽が現れることを特徴とします。 長期的には、患者は強制的な姿勢(起座呼吸)を取り、呼気性呼吸困難、遠隔の乾いた喘鳴、まれな深呼吸、びまん性チアノーゼ、頸静脈の腫れ、呼吸行為に補助筋肉が関与し、拡張があります。肋間スペースの。 パーカッションは、激しい呼吸、多くの乾いた口笛の音によって決まります。 頻脈の増加。 回復期には、排出しにくいガラス質の粘稠な痰を伴う咳が出現し、遠くで喘鳴が消失します。パーカッションはボックスサウンドの低減によって決まります。聴診 - 空性喘鳴の減少。 診断研究。 一般的な血液検査が行われ、白血球増加、好酸球増多、赤沈の増加が検出されます。 アレルギー状態(IgEの存在)が決定され、アレルゲンによる皮膚検査が行われます。 喀痰を検査します(巨視的に - 粘性、透明、顕微鏡的に - 好酸球、シャルコー・ライデン結晶およびクルシュマンらせん、好中球)。 肺の機能研究が行われ(OVF1、FZhEL、PSVの研究)、気管支拡張剤を含むサンプルが置かれます(気道過敏性の研究)。 気道炎症マーカーの非侵襲的測定が行われます(高張食塩水の吸入または自然に分離された後の好酸球または異染性細胞の存在に関する喀痰検査)。 NaECG: 右心室の過負荷。 フロー。 多くの場合、進行性の悪化と寛解の期間。 35. 気管支喘息(治療、予防) 処理。 コースの重症度、抗喘息薬の入手可能性、患者の個々の生活条件に基づいて選択され、夜間症状を含む慢性症状の重症度を最小限に抑えます。 吸入グルココルチコイド: ベコチド、ベクロコート、パルミコート、インゴコート、ベクラジェト。投与経路は吸入です。 全身性グルココルチコイド: プレドニゾン、プレドニゾロン、メチルプレドニゾロン。投与経路:経口または非経口。 クロモン: クロモグリク酸ナトリウム (Intal)、ネドクロミル ナトリウム (Tyled)。 これらはマスト細胞の膜を安定化し、マスト細胞からの IgE の間接的な放出を抑制します。主に軽度の持続性気管支喘息に吸入で処方されます。 メチルキサンチン:テオフィリン、アミノフィリン、アミノフィリン、テオデュア、テオペック、テオテオレク、テオタード、レトフィル。気管支喘息の経過を制御するために使用されます。投与経路:経口。 長時間作用型吸入β2作動薬:フォルモテロール、サルメテロール。 作用持続時間は12時間以上。 気管支の平滑筋を弛緩させ、粘膜繊毛クリアランスを増加させ、血管透過性を低下させます。 短時間作用型吸入b2作動薬:フェノテロール、ピルブテロール、プロカテロール、サルブタモール、テルブタリン、ベロテック、喘息患者。 アクションの期間は4〜6時間です。 投与経路は吸入です。 短時間作用型経口β2刺激薬:サルブタモール、テルブタリン、バンブテロール。それらは気管支の平滑筋を弛緩させ、粘液線毛クリアランスを増加させ、血管透過性を低下させ、マスト細胞および好塩基球からのメディエーターの放出を調節します。 抗ロイコトリエン薬:モンテルカスト、プランルカスト、ザフィルルカスト - システイニルロイコトリエン受容体拮抗薬、ジロートン - 5-リポキシゲナーゼ阻害剤。 第二世代抗ヒスタミン薬: (H1 ブロッカー): アクリバスチン、アステミゾール、アセラスチン、セチリジン、エバスチン、フェキソフェナジン、ケトチフェン、ロラタジン、ミゾラスチン、テルフェナジン。アレルギー反応の発症を抑制します。投与経路:経口。 全身非ステロイド療法:トロレアンドマイシン、メトトレキサート、シクロスポリン、金製剤。 経口グルココルチコイドの必要性を減らすために、グルココルチコイドの望ましくない影響に対する免疫調節剤を含めます。 それらは、呼吸器専門医の監督下でのみ処方されます。 投与経路は経口である。 軽度の窒息発作の場合は、短時間作用型β2刺激薬(ベロテックまたはサルブタモール)を6時間以内に最大XNUMX回吸入、抗コリン薬(アトロベント、トロベントール)を同時または単独で吸入、メチルキサンチン(アミノフィリン錠)を同時または単独で服用します。と示されている。 中等度の窒息の軽減は、軽度の窒息発作に対する治療法として、アミノフィリン 2,4% - 10,0 ml の静脈内投与、エフェドリン 5% - 0,5 ml の皮下投与、アルペンタ 1 ml の静脈内投与(任意)によって行われます。コルチコステロイドは、経口または点滴(効果がない場合)によって使用されます。効果がない場合は、b2 作動薬の投与を中止します。 天気。 重度の場合 - 障害。 36. 肺気腫 終末細気管支または非呼吸細気管支の壁の拡張または破壊による遠位に位置する空間のサイズの増加を特徴とする状態。 病因。 この疾患の原因は、慢性閉塞性肺疾患、慢性肺炎、塵肺症、結核である可能性があります。 病因。 気管支の内腔の狭窄、肺胞内圧の上昇、肺胞壁の薄化、それらの栄養の侵害、弾力性、肺胞炎の発症、肺胞間中隔の破壊があります。 分類。 肺気腫には、間質性、縦隔性、代償性の形態があります。 臨床的に、肺気腫は次のように分類されます。 1) 起源別: 原発性 (特発性) - a-1-アントリプシン、b-2-マクログロブリン、二次性の遺伝性機能不全 (気管支内腔の慢性閉塞の発生による); 2)発達の性質による:急性(突然の長期の気管支閉塞による-気管支喘息の発作後)、慢性(永続的な気管支閉塞の存在による); 3) 合併症による。 診療所。 原発性肺気腫は、呼気性の息切れ(原因不明)、非生産的な咳、および気腫性(呼吸)タイプの閉塞の出現によって現れます。 続発性肺気腫では、ピンク色の顔色、乾いた咳が認められ、粘膿性または化膿性の痰、呼気性の息切れを伴う慢性気管支炎の悪化が見られます。それは徐々に進行し、人生の6代から7代で悩み始めます。樽型の胸、息を吸うときの肋間腔の収縮、呼吸における補助筋の関与、短い首、頸静脈の腫れ、および先端チアノーゼがあります。気管支性タイプの閉塞(「チアノーゼ性浮腫」)が現れ、患者は体重が減少し、座ったまま寝ることが多くなります。打診では、箱状の色合いがあり、肺の下縁は肋骨1〜2本低くなり、可動性が制限され、肺の頂点は鎖骨の上に膨らみます。肺心臓は、右心室のタイプ(終末期)、肝臓の肥大に従って形成されます。 診断研究。 一般的な血液検査が行われ、代償性赤血球増加症とESRの適度な増加が認められます。 肺の機能研究が行われます - 強制呼気速度の減少、ティフノ指数の減少、総肺活量と残気量の増加に伴う肺の肺活量の減少、肺の拡散容量。 気管支拡張剤の吸入試験は陰性です。 ECGは、右心房肥大(Pおよび右心室(S)の増加)を示す。 X線検査-肺野の透明性の向上、横隔膜の低位、肋間腔の拡張。 処理。気管支肺感染症がある場合は、抗生物質が処方されます。気管支拡張薬(M-抗コリン薬、β2-アゴニスト、メチルキサンチン)、粘液溶解薬、酸素療法、理学療法、運動療法、療養所での治療(重度の肺心不全がない場合)が適応となります。 フロー。 慢性、進行性。 天気。 逆。 37. 肺がん 肺がんはよくあることです。 主に40~60代の男性に発症します。 病因。 病因は不明です。 肺がんの発生に寄与する:発がん物質(ニッケル、コバルト、鉄)への曝露、鉱業での粉塵の吸入、自動車エンジンでの燃料の不完全燃焼の生成物、タバコの煙への曝露、肺の慢性炎症過程、悪化遺伝、免疫不全状態。 病因。大気管支の腺上皮に対する外増殖性気管支内損傷が発生し(1次、2次、まれに3次)、その後肺組織に移行します(通常は右側で、上葉に局在しますが、下葉と中葉に局在することはあまりありません) )、縦隔臓器、所属リンパ節。肺の対応する割合が減少し、縦隔臓器が病変に向かって移動します。二次炎症プロセスが患部で発生します。肝臓、骨髄、骨髄への損傷を伴う肺外転移。 診療所。主な症状:咳(反応性気管支炎の発症に関連し、次に肺無気肺、限局性肺炎、肺組織の虚脱)、咳の性質は発作性、百日咳、最初は乾いていて、後に粘液化膿性の痰が混じり、血液(血栓)が混じる、肺出血)。損傷を受けた側の胸に痛みがあり、腫瘍が胸壁に成長し、肋骨や脊椎が転移の影響を受けるにつれて痛みの強さが増します。呼吸困難は徐々に増加し、肺無気肺、胸膜内の大量の浸出、縦隔臓器の圧迫の発症が認められます。体温の上昇があります(炎症過程、癌中毒、合併症の発症)。衰弱、発汗、疲労、体重減少、および患側の胸壁の収縮が発生します。 パーカッションの音の鈍さが病巣を覆っています。 胸水 - 胸膜摩擦摩擦の存在下での聴診による小胞呼吸の弱体化。 診断研究。 一般的な血液検査が行われます(貧血、左シフトを伴う好中球性白血球増加症、ESRの増加)。 免疫学的血液検査(免疫不全状態、免疫応答のすべての部分の活性の低下)、肺の機能研究(体積と速度の指標の減少)、および喀痰検査(細胞診)が行われます。 X線検査:上葉および中葉気管支の中央がんの場合、肺葉の容積の減少に伴い、葉全体または部分の黒ずみが発生します。 主気管支の癌では、その狭窄は縦隔の病側への移動とともに現れます。 末梢性肺がんでは、直径1〜5cmの密な丸みを帯びた影があり、上葉に多く見られます。 処理。 早期の外科的治療、放射線療法、化学療法、合併症の対症療法。 フロー。 急速な進行。 天気。 逆。 防止。 ほこり、大気汚染の削減、職業上の危険との闘い、喫煙との戦い、肺炎の効果的な治療。 38.外因性アレルギー性肺炎 有機および無機粉塵抗原の集中的かつ長期にわたる吸入によって引き起こされ、肺の肺胞および間質構造へのアレルギー性びまん性損傷を特徴とする一連の疾患。 病気の一般的な徴候。 炎症プロセスは、気道ではなく、肺の肺胞と間質に局在しています。 損傷した領域は、多核および単核の浸潤、サルコイド様肉芽腫で構成されています。 後の段階で - 間質性線維症の発症。 III型およびIV型のアレルギー反応が発生しています。 病因。微生物(細菌、真菌、原生動物)およびその代謝産物(タンパク質、糖タンパク質およびリポタンパク質、多糖類、酵素、エンドトキシン)、動物および植物由来の生物学的に活性な物質、低分子量化合物および医薬品。 病因。 I 型肺細胞が損傷を受け、II 型肺細胞の再上皮化が損なわれ、サプレッサー T リンパ球の活性が低下します。 診療所。急性期はアレルゲンとの接触後4〜12時間で発症します。悪寒、発熱、咳、息切れ、吐き気、筋肉痛、関節痛(インフルエンザ様症候群)が現れ、肺でクレピタス音や湿ったラ音が聞こえます(肺炎様症候群)。呼気性の息切れや乾いた散在性喘鳴(気管支炎症候群)があり、アレルゲンと繰り返し接触すると、亜急性(断続的)経過で症状が再発することがあります。 慢性期では、典型的な「月曜日の現象」です。休息の翌日に急性症状が見られ、週の終わりまでに消えます(この形態はより頻繁に診断されます)。 呼吸不全が徐々に進行し、無力症症候群、食欲不振、慢性形態の形成を伴う体重減少が現れ、肺高血圧症および肺性心が形成される。 診断研究。 一般的な血液検査(好中球増加、ESRの増加、好酸球増加症)、免疫学的血液検査(免疫応答のすべての部分の活動)、アレルゲンによる皮膚検査、抗原による吸入誘発検査が行われます。 レントゲン検査が行われています。 鑑別診断。 ARVI、インフルエンザ、急性肺炎、急性気管支炎による急性期。慢性期では、特発性線維化性肺胞炎、肺の肉芽腫性プロセス(結核、サルコイドーシス、ウェゲナー肉芽腫症)を伴います。 処理。 急性期では、強制入院。 グルココルチコイドホルモンが示されています:プレドニゾロン40〜60mg /日を1〜3日間、続いて減少、ホルモン療法の無効性、免疫抑制剤、線維症D-ペニシラミン(クプレニル)。 体外法が使用されます:血漿交換、血液吸着。 フロー。 長期的、進歩的。 天気。 比較的良好。 防止。 一次予防:生産の技術的プロセスの開発、気管支肺疾患を伴う危険な産業での作業の制限。 二次予防:診療所の観察。 39. 線維性肺胞炎 線維性肺胞炎は、終末細気管支(呼吸細気管支および肺胞)のレベルより下の肺の広範な線維症を特徴とし、肺胞毛細血管ブロックの発症および肺の拡散能力の急激な低下をもたらし、肺の増加によって現れる不足。 病因。この病気の病因は依然として不明です。継承は支配的なパターンに従います。この病気は男性でより一般的です(比率 1,9: 1)、患者の最も一般的な年齢: 40 ~ 70 歳。 病因。 次に、気血バリアの透過性が増加し、その結果、間質性浮腫と炎症が発生し、滲出液が肺胞の内腔に現れ、ヒアリン膜が線維症の不可逆的な段階を形成し、進行性呼吸不全が発生します。 診療所。 急性型では、急性呼吸器感染症または肺炎の症状が特徴的であり、慢性型では、進行性の息切れ、非生産的または乾いた咳、発熱から亜熱性(熱性)、脱力感、倦怠感があります。 息切れの重症度とわずかな身体的症状は互いに対応していません。 チアノーゼ、頻呼吸、体重減少、指の末端指骨(ドラムスティック、時計皿)の変化が認められます。 打楽器は、特に下部での肺音の短縮によって決定されます。 後の段階で、基底領域、頻脈、肺動脈上のIIトーンのアクセントで発現する、穏やかな断続性ラ音-慢性肺性心の兆候が聴診されます。 追加の診断テスト。一般的な血液検査(中等度の白血球増加症、白血球減少症、ESRの増加、貧血の兆候)、生化学的血液検査(異常タンパク質血症、高ガンマグロブリン血症)、免疫学的血液検査(クラスCおよびMの免疫グロブリンの増加、抗核抗体の出現)、X -線検査(肺パターンの増加および変形)が実行されます。、そのループ状、結節性焦点影、肺組織の透明性の低下の可能性)、肺の機能検査(外呼吸障害の制限的な性質の存在)、検査血液ガスの減少(拡散能力の低下)。 合併症。 慢性肺性心は、この病気の主な合併症です。 鑑別診断。肺不全、肺心不全の場合は実施する必要があります。 処理。コルチコステロイドと免疫抑制剤の併用が適応となります(早期使用、長期使用)。求心性の方法(血液吸着、血漿交換)を使用することが可能です。寛解期間中は、アミノキノール薬(デラギル)の使用が必要となります。 フロー。 病気の経過は再発し、進行性で、しばしば慢性的です。 予報。不利ですが、平均余命は3〜5年です。主な死因は重度の呼吸不全、肺高血圧症、肺がんです。 40.サルコイドーシス(ベネ・ベック・シャウマン病) 肺組織に最も多く局在する非乾酪化上皮肉芽腫および巨細胞肉芽腫の形成。同時に、胸腔内リンパ節、肝臓、脾臓、皮膚、目、神経系、心臓が影響を受ける可能性があります。 この病気は比較的まれで、若年および中年の男性に多く見られます。 病因。 病気の原因は明らかではありません。 病因。発生の免疫学的メカニズムは、T 細胞免疫応答の阻害です。肺胞マクロファージは活性化され、サルコイド肉芽腫の形で蓄積します。 分類。肺サルコイドーシス、リンパ節サルコイドーシス、リンパ節サルコイドーシスを伴う肺サルコイドーシスなどの種類があります。 診療所。主な症候群:肺組織の損傷、皮膚科、関節症、耳科。病気の第I期では、衰弱、全身倦怠感、微熱、発汗、筋肉や関節の痛みが認められ、空咳が現れ、息切れ、関節の腫れ、皮膚に結節性紅斑が現れます。四肢。パーカッションの変更はありません。聴診では、少量の乾燥した湿った細かい泡立ちのラ音が聞こえます。 病気のII期では、倦怠感、脱力感、食欲不振、体重減少、息切れが安静時にすでに発生しています。 変化のないパーカッション。 乾燥および湿った小さな泡立つラ音の数の増加、胸膜の摩擦摩擦が聴診されます。 病気の段階 III では、段階 II の症状は、粘液膿性喀痰を伴う咳、喀血、チアノーゼ、および安静時の息切れを伴います。 聴診器では、かなりの量の散在する乾いた湿ったラ音が聞こえました。 診断研究。 一般的な血液検査では、ESR、リンパ球減少症、貧血がわずかに増加します。 彼らは、生化学的血液検査(タンパク異常血症、a-およびg-グロブリンの増加、高カルシウム血症)、免疫学的血液検査(免疫応答のすべての部分の活性の低下、ツベルクリン感受性の低下)、外部呼吸の機能(ステージI-閉塞型の呼吸障害;ステージII-混合型の違反;ステージIII-制限型の違反)、X線検査( I期-肺門胸腔内リンパ節のサイズの両側性増加、 ステージ II - ステージ III での肺の複数の病巣の出現、主に中央部と下部セクション、およびルート ゾーン - 顕著な線維症、大きくてコンフルエントな病巣形成)。 処理。患者には、タンパク質を豊富に含む食事を摂り、塩分を制限することが推奨されます。グルココルチコイドは(疾患のあらゆる形態および段階に対して)3〜6か月以上のコースで、初回用量30〜40 mg、臨床効果および放射線学的効果後に治療を終了、アミノキノロン(デラジル)、カリウム製剤、アナボリック製剤が処方されます。ステロイド(非ボリック5mg/日、リタボリル50mgを1~2週間に3回筋肉内投与)。 流れ。病気のステージ I では自然回復が可能ですが、ステージ II では再発があり治癒が可能ですが、ステージ III では病気の進行が緩やかです。 天気。 予後は比較的良好で、死亡率は 2 ~ 5% です。 41.慢性肺性心 呼吸器疾患による肺動脈性肺高血圧症による右心肥大および(または)拡張。 病因。気管支肺障害 - 閉塞性および拘束性プロセス:多発性嚢胞性肺疾患、慢性気管支炎、気管支喘息、肺気腫、びまん性肺線維症、肺肉芽腫症。血管病変 - 原発性肺動脈高血圧症、動脈炎、反復性肺塞栓症、肺切除、胸横隔膜装置の損傷。脊椎、胸部の病変、その変形、胸髄、肥満。 病因。病因段階:肺循環における前毛細血管性高血圧症、右心室肥大、右心室心不全、肺動脈高血圧症の発症、低酸素によるカテコールアミンの増加による分時体積の増加、慢性低酸素症に反応した赤血球増加による血液粘度の増加、気管支肺吻合、気管支閉塞性肺疾患における肺胞内圧の上昇。 診療所。 主な症状は次のとおりです:息切れ、チアノーゼ(IIおよびIII度の呼吸不全で現れる)、頸静脈の腫れ、上腹部の脈動、頻脈、心臓の境界の拡張、特に右側、難聴心臓の緊張、肺動脈上のII緊張の強調、肝臓の肥大と圧痛、末梢性浮腫、小さな利尿(非補償状態)。 診断研究。 一般的な血液検査、一般的な尿検査(タンパク質の出現、代償不全時の円柱)、生化学的血液検査(タンパク異常血症)、および肺の機能的研究が行われます。 心電図上 - 肺性心の徴候: II および III 標準リード (P - pulmonale) の高 P 波、右図、I 標準リードおよび左胸リードの顕著な S 波、III リードの Q の出現。 血行動態の研究が行われます(中心静脈圧の上昇、血流速度の低下、循環血液量の増加)。 EchoCG では、右心室の代償状態では厚さが増加し、非代償状態では空洞が増加しています。レントゲン検査も行います。 処理。治療は基礎疾患を治療することを目的としています。気管支肺装置の感染症には抗生物質が、気管支閉塞には気管支拡張薬が、肺塞栓症には抗凝固薬、線溶薬が、胸横隔膜肺心には人工呼吸器が使用されます。末梢血管拡張薬は、肺動脈性肺高血圧症を軽減するために使用されます(硝酸塩、アプレシン、カルシウムチャネル遮断薬、β作動薬)。酸素療法、赤血球増加を軽減するための低粘度溶液(レオポリグルシン)の注入による2~200 mlの瀉血、アシドーシスを軽減するための重炭酸ナトリウム溶液の注入が行われます。 フロー。 病気の経過は慢性的で進行性です。 天気。 逆。 42.胸膜炎 二度目に発症し、体内の独立した病気(腫瘍、肺炎、結核、膵炎、外傷など)を反映した胸膜の炎症過程。 病因。 病因:肺または胸腔内リンパ節における結核過程の悪化、肺における非特異的炎症過程、リウマチ、膠原病、心臓発作、肺腫瘍、胸部外傷、急性および慢性感染症(乾性胸膜炎)。 病因。 胸水が過剰に蓄積しています。 診療所。乾性胸膜炎の場合、胸の患部半分に痛みがあり、呼吸や咳とともに痛みが増します。横隔性胸膜炎の場合、痛みは腹部の上半分または横隔神経に沿って(首まで)広がります。痛みは初期に最も強くなります。体温は正常または亜熱です。聴診では、呼吸が弱まり、胸膜の摩擦音が聞こえます。 滲出性胸膜炎では、体温が高く、胸に刺すような激しい痛みがあり、深呼吸で激痛が起こり、痛みを伴う空咳、発汗、食欲不振、息切れ、チアノーゼ、胸の正常な半分の遅れが見られます。呼吸、肋間の滑らかさ。病気の側では、ガーランド三角形の形成が耳炎(脊椎と鈍さの上行線の間)で起こり、健康な側では打楽器音の鈍さを伴うラウフフス・グロッコ三角形が形成されます。聴診中、ガーランド三角の領域の患部で呼吸の弱さが聞こえます-気管支の色合いで、病気の発症時と浸出液の吸収中に胸膜の摩擦音が聞こえます。 追加の診断研究。 一般的な血液検査(貧血、白血球増多症、ESRの増加)、胸水の研究(3%を超えるタンパク質、1,018を超える相対密度、Rivalt試験陽性、堆積物中の多くの好中球、淡黄色-滲出液、膿胸を伴う - 膿)、X線検査:斜めの上縁を伴う激しい黒ずみ、縦隔の健康側へのシフト - 滲出液を伴う、横隔膜のドームの可動性の制限、上の洞の透明度の低下対応する側。 処理。 乾性胸膜炎では、基礎疾患が治療されます。 鎮痛薬(麻薬まで)、非ステロイド性抗炎症薬が導入されています。 胸水の場合は、基礎疾患が治療され、タンパク質、ビタミンが豊富で、塩分と水分が制限された食事が処方されます。抗菌薬が投与され(細菌叢の感受性を考慮して)、解毒療法が実行され(血漿補充液、ビタミンB、C)、胸水を排出する胸膜穿刺が実行されます。減感作療法が処方されます。 フロー。 長期、急性、亜急性、慢性。 天気。 基礎疾患と滲出液の性質によって異なりますが、より頻繁に回復します。 防止。 これは、胸膜の炎症過程、胸膜滲出液の存在の早期認識、およびその排出によって複雑化する可能性のある疾患の予防とタイムリーな治療を目的としています。 43.びまん性糸球体腎炎(病因、パトレン症、急性糸球体腎炎のクリニック) 優勢な初期糸球体病変および病理学的過程におけるすべての腎構造の関与を伴う免疫介在性炎症。 急性糸球体腎炎と慢性糸球体腎炎に分けられます。 真の急性糸球体腎炎は、生体形態学的検査によって証明される唯一のものです。 他の場合では、慢性糸球体腎炎が発症し、急性発症します。 病因。外因性因子:細菌(A群β溶血性連鎖球菌(株12、43、49)、白色ブドウ球菌、ウシコリネバクテリウム、腸球菌、腸チフスサルモネラ菌、梅毒トレポネーマ、双球菌)、ウイルス(サイトメガロウイルス、単純ヘルペスウイルス、B型肝炎、エプスタイン) - バラ)、真菌(カンジダ・アルビカンス)、寄生虫(マラリア原虫、住血吸虫、トキソプラズマ)、薬物、毒物、外来血清。 内因性因子:核抗原、刷子縁、サイログロブリン、免疫グロブリン、腫瘍および胚抗原、癌性抗原。 病因。糸球体への免疫複合体の受動的移動とその沈着が存在します。構造抗原、またはトリガーとなる非糸球体自己抗原または外因性抗原と反応する抗体は血流中を循環します。過濾過、経毛細管勾配の増加、つまり残りの糸球体の硬化の加速が起こります。 診療所。急性糸球体腎炎の主な症候群は次のとおりです: 尿路性、浮腫性、高血圧性、ネフローゼ性。 疾患は、展開型(周期的)および単症候性(潜伏型)の形で発生する可能性があります。 環状型は感染のピーク時に、つまり感染開始後 14 ~ 25 日以降に始まることはありません。必ず周期的に進行するのが特徴で、急激に発症し、脱力感、腫れ(主に顔)、頭痛、利尿低下、肉の色の尿、腰痛などが現れます。動脈性高血圧が発症し(収縮期血圧が180 mm Hgを超えず、拡張期血圧が120 mm Hg以下)、頻脈が発生し、急性心(左心室)不全の兆候(息切れ、咳、心臓喘息の発作)が見られる場合があります。 。相対的な心臓の鈍さの境界の拡大、心尖部の収縮期雑音、大動脈の第二音の強調、時にはギャロップリズム、肺の乾燥したラ音と湿ったラ音があります。尿路症候群は、タンパク尿、円筒尿、巨視的および微視的血尿によって特徴付けられます。タンパク尿は糸球体毛細血管の血管壁への重大な損傷に関連しており、そこからアルブミン、グロブリン、フィブリノーゲンが放出されます。血尿は継続的な症状です。白血球の数が少ないです。浮腫は 10 ~ 15 日間持続し、3 週目の終わりまでに消失します。血圧は低下し、多尿が発生します。排尿症候群は 2 か月以上持続します。低血圧が現れます。軽度のタンパク尿が長期間持続することがあります (0,03 ~ 0,1 g/日)、残存血尿、白血球尿は最初の月の終わりに消失します。 潜在的な形態は、主観的な症状がなく、頭痛、わずかな息切れまたは脚の腫れが起こり得る段階的な発症を特徴とし、状態の持続期間は最大2〜6ヶ月以上であり、孤立性尿症候群の存在。 XNUMX年以内に解決しない急性腎炎は慢性糸球体腎炎と見なされます。 44. びまん性糸球体腎炎 (CHRONIC GLOMERULONEPHRITIS CLINIC) 慢性糸球体腎炎の主な症候群:排尿障害、高血圧、浮腫性、高脂血症、低タンパク血症、貧血、慢性腎不全。 コースの形態は、潜在性、高血圧性、ネフローゼ性、混合性、悪性(亜急性)、末期です。 潜在的な形態は、臨床検査中に偶然に検出されることが多くなります。 病気の兆候のない作業能力の長期保存(最大10〜20年)、孤立性尿症候群、等低尿症、尿比重の低下、夜間頻尿、おそらく血圧の上昇、低タンパク血症、高コレステロール血症、ESRの増加を特徴とする。 長い間、高血圧の主な唯一の症状は動脈性高血圧です。 当初、高血圧は本質的に断続的であり、将来的には永続的です。 検査では、目に見える心尖拍動、左側への心臓の相対的な鈍さの拡大、大動脈上のIIトーンのアクセント、ギャロップリズム、心不全の進行があり、症状があります肺循環の停滞、喀血、心臓喘息の発作、まれに肺水腫。 眼底:神経網膜炎は中等度で、動脈の狭窄のみが長期間持続します。 ネフローゼ型では、栄養変化が現れます:皮膚の乾燥、弾力性の低下、筋肉の萎縮、浸透圧の低下により浮腫が発生します。トランク; 胸水、腹水、心嚢水腫。 タンパク質 - 脂質比の解離(低タンパク質血症、高コレステロール血症)があり、尿路症候群が現れることがあります:血尿、濾過機能の低下、血圧が上昇しません。 混合型は、浮腫、尿症候群、動脈性高血圧の重症度、ならびに腎不全の進行性の経過および発症(2〜5年以内)を特徴とします。 悪性(亜急性型)は、腎機能の急速かつ持続的な低下を特徴とし、眼底の変化を増加させます。 末期型は腎代償不全の段階を指し、窒素排泄機能の不全に関連しています。ネフローゼ症候群および高血圧症候群が発現し、尿素、クレアチニン、インジカンのレベルが増加し、糸球体濾過が減少し、濾過画分が増加します。 左心室性心不全、慢性腎不全、貧血、尿毒症性口内炎、胃炎、大腸炎、気管支炎、多発性漿膜炎。 鑑別診断:高血圧、左心室心不全、糖尿病性糸球体硬化症、肝硬変、アミロイドーシス、うっ血性腎臓。 45. びまん性糸球体腎炎(検査による疾患の診断) 診断研究。 血算(好中球増加、赤沈亢進、貧血)、生化学的血液検査(フィブリノーゲン、C反応性タンパク質、LDH4-5アルカリホスファターゼの増加)、および一般的な尿検査が行われます。 急性糸球体腎炎では、尿量が400〜700ml /日に減少するのが特徴的で、無尿はめったに発生せず、タンパク質 - 1〜10g /日、7〜10日後にアルブミン尿が減少し、タンパク質の量がより少なくなります1 g /日、赤血球、単一ヒアリンおよび顆粒円柱、白血球数のわずかな増加、尿の比重の増加。 慢性糸球体腎炎では、腎臓の代償段階で、尿量の増加、比重の持続的な減少(等低脱尿症)、および夜間頻尿が見られます。 腎代償不全の段階にある慢性糸球体腎炎では、尿量の減少、血液中のタンパク質、比重、尿素、クレアチニン、およびインジカンの増加があります。 ネチポレンコ検査が行われます(尿1ml中の赤血球、白血球および円柱の数を測定します。通常、赤血球 - 最大1000、白血球 - 最大2000、円柱 - 最大50、糸球体腎炎では赤血球が白血球よりも優勢です)、Kakovsky-アディステスト(1日の尿量中の赤血球、白血球、シリンダーの数を測定します。通常、赤血球 - 最大000、白血球 - 最大000、シリンダー - 最大2、糸球体腎炎の場合、赤血球が白血球よりも優勢です)、尿培養細菌尿の定量的評価(000 mlの尿中に000個を超える細菌が検出された場合)。また、尿中の酵素を測定し、尿中の b100-ミクログロブリン (b000-MG) を測定します (腎臓の機能状態の評価)。尿細管が損傷すると、タンパク質の再吸収が妨げられ、b1-MG の排泄が増加し、他のタンパク質は検出されず、糸球体は影響を受けません。糸球体への単独の損傷では、b100-MG 含有量は正常範囲内であり、中分子タンパク質は影響を受けません。 (アルブミン)が増加します。 ジムニツキー検査は、尿を濃縮および希釈する腎臓の能力を評価するために実行されます。通常の水と栄養管理下では、尿の 8 部分が別々に収集され、その量と相対密度が測定されます。日中(午前8時から午後8時まで)と夜間(午後8時から午前8時まで)の利尿、量の動態、個々の部分の相対密度、および夜間頻尿を評価します。 フォルガード濃度試験(ドライダイエットを使用)では、毎日の利尿が300〜500 mlに減少し、尿の比重が増加し、4〜8時間で1028〜1035に達し、1025以上になります。 Reberg-Tareevのテスト:クレアチニンによる糸球体濾過の評価 - 80〜160 ml /分、尿細管再吸収 - 98〜99%、糸球体腎炎では指標が減少します。 急性糸球体腎炎では変化は一時的であり、慢性糸球体腎炎では持続的です。 急性糸球体腎炎の場合や慢性糸球体腎炎の悪化に伴って免疫学的血液検査が行われ、総補体と第3画分のレベルが減少し、循環免疫複合体の数、すべてのクラスの免疫グロブリンが増加し、抗ストレプトリシンOの力価が増加します。 。 46.びまん性糸球体腎炎(治療、予後、予防) 彼らはまた、ECG研究(左心室肥大の兆候)、眼底の検査(滲出、網膜浮腫、慢性腎不全の発症とともに現れる視神経の乳頭の変化)を実施します。 処理。患者には食事療法と養生法が処方されます:十分な腎機能がある場合、タンパク質制限(体重1kgあたりXNUMX g以内)、動脈性高血圧症の発症を伴う塩分制限、浮腫を伴う塩分と水分、重度の炎症過程の期間中の制限。 グルココルチコイドが処方されます(免疫抑制、抗炎症、脱感作作用) - 初回用量は 60 mg/日で 3 週間、その後 5 日間で 4 mg ずつ減量して 40 mg に減量し、その後 2,5 ~ 2 日間で 3 mg ずつ減量し、維持療法を行います。持続性尿路症候群。 細胞静止薬が投与されます(長いプロセス、高血圧症候群の存在、腎不全の初期兆候、ホルモン療法の無効性を伴う):アザチオプリン(150日量200mg)、シクロホスファミド(XNUMX日量XNUMXmg)が最終を抑制する免疫反応; デラギン、レゾキン、クロロキン。 抗凝固剤と抗血小板剤も適応となります。ヘパリンは20日5万単位を5日間、その後は3日4千単位を最長300~6週間、8日最大100mgを空腹時に経口で150~1か月間投与します。重度の腎出血の場合、アプロチニン (抗線溶薬)、非ステロイド性抗炎症薬 (メチンドール) 2 日あたり XNUMX ~ XNUMX mg を XNUMX ~ XNUMX か月間以上、ネフローゼ症候群を伴う急性糸球体腎炎の場合。カルシウムチャネル遮断薬、アンジオテンシン変換酵素阻害薬(病因療法として)、タンパク尿の減少が処方されます。 対症療法が行われます:降圧薬、利尿薬、カルシウム塩、強心配糖体、脱感作薬、大量のビタミンCが処方されます.AGNの複雑でない過程では、塩の完全な排除、水分制限、アスコルビン酸、グルコン酸カルシウム、必要に応じて、電解質障害の最初の日に修正が示されます。 動脈性高血圧の持続的な経過では、病原性、降圧、利尿療法を結び付ける必要があります。 プログラムされた血液透析が行われます(治療の効果がない場合、腎不全の増加を伴います)、血漿交換。 フロー。 急性糸球体腎炎では、通常、完全に回復するか、持続性タンパク尿を伴う回復があります。 慢性糸球体腎炎では、形態によっては経過が進行し、慢性腎不全を発症します。 天気。 急性糸球体腎炎では予後良好(致死率2%)、慢性糸球体腎炎では潜伏型は良好、それ以外は不良です。 防止。 一次予防 - 感染病巣のリハビリ、適切な治療、適切な予防接種のみ。 二次予防 - 診療所の観察、合併症と悪化の治療、合理的な雇用。 47. 慢性腎盂腎炎 腎盂、腎杯、および腎実質に関与し、主に間質組織に影響を与える炎症過程。 病因。 尿路、膀胱炎、腎盂炎における炎症過程の古い焦点。 この疾患は、未治療の急性腎盂腎炎の結果である場合もあります。 病因。感染は尿力学の混乱と骨盤内での尿の停滞を引き起こします。腎盂静脈または腎盂乳頭逆流、リンパ排液障害、うっ滞、および血行動態の変化が発生します。炎症反応が発生します。 診療所。 泌尿生殖器領域の炎症に苦しんでから何年も経ってから検出されます。 女性はより頻繁に病気になります。 このプロセスは、片面または両面の場合があります。 それは症状の少ない症状が特徴で、尿の研究、血圧の上昇で偶然病気を確立することが可能です。 主な症状:疲労、頭痛、心窩部痛、亜熱状態、膀胱炎の発症、排尿困難、悪化時のみの体温上昇、寒気。 原因不明の発熱。 腰部の痛みは鈍く、絶え間なく、両手の触診によって悪化します。 貧血は腎不全の前に発症します。 動脈性高血圧症は腎虚血と関連しており、長い間、患者は主観的に十分に許容されています。 多尿、頻尿、夜間頻尿が発生します。 診断研究。一般的な血液検査(左への偏移を伴う好中球性白血球増加症、増悪時のESRの増加、貧血)、一般的な尿検査(比重の低下、中等度のタンパク尿、軽度の円筒状尿症、微小血尿、重度の膿尿 - 白血球が多い)が行われます。 、赤血球よりも優勢です)。カコフスキー・アディス検査およびネチポレンコ検査では、白血球数の増加が認められます。潜在的な進行の場合には、プレドニゾロンまたは発熱性試験が実行されます。 クロノ膀胱鏡検査、排泄性尿路造影、超音波検査(骨盤、杯の拡張と変形、実質の構造、エコー源性の変化)およびX線検査(骨盤、頸部の視覚的な拡張、杯の構造の変化、病変の非対称性は両側性突起であっても特徴的です)。 処理。 ニトロ製剤が使用されます: フラギンまたはフラドニン 0,1 g 3 日 5 回、ニトロキソリン (0,1-NOC) 4 g 0,5 日 1 回、ナリジクス酸 (非ビグラモン、黒人) 4-2 g 3 日 4 回 6 -480 週間、断食-作用性スルホンアミド (エタゾール、ウロスルファン) 1 日 2 ~ 2 g、持続作用 (ビセプトール-0,25) 1 日 1,5 ~ 2 g、最大 2 週間、スルファレン 3 g XNUMX 日 XNUMX 回、長期間、広域抗生物質 (ニトロフランとスルホンアミドの無効性、悪化を伴う)。 コースは短くても十分なはずです。 水、果物と野菜のジュース、漢方薬、スパトリートメントの形で、日中にXNUMX〜XNUMXリットルの液体を使用することをお勧めします. フロー。 悪化と寛解の期間を伴う長期。 天気。 複雑でないフォームに適していますが、複雑なフォームには適していません。 防止。 急性腎盂腎炎のタイムリーな治療、共前立腺炎、慢性大腸炎、胆嚢炎の治療、口腔の衛生、ビタミンをたっぷり使った適切な栄養、ハーブ製剤による予防療法。 48.慢性腎不全 腎機能の障害が徐々に出現し、着実に進行し、尿毒症中毒につながります。 病因。慢性糸球体腎炎、慢性腎盂腎炎、糖尿病性糸球体腎炎、アミロイドーシス、多発性嚢胞腎、腎臓結石、腺腫、前立腺がん。 病因。この病気の発症メカニズム:実質再生の欠如、実質の不可避的な構造変化、機能するネフロン数の減少、その萎縮と縮小、排泄機能、血液浄化機能、恒常性維持機能の破壊、血液中の窒素代謝産物の滞留:尿素、尿酸、アンモニア、アミノ酸、クレアチニン、グアニジン、リン酸貯留、血漿および細胞外液のカリウムレベルの上昇、低カルシウム血症。 診療所。 無症状の場合、飲む水分量の増加(3日3リットルまで)、夜間頻尿(XNUMX晩でXNUMX回まで)、乾燥、皮膚のたるみ、むくみ、日中の眠気、虚弱、疲労、耳鳴り、聴覚損失。 臨床形態では、肺心不全の兆候、重度の貧血、機能不全を伴わない肝臓、胃腸管の変化。 末期形態では:無気力、顔の腫れ、皮膚の乾燥、痛みを伴うかゆみ、筋力低下、筋肉のけいれん、大きなけいれん、深く騒々しい呼吸、胸の痛み、二次性肺炎の発症、湿性ラ音、末期段階では-尿毒症性肺水腫。尿毒症性心膜炎、高血圧性心血管症候群、尿毒症性血管炎、内臓炎、低体温症が発症します。食欲不振、食べ物への嫌悪感、吐き気、嘔吐、食後の重さ、みぞおちの膨満感、口の渇きなどが現れます。貧血、好中球の左へのシフトを伴う中毒性白血球増加症、血小板減少症、および血液凝固障害が発症します。骨損傷が発生し、骨格の変化、続発性痛風、多尿から乏尿および無尿への変化、尿路症候群がわずかに発現します。 診断研究。 血清クレアチニン、窒素代謝産物、電解質およびミネラル代謝の状態、酸塩基状態、腎臓の超音波、ECG研究を実施します。 処理。 食事は、自分自身のタンパク質の分解を防ぐことが示されています. 高カリウム血症の解消: 大量のブドウ糖の導入、低ナトリウム血症: 10% 塩化ナトリウム溶液の静脈内投与、高ナトリウム血症: ナトリウム利尿薬 (10% グルコン酸カルシウム溶液)、タキスチン (0,125 mg) の投与、アシドーシス: 食事、ソーダ浣腸、静脈内投与アルカリ溶液、アルカローシス:アンモニウムまたは200%塩化カリウム溶液2ml、貧血:週300mgのテストステロンを3〜6ヶ月。 鉄分が不足している場合にのみ補充します。 血液透析、腹膜透析を行います。 降圧利尿薬が使用されます。 天気。 予後は、腎不全の段階、その進行速度によって決まります。 防止。 主要な疾患の積極的な治療、慢性腎不全の体系的な計画された二次予防、臨床検査。 49. 全身性エリテマトーデス 慢性多症候群性疾患。主に若い女性と少女にその傾向があります。 分類(V. A. Nasonovaによる)。 診断を行うときは、次のものを分離する必要があります。 1)コースの形態に応じて:急性、亜急性、慢性、継続的に再発するコース(悪性); 2)活動の程度に応じて(I-最小、II-中程度、III-最大); 3) 段階別: I - 初期、II - 一般化、III - 終末。 診療所。 急性経過では、急性発症、次の 3 ~ 6 か月にわたる多症候性の発症 (ループス腎炎または CNS 損傷)。 亜急性の経過では、発症は緩やかで、関節痛と非特異的な皮膚病変が顕著になります。流れには起伏があるのが特徴です。 慢性的な経過では、個々の症候群の再発が長期間観察され、5〜10年目に多症候性が発症し、10〜15年目に変形性多発性関節炎が発症します。 狼瘡の危機は、狼瘡プロセスの活動の徴候です。 顕著な臨床的多症候性、検査パラメータの変化、一般的な栄養障害が特徴です。 診断基準:頬骨領域の発疹(「バタフライ」)、円盤状の発疹、光線過敏症、口腔内の潰瘍 - 無痛または無痛、軟骨の破壊を伴わない関節炎、0,5つ以上の末梢関節、漿膜炎(胸膜炎、心膜炎)、腎臓損傷( 持続性タンパク尿、XNUMX g /日以上)、神経障害(痙攣)、血液障害、免疫障害(力価の上昇を伴う抗核抗体の出現)。 XNUMX つ以上の徴候が存在する場合、診断は信頼できると見なされます。 診断研究。一般的な血液検査(貧血、ヘモグロビン1002g/l未満、正常または低色素性白血球減少症、血小板減少症、増悪時のESRの増加)、生化学的血液検査(異常タンパク質血症、低アルブミン血症、急性期のαXNUMXグロブリンの増加)が行われます。この病気、G-グロブリンが慢性化する)。免疫学的血液検査が必要です(LE細胞、DNAに対する抗体、天然DNAに対する抗体、リボ核タンパク質、およびその他の核物質)。一般的な尿検査(比重、タンパク質、有形成分、上皮、塩)と皮膚生検が行われます。 処理。グルココルチコイドが処方され(プレドニゾロン 50 ~ 60 mg の後に、2,5 週間あたり 5 ~ 100 mg ずつ減量 - 長年にわたって)、免疫抑制薬(アザチオプリン 150 ~ 6 mg、150-メルカプトプリン 200 ~ 10 mg、ロイケラン 15 ~ 50 mg)が処方されます。その後、100〜1000 mgの維持用量を数か月間投与します。パルス療法を使用することも可能です。メチルプレドニゾロン3mgを3日連続または隔日100回、等張塩化ナトリウム溶液500ml中で投与するか、ヘパリンおよびスプラスチン2単位を加えて5000mgを4回投与します。従来のホルモン療法に加えて。 5-アミノキノリン薬(クロロキン、デラギル、プラケニル)は数年間、非ステロイド性抗炎症薬(ブタジオン、インドメタシンなど)は数年間、抗凝固薬は数か月、抗血小板薬は数か月、血漿交換療法、血液吸着薬が使用されます。 - 最大 6 ~ XNUMX セッション。 天気。 病気の予後は芳しくない。 50. 全身性強皮症 慢性多症候性結合組織病は、若年および中年の女性に発生します。 分類。 予測を精緻化する場合、N. G. Guseva (1988) の分類が使用されます。 1) 下流; 2)病気の段階に応じて; 3) 活動の程度に応じて (表 1 を参照)。 表1 全身性強皮症におけるプロセス活動の測定
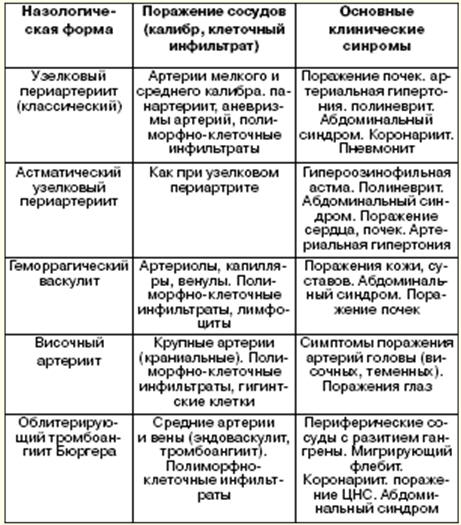
診療所。主な症候群は、血管系(レイノー症候群)、栄養性障害(ネズミ咬傷症状、潰瘍性病変)、皮膚系(マスクのような顔の外観、皮膚の肥厚)、関節筋系(大関節の関節痛、多発性関節炎、線維性筋炎、筋肉痛)です。衰弱)、内臓(病変 心臓 - 非冠動脈硬化症、心筋炎、僧帽弁疾患、心膜炎、肺 - 肺炎硬化症、消化管 - 嚥下障害、胃炎、腸炎; 腎臓 - 慢性腎炎、急性強皮症腎症、神経系 - 多発性根神経炎、髄膜脳炎)、栄養無力症(体重減少、脱力感、疲労感の増加、不安定な発熱)。 慢性経過では、レイノー症候群が進行します。時間の経過とともに、爪の指骨、皮膚の肥厚、関節周囲組織、拘縮の形成、骨溶解、およびゆっくりと進行する内臓の変化に変化が現れます。 亜急性の経過では、皮膚の密な腫れ、再発性多発性関節炎、筋炎、内臓の損傷があります。 急性の経過では、コースの急速に進行する変種は、すでに病気の最初の年にある線維性および内臓の病変であり、強皮症の腎臓の形成です。 診断研究。 検査アルゴリズムは、膠原病の診断戦術に対応しています。 診断基準は、濃密浮腫、硬結および萎縮の形での皮膚の変化、レイノー症候群、骨溶解、軟部組織の石灰化、拘縮の発症を伴う関節筋症候群、基底性肺炎、巨巣性心硬化症、消化管、食道の損傷、真性強皮症腎臓、色素沈着過剰皮膚、栄養障害、免疫障害、力価の増加を伴う抗核抗体の出現。 XNUMX つ以上の徴候が存在する場合、診断は信頼できると見なされます。 処理。ホルモン、免疫抑制剤、4-アミノキノリン薬、非ステロイド性抗炎症薬、抗凝固薬、抗血小板薬が使用されます - 他の結合組織疾患、悪液質の同化ホルモンと同様。理学療法が使用されます。 天気。 慢性の経過では、予後は比較的良好であり、急性および亜急性の経過では安定し、好ましくない。 51.結節性動脈周囲炎 血管動脈瘤の形成および臓器および系への二次的損傷を伴う、中口径および小口径の動脈の全身性壊死性血管炎。 診療所。この病気の主な症候群は、栄養無力症(体重減少、抗生物質の影響下でも下がらない高熱を伴う波状発熱、脱力感、無力症)、心臓病(冠動脈不全症候群、心臓発作の可能性)、高血圧症(動脈高血圧)です。 、肺(肺炎、喘息症候群)、腹部(腹痛、消化不良、出血)、肝腎(肝肥大がより一般的)、ネフローゼ(腎炎、典型的な臨床症状を伴う腎硬化症)、神経(多発性神経炎)、栄養変化(皮下結節) 、関節痛(多発性関節痛)、ウェゲナー症候群(三徴候:鼻炎、鼻の骨および軟骨の潰瘍形成を伴う副鼻腔炎、肺血管炎、不全の発症を伴う腎臓損傷)(表2)。 コースのオプション: 急性、亜急性、慢性再発。 診断基準は、動脈性高血圧を伴う腎障害、消化不良を伴う典型的な腹部症候群、高好酸球増加を伴う肺炎または気管支喘息、冠状炎の形の心臓症候群、多発性神経炎である。 診断にはXNUMXつの基準のうちXNUMXつが必要です。 診断研究。 全身性結合組織疾患における検査アルゴリズム。 表2 臨床的および形態学的特徴
処理。 ホルモン療法は、グルココルチコイドとシクロホスファミドおよびアザチオプリンの組み合わせで、最大数年間行われます。 理学療法の手順は禁忌です。 対症療法が行われます。 天気。 逆。 52.関節リウマチ 浸食破壊性多発性関節炎のタイプに応じて、主に末梢(滑膜)関節の進行性病変を伴う結合組織の慢性全身性疾患。 分類: 1)臨床的特徴によると:ポリ、オリゴ、単関節炎、内臓炎の存在、他のリウマチ性疾患との組み合わせ。 2)リウマチ因子の存在による:血清陽性、血清陰性; 3)活動の程度に応じて:最小I、中程度II、最大III、寛解。 4)X線の段階によると:I - 骨粗鬆症、II - 関節腔の狭窄、III - 侵食、IV - 強直。 5) 機能不全による: I 度 - 専門的能力が維持される、II 度 - 失われる、III 度 - セルフサービス能力が失われる。 診療所。主な症候群は、関節(主に手と足の小さな関節への損傷、関節の軟骨表面の潰瘍化、変形、強直症、朝のこわばり症候群)、心臓(心筋炎、浅い心臓病の形成を伴う心内膜炎、心膜炎)です。 、肺(癒着性胸膜炎、線維性肺炎)、腎臓(慢性糸球体腎炎、アミロイドーシス)、栄養性疾患(罹患した関節の関節周囲組織におけるリウマチ様結節)、血管(爪指節領域の指動脈炎)、栄養無力症(発熱、体重減少)、貧血(続発性鉄欠乏性貧血)。 主な臨床形態:関節(症例の80%)、良性、関節内臓、フェルティ症候群(症例の1%) - 汎血球減少症、脾臓および末梢リンパ節の腫大、悪性、急速に進行する形態、シェーグレン症候群(関節炎の関与)唾液腺および涙腺の実質、その後の萎縮を伴う)。 診断の基礎は大基準と小基準です。 大きな基準が存在する場合、診断は信頼できると見なされ、XNUMXつ未満の基準である可能性があります。 すべての基準が満たされている場合、関節リウマチの診断を下すことができます。 診断研究。 検査アルゴリズムは、全身性結合組織病に採用されているものに対応しています。 処理。非ステロイド性抗炎症薬が処方されますが、長時間作用型の薬が優先されます。非ステロイド性抗炎症薬が効果がなく、プロセスがアクティブなままである場合は、ホルモン療法(コルチコステロイド)が実行されます-15〜20 mgをゆっくりと減らし、非ステロイド性抗炎症薬を増量して追加します)。基本的な治療は、金製剤(クリザノール2mlを週1回、7〜8か月間筋肉内投与)、アミノキノリン製剤:レゾキン、プラケニルで行われます。血漿交換と血液吸着が行われます。 フロー。 関節の形態では、関節の漸進的な変形を伴うゆっくりと進行し(10〜15年)、関節内臓では急速に進行します(2〜3年)。 天気。 関節の形で - 好ましい、関節 - 内臓で - 好ましくない。 防止。 基礎薬、非ステロイド性抗炎症薬の長期使用。 53. アレルギー アレルギー - アレルゲンとの繰り返しの接触に応じて、アレルゲンに対する身体の感受性が高まったように見えること。 アレルゲンはアレルギー反応を引き起こす抗原です。 有機および無機の性質を持つほとんどすべての高分子化合物および低分子化合物(抗原およびハプテン)は、特定の条件下でアレルゲンの特性を獲得できます。 アレルゲンは次のように分類されます。 1)世帯; 2) 真菌; 3) 動物由来。 4) 薬用; 5) 食品; 6) 微生物; 7) 野菜; 8)単純な化学物質。 アレルゲンの体内への最初の侵入は、通常、いかなる形でも現れません。感作の期間が始まり、その間に免疫系はアレルゲンの繰り返しの侵入に対する反応を準備し、抗体を生成します。 アレルギー反応の強さは、アレルゲンの性質、曝露量、抗原の侵入経路、個人の遺伝子型、および免疫系の状態によって異なります。 アレルゲン性の発現は、気温、湿度、風速などの環境要因によって異なります。 アレルギー反応の発症率。 初期のアレルギー反応(蕁麻疹およびアナフィラキシーショック)は、薬物の反復投与後30分以内に発症します. 遅発性アレルギー反応(蕁麻疹、かゆみ、気管支痙攣、喉頭浮腫)は、薬物を繰り返し使用してから2〜72時間後に発生します。 遅発性アレルギー反応は、薬物の反復投与後 72 時間以内に発症します。 アレルギー状態は、組織適合性抗原のシステムに関連付けられています。 1) HLA-A1、B8を伴う花粉症; 2)HLA-Bw35によるアトピー性皮膚炎; 3) HLA-Bw40によるアトピー性皮膚炎と鼻炎の組み合わせ; 4)アトピー性皮膚炎とHLA-B12による気管支喘息の組み合わせ; 5) HLA-A1およびHLA-B8を伴うアトピー性湿疹(同時); 6) HLA-Bw40による外因性アレルギー性肺胞炎; 7) HLA-Dw2によるIgEの過剰産生が遺伝的に決定されている。 この形態は常染色体劣性遺伝形式で遺伝し、生後 1 年間に現れます。 アレルゲン曝露に対する免疫応答のパターン 免疫応答には 3 つの段階があります。 ステージ I - 免疫学的: クラス I または II の MHC タンパク質と組み合わせたマクロファージによる T リンパ球へのアレルゲンの提供、CD4T ヘルパーの分化。 抗体価の上昇、アレルゲンと抗体との相互作用; ステージ II - 病理化学的: ヒスタミン、セロトニン、キニン、ロイコトリエン、プロスタグランジン、走化性因子、活性化補体画分など、さまざまな細胞要素によるアレルギー メディエーターの放出。 ステージIII-病態生理学的:アレルギー反応の臨床症状の発症。 54.薬物病 薬物疾患は、抗体の産生、または薬物またはその代謝産物に特異的な T リンパ球の出現に関連しています。 開発の原因には、耐えられない薬の繰り返し使用が含まれます。 形成方法 F. Gell と R. Coombs (5) の分類に基づいて、1964 種類の薬物アレルギー反応があります。 1) アナフィラキシー: 身体の感作は細胞親和性 IgE の過剰産生に関連しており、細胞親和性 IgE は組織好塩基球 - マスト細胞上の Fc フラグメントによってすぐに固定されますが、程度は低いですが好酸球やその他の細胞にも固定されます。これには、血漿中の IgE 濃度の低下が伴います。 2) 細胞傷害性: 感作は、細胞膜の直接成分または二次成分である抗原に対する抗体の産生によって特徴付けられます。 抗体はIgJですが、それほど頻繁ではありません - IgM; 3)免疫複合体:病原性循環免疫複合体(CIC)が血漿中に現れると発生します。 4) 細胞性 (遅延型過敏症): 大きな分子の一部であるアレルゲンで発生し、抗原決定基を損傷することなくマクロファージによって貪食されます。 5) 免疫学的刺激: 2 型反応の変種であり、細胞受容体に対する抗体の出現とともに発症します。 臨床症状。 即時型のアレルギー反応。 多くの薬物が原因で、ほとんどの場合ペニシリンが原因で、薬物投与後 30 分以内に発症します。 蕁麻疹、クインケ浮腫、気管支痙攣、アナフィラキシーショックが現れる。 まれに、ペニシリンの導入により、スティーブンス・ジョンソン症候群、ライエル症候群、間質性腎炎、全身性血管炎、溶血性貧血、好中球減少症、神経炎が発症することがあります。 細胞傷害性アレルギー反応。この形態では、自己免疫性溶血性貧血、血小板減少症、無顆粒球症などの血液障害が発症します。腎臓は影響を受けます。メチシリンによって引き起こされる間質性腎炎では、抗体が尿細管の基底膜に現れます。 免疫複合体アレルギー反応。ほとんどの場合、異種血清であるペニシリンによって引き起こされます。血清酔いの症状は通常、血清投与後 1 ~ 3 週間で現れます。蕁麻疹、斑状丘疹性発疹、発熱、関節痛(大きな関節)が発生し、リンパ節が肥大することもあり、糸球体腎炎、末梢神経障害、全身性血管炎、急性炎症性脱髄性多発神経根神経障害が発生することもあります。薬剤性狼瘡症候群、発熱の症状を伴う血管炎、脚に多くの場合腎臓や肺の損傷を伴う出血性発疹が発生する可能性があります。 遅延型のアレルギー反応。 これらには、アレルギー性接触皮膚炎(薬剤の局所使用後)、急性肺炎、間質性肺炎、脳脊髄炎、間質性腎炎、薬剤性肝炎、血管炎が含まれます。急性および間質性肺炎は、発熱、息切れ、咳、好酸球増加症、肺の限定的または広範な混濁、胸水、および呼吸不全を特徴とします。 55. 薬物疾患(診断、合併症、治療) 診断研究では、皮膚テストが使用されます: 1)即時型のアレルギー反応の場合:抗原の皮内注射は、肥満細胞の脱顆粒および炎症性メディエーターの放出による充血および注射部位での水疱によって現れる。 2) 遅延型アレルギー反応では、皮膚テストは診断的価値を持ちません。 アプリケーションテストは、局所使用のみの薬物に対する感作を明らかにします。 特定の IgE のレベルは、マスト細胞による放射性アレルゲン吸着テストまたはヒスタミン放出反応の生成によって決定されます。 組織または循環免疫複合体 (CIC) に固定された薬物に対する特異的 IgJ および IgM の免疫学的測定が行われます。 感作 T リンパ球を検出するには、リンパ球芽球形質転換反応 (RBTL) を実行するか、サイトカイン産生を評価します。 この方法は、RBTL よりも感度が高くなります。 挑発的なテストにより、薬物の使用とアレルギー反応の発生との関係を確立することができます。 重度のアレルギー反応を発症するリスクが高いため、サンプルは非常にまれに使用され、病院でのみ使用されます. 合併症。 薬物代謝物に対するアレルギー、偽アレルギー反応。 鑑別診断。 治療用量で薬物を使用するときに発生し、標的臓器への直接的な影響に関連する薬物の主な副作用で実行する必要があります。 標的臓器に対する薬物の直接的な影響とは関係のない、薬物治療の合併症としての薬物の二次的副作用を除外する必要があります。 以下を除外する必要があります。 1) 特異性、非免疫メカニズムによる、薬物に対する質的に変化した反応。 2)薬物不耐性-低用量で薬物を処方するときの副作用の出現; 3)薬物の過剰摂取で発症する毒性症状; 4)全身性エリテマトーデス; 5) 血管炎; 6) 皮膚炎、皮膚病。 処理。 まず、アレルギー反応を起こした薬を中止します。 I型のアレルギー反応では、エピネフリン、H1遮断薬が処方され、II型、III型、およびIV型のアレルギー反応 - コルチコステロイドが処方されます。 フロー。 アレルギー反応の種類によります。 リカバリが完了しました。 天気。 時期尚早の蘇生の場合のタイプIのアレルギー反応では、予後は好ましくありません。 アレルギー反応II、IIIおよびIVタイプで - 好ましい。 防止。 アレルギーの原因となることが多い薬物を除外するために、アレルギー歴の強制的な収集を行う必要があります。 56. アナフィラキシーショックの治療 アナフィラキシーショックでは、気道の開存性、外呼吸および血行動態の指標を迅速に評価する必要があります。 患者は足を上げて仰向けに寝かせる必要があります。 呼吸と血液循環が停止したら、すぐに心肺蘇生を開始します。 止血帯が注射部位の上に適用され、10分ごとに1〜2分間緩められます。 アドレナリン1:1000の溶液を肩または太ももに皮下注射します:大人の場合-0,3〜0,5 ml、子供の場合-0,01 ml / kg。 注射されたアレルゲン薬の注射部位(頭、首、手足を除く)は、0,1〜0,3mlのアドレナリン溶液1:1000で削られます。動脈性低血圧の場合、1mlのアドレナリン溶液1:1000を生理食塩水 10ml で希釈し、得られた溶液を 1:10 で 000 ~ 5 分かけて静脈内投与します。 その後、必要に応じて、アドレナリン10:1の注入を行うことができます.このために、アドレナリン1000:1 1mlを1000%グルコース溶液250mlで希釈します。 投与の初期速度は50μg/分で、副作用がない場合、速度は1μg/分に増加します。 アナフィラキシー反応の症状の再発を防ぐために、H1遮断薬が処方されています:ジフェンヒドラミン - 1〜2 mg / kgを静脈内(5〜10分間)、筋肉内または経口で。 100 回の投与量は 25 mg を超えてはなりません。 その後、50~6 mg を 2 時間おきに XNUMX 日間経口投与します。 さらに、ヒスタミン受容体のH2遮断薬を処方することもできます。シメチジンは300 mg(小児の場合は5~10 mg/kg)を静脈内にゆっくりと、筋肉内または経口で6~8時間ごとに使用し、ラニチジンは50 mgの用量で使用します。ゆっくりと静脈内投与、または6~8時間ごとに筋肉内投与、または150時間ごとに12 mgを経口投与(小児では2~4 mg/kg)。動脈性低血圧と呼吸不全が続く場合、患者は集中治療室に搬送され、そこで以下の薬物療法が行われます。 1)最大直径のカテーテルを介した静脈内輸液:5%塩化ナトリウム溶液中の0,45%グルコース溶液 - 2000日あたり3000〜2 ml / m1。 500時間以内に、子供には2000〜30mlの液体が注射されます-最大XNUMXml / kg。 2)気管支けいれんの場合は、β2-アドレナリン作動性刺激薬が使用されます:0,5%サルブタモール溶液1,0〜0,5ml。気管支けいれんが持続する場合は、アミノフィリン 4~6 mg/kg を 15~20 分間かけて静脈内投与します。 3) 治療の効果がない場合は、アドレナリン作動性刺激薬が処方されます。ノルエピネフリンを静脈内投与します。4 ~ 8 mg のノルエピネフリンを 1000 ml の 5% グルコース水溶液または生理食塩水に溶解します。最大投与速度は 2 を超えてはなりません。患者がグルカゴンを服用している場合は、ml/分、さらにβ遮断薬が5~15μg/分で静脈内処方されます。 4)ノルエピネフリンの代わりに、ドーパミンを処方することができます。これは、心不全の患者に多く見られます。ドーパミン200 mgを500%グルコース溶液5 mlに溶解し、0,3時間あたり1,2〜XNUMX mg / kgの速度で静脈内投与します。 5)上気道の顕著な浮腫を伴う場合、気管挿管または気管切開が必要です。 6)コルチコステロイドは初期段階で処方されます。ヒドロコルチゾンは7〜10 mg / kgの用量で静脈内投与され、その後5 mg / kgが6時間ごとに静脈内投与され、治療期間は2〜3日以内です。 7) 状態が安定した後、液体および薬物の投与を数日間続けます (状態の重症度によって異なります)。 著者: Myshkina A.K.
タッチエミュレーション用人工皮革
15.04.2024 Petgugu グローバル猫砂
15.04.2024 思いやりのある男性の魅力
14.04.2024
▪ 記事 リモコンの拡張機能。 無線エレクトロニクスと電気工学の百科事典
ホームページ | 図書館 | 物品 | サイトマップ | サイトレビュー www.diagram.com.ua |






 Arabic
Arabic Bengali
Bengali Chinese
Chinese English
English French
French German
German Hebrew
Hebrew Hindi
Hindi Italian
Italian Japanese
Japanese Korean
Korean Malay
Malay Polish
Polish Portuguese
Portuguese Spanish
Spanish Turkish
Turkish Ukrainian
Ukrainian Vietnamese
Vietnamese


 他の記事も見る セクション
他の記事も見る セクション 